益生菌治療潰瘍性結腸炎效果觀察
趙紅偉 劉娜
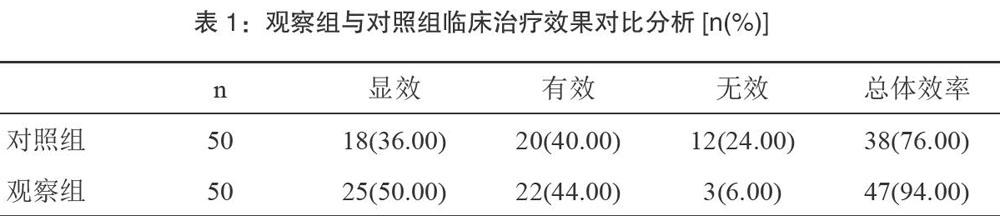
【摘要】目的:研究分析益生菌在維持與治療潰瘍性結腸炎的實踐臨床效果。方法:篩選2016年9月到2017年9月期間我院收治的100例潰瘍性結腸炎病患,收治的這些病患符合潰瘍性結腸炎診斷標準,通過數字隨機表法將上述病患均分成兩組,觀察組與對照組各有50例病患。對照組病患采用常規的莎美拉嗪治療方式,而觀察組病患則使用益生菌聯合美沙拉嗪治療方式。對兩組病患的臨床實踐效果、復發率以及不良反應發生幾率進行全面細致觀察,并對病患每天的大便具體情況與腹痛改善狀況進行詳細記錄,整個治療過程持續三個月。結果:兩組病患在實際治療過程中均沒有出現對治療產生嚴重影響的不良反應。對照組病患總體實際有效率為76.00%( 38/50);觀察組病患為94. 00%(47/50),觀察組病患總體治療有效率明顯高于對照組,差異具有統計學意義(P<0.05)。對照組病患在觀察期間有11例復發,病癥復發率為22. 00%;觀察組病患在觀察期間有1例復發,病癥復發率為2.00%,觀察組病患整體病癥復發率明顯低于對照組,差異具有統計學意義(P<0.05)。結論:潰瘍性腸炎病患在治療時,在常規美沙拉嗪治療方法上應用益生菌進行病癥治療能取得更好的臨床治療效果,值得進行全面系統推廣應用。
【關鍵詞】潰瘍性結腸炎;益生菌;治療效果
潰瘍性結腸炎是臨床病因與發病機理均未全面明確的胃腸道疾病,是一種慢性腸道非特異性病變炎癥,病變以結腸黏膜及黏膜下層的潰瘍病癥,臨床上病癥表現通常是腹瀉、腹痛以及黏膜膿血便等,呈現反復性發作特性,一般會伴隨營養不良與消瘦貧血狀況。隨著國民經濟的發展與人們對健康關注度的不斷上升,民眾對潰瘍性結腸炎發病率逐年上升的情況愈發重視,這也成為當前我國相關與研究學者關注的重點。常規潰瘍性結腸炎治療方式是在病癥發作期間采用氨基水楊酸類、糖皮質激素與免疫抑制劑等,秉持治療與緩解雙向處理的方法,以保持病癥緩解不復發的狀況為主,但臨床實踐治療過程中,這種治療方法存在一定的局限性,對病患免疫系統等具有非常大的負擔,病癥復發率較高,而采用常規治療方法加益生菌治療的方式,能有效提高病患的感染免疫能力,使病患腸道菌群保持均衡等,顯著性提升潰瘍性結腸炎臨床治療效果[1]。本次實踐研究中,深入研究了益生菌對潰瘍性結腸炎病患實際臨床治療,探討具體臨床治療療效。
1 資料與方法
1.1 一般資料
篩選2016年9月到2017年9月期間我院收治的100例潰瘍性結腸炎病患,病患均符合我國在潰瘍性結腸炎病癥的臨床診斷標準,排除各種具有合并性腸道感染病癥、手術病患以及合并性糖尿病與重要器官功能障礙病患。將上述病患隨機均分成觀察組與對照組,每組均有病患50例,其中觀察組病患男23例,女27例,平均年齡為(35.1±0.8)歲,病程為2.9~8年,平均病程為(3.7±0.3)年,采用常規治療加益生菌治療方式;對照組病患男29例,女2l例,平均年齡為(37.1±0.2)歲,病程為3.5~7年,平均病程為(4.1±0.1)年,采用常規治療方式,兩組病患在性別、年齡與身體實際情況等方面均無明顯差異,統計學無意義(P>0.05),具有可比性。
1.2 方法
對照組病患在治療中采用美沙拉嗪口服治療,3次/d,0.5g/次;觀察組病患在治療中采用美沙拉嗪加益生菌治療方式,美沙拉嗪用藥方式與對照組相同,并在此基礎上給予益生菌膠囊口服治療,3次/d,2粒/次,對照組與觀察組均連續治療三個月,并隨時對治療具體情況進行詳細記錄,包括病患的治療效果、不良反映狀況、病患每天的大便具體情況與腹痛改善狀況等[2]。
1.3 療效評定
病患臨床評定標準:顯效,病患在進行藥物治療兩周后,大便性狀、次數均恢復至正常水平,內鏡顯示黏膜無炎癥病癥;有效,病患在進行藥物治療兩周后,大便性狀、次數出現明顯緩解好轉,內鏡顯示黏膜只有輕微炎癥病癥;無效,病患在進行藥物治療四周后,身體機能、胃腸炎癥仍具有異常,內鏡顯示黏膜出現潰瘍、糜爛滲出等病癥,治療無明顯效果[3]。
1.4 統計學處理
觀察組與對照組數據資料均利用SPSS22.0統計學軟件,對參數進行統計學處理分析,計量參數使用(x±s)方式進行表達,計數數據采用t檢驗,P<0.05表示為記錄數據資料為顯著性差異,具有統計學意義[4]。
2 結果
2.1 觀察組與對照組在治療效果對比分析
對照組與觀察組病患在治療觀察過程中,均未顯現出較為嚴重的不良反映,對后期治療并明顯的影響,兩組病患治療期均為三個月。觀察組病患顯效25例,有效22例,無效3例,經治療后總體實際有效率為94.00%;對照組病患顯效18例,有效20例,無效12例,經治療后總體實際有效率為76.00%,觀察組病患治療總體效果顯著性高于對照組病患,差異具有統計學意義(P<0.05),具體見表l。
2.2 觀察組與對照組治療復發率對比分析
觀察組病患在治療觀察期間有l例病患病癥復發,復發率為2.00% (1/50);對照組病患在治療觀察期間有II例病患病癥復發,復發率為22.00% (11/50)。觀察組病患復發率顯著性低于對照組,兩組病患在治療病癥復發率的對比數量差異具有統計學意義(P<0.05)。
3 討論
潰瘍性結腸炎本質上屬于非特異性腸道慢性炎癥病癥,在臨床上的發病機理與病因并沒不明確,病理改變通常是在結腸黏膜及其下層,尤其是在乙狀結腸與直腸等位置,嚴重的可以擴散到降結腸甚至全部結腸,且病癥具有一定的反復性,治療難度系數較大,使病患長期處于病痛折磨狀態。近年來,潰瘍性結腸炎病癥逐漸趨于年輕化,20至40歲人群為病癥高發年齡階段,在病癥出現期間如果沒有給予及時有效地治療干預,極有可能引起胃腸癌癥,給病患整個家庭帶來嚴重經濟負擔。現階段,相關研究學者認為,在潰瘍性結腸炎治療與后期緩解保持過程中,病癥感染、遺傳與機體免疫力等因素,是導致病癥反復難治愈的重要影響原因,尤其是免疫因素是造成病患病情反復的最重要因素[5]。但在病癥深入研究過程中,研究學者發現,病患腸道內的雙歧桿菌等生理性細菌與腸桿菌等條件性致病菌,能夠有效的調節病患腸道菌群,一旦病患出現腸道內菌群失調情況,病患腸道內的正常菌群會出現規模、數量等方面的缺失,使病患出現腸道菌群困擾。在這種情況下,采用益生菌治療方法能夠顯著性改善病患腸胃菌群失調現象,提高病患病癥治療效果,降低病患的病癥復發幾率,研究具有臨床實踐意義。
本次研究中,將年齡、身體狀況等不具有差異性的100例病患,隨機均分成兩組,對照組病患采用常規的美沙拉嗪治療方式,治療后總體實際有效率為76.00%(38/50);觀察組病患在常規治療方式基礎上加上益生菌治療方法,治療后總體實際有效率為94.00% (47/50),觀察組病患總體實際治療效果顯著性高于對照組,差異具有統計學意義(P<0.05)。在對病患病癥復發率統計分析中,觀察組病患在治療觀察期間,有l例病患出現病癥反復情況,病癥復發率為2.00% (1/50);對照組病患在治療觀察期間,有II例病患出現病癥反復情況,病癥復發率為22.00%(11/50),觀察組病患病癥復發幾率顯著性低于對照組,差異具有統計學意義(P<0.05)。兩組病患在觀察治療期間并沒有出現較為嚴重的不良反應。對病患定期進行內鏡觀察發現,病患在發病期間,致病菌能夠依附于病患胃腸粘膜表層,并在后期逐步滲透過腸黏膜屏障,使病患腸道受到一定程度的損傷。而在給予病患益生菌治療以后,能夠使益生菌逐漸與腸道黏膜表皮的特異性受體發生反應,形成緊密結合體在黏膜表層定植,這種益生菌結合體能夠利用自身特性與病原菌進行營養物質與粘附點的爭奪,阻止病原菌的進一步深入粘附,讓病原菌出現粘附位置的轉移,使病原菌很難再深入到腸道的深層,避免了腸道組織的進一步損傷,逐漸使腸道恢復原有正常機體功能。同時,由于腸粘膜屏障上含有大量的上皮細胞抗菌物質、黏液層等,均能有效的避免病原菌的滲入,在病癥治療過程中,采用常規美沙拉嗪與益生菌治療,會促使病患腸道逐漸產生正常菌群,在黏膜表層產生有效的屏障,避免病原菌與內毒素對病患黏膜的進一步刺激,使病患腸道逐漸具有正常生理功能[6]。并且聯合治療方法能夠在很大程度上誘使病患產生熱休克蛋白,使促炎細胞因子的產生與表達受到抑制,緩解病患的炎癥癥狀的出現,避免炎癥的惡化。
綜上所述,在進行潰瘍性結腸炎病癥治療時,采用常規的美拉沙嗪加益生菌治療方式,能夠大幅度提高病癥臨床治療效果,有效降低病患治療保持時期的病癥復發幾率,具有極大的臨床推廣應用價值。
參考文獻
[1]招杰,益生菌治療潰瘍性結腸炎效果觀察與研究[J].中國實用醫藥,2018,13 (01):84-85.
[2]諶麗華,益生菌聯合康復新液治療活動期輕中度潰瘍性結腸炎的臨床效果探討[J].基層醫學論壇,2016,20 (25):3500-3501.
[3]涂忠紅,益生菌制劑在潰瘍性結腸炎治療中的作用分析[J].基層醫學論壇,2016, 20 (35): 4948-4949.
[4]葉靈欣,益生菌對潰瘍性結腸炎的療效觀察[J].現代診斷與治療,2015, 26 (04): 899-900.
[5]劉毅杰,益生菌輔助治療潰瘍性結腸炎的效果及對炎癥因子的影響[J].白求恩醫學雜志,2015,13 (06):611-612.
[6]陳波,劉斐,益生菌在維持治療潰瘍性結腸炎中的臨床效果分析[J].中國醫藥指南,2014,12(22):18 9-190.

