細(xì)菌耐藥機(jī)制指導(dǎo)在抗生素合理應(yīng)用中的臨床價(jià)值
李峰
菏澤市第二人民醫(yī)院,山東菏澤 274000
隨著抗生素的濫用逐漸增加,患者感染細(xì)菌對(duì)于患者的健康帶來了巨大的影響,因耐藥株的增加,菌株對(duì)藥物的敏感性下降,降低了臨床的治療效果[1-3]。為了探討細(xì)菌耐藥機(jī)制指導(dǎo)在抗生素合理應(yīng)用中的臨床價(jià)值,該研究選取2015年1月—2017年1月該院ICU收治的使用抗生素的患者,收集菌株814株,進(jìn)行統(tǒng)計(jì)分析,現(xiàn)報(bào)道如下。
1 資料與方法
1.1 一般資料
選取該院ICU收治的使用抗生素的患者,收集菌株814株,其中菌株來源包括:痰液、尿液、血液、創(chuàng)面分泌物、膽汁、胸腹水、膿液等。
1.2 方法
采用全自動(dòng)微生物鑒定儀(美國PHOENIX100-PHOENIX100)。采用K-B法進(jìn)行藥敏試驗(yàn)。
1.3 統(tǒng)計(jì)方法
采用WHONET 5.6統(tǒng)計(jì)學(xué)軟件進(jìn)行分析。計(jì)數(shù)資料以(%)表示,采用χ2檢驗(yàn),P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 菌株分布情況
814株肺炎克雷伯菌菌株主要分布在痰液(618株,75.92%)、創(chuàng)面分泌物(48 株,5.90%)、中段尿(38株,4.66%)、胸腹水(30 株,3.69%)中。 見表 1。

表1 菌株分布情況
2.2 菌株耐藥情況
814株肺炎克雷伯菌產(chǎn)ESBLs226株,非產(chǎn)ESBLs588株,其中ESBLs耐藥情況主要以復(fù)方新諾明(146 株,64.60%)、氨曲南(122 株,53.98%)、頭孢呋辛(114 株,50.44%)、頭孢噻肟(110 株,48.67%)、頭孢吡肟(106株,46.90%)為主;非產(chǎn)ESBLs耐藥情況主要以復(fù)方新諾明 (226株,45.38%)、頭孢唑啉(214 株,36.39%)、頭孢噻肟(194 株,32.99%)、頭孢呋辛(146 株,24.83%)、氨曲南(138 株,23.47%)為主。見表2。
3 討論
應(yīng)用抗生素治療在臨床中較為常見,但是由于抗生素濫用導(dǎo)致耐藥菌株的出現(xiàn),對(duì)于患者健康有著不利的影響,患者在治療前應(yīng)當(dāng)明確藥物敏感性,是否感染耐藥菌株,選擇合理的藥物治療有著良性的影響[4-7]。該研究探討了細(xì)菌耐藥機(jī)制指導(dǎo)在抗生素合理應(yīng)用中的臨床價(jià)值,結(jié)果發(fā)現(xiàn)814株肺炎克雷伯菌菌株主要分布在痰液(618株,75.92%)、創(chuàng)面分泌物(48株,5.90%)、 中段尿 (38株,4.66%)、 胸腹水 (30株,3.69%)中。 814株肺炎克雷伯菌產(chǎn)ESBLs226株,非產(chǎn)ESBLs588株,其中ESBLs耐藥情況主要以復(fù)方新諾明(146 株,64.60%)、氨曲南(122 株,53.98%)、頭孢呋辛 (114株,50.44%)、 頭孢噻肟 (110株,48.67%)、頭孢吡肟 (106株,46.90%)為主;非產(chǎn)ESBLs耐藥情況主要以復(fù)方新諾明 (226株,45.38%)、頭孢唑啉(214 株,36.39%)、頭孢噻肟(194株,32.99%)、頭孢呋辛(146 株,24.83%)、氨曲南(138株,23.47%)為主。說明了細(xì)菌耐藥情況相對(duì)較高,菌株對(duì)亞胺培南最為敏感,對(duì)頭孢類復(fù)合制劑相對(duì)敏感,在臨床中應(yīng)用藥物應(yīng)當(dāng)有所注意。
戴仲秋等人[8]研究表明,細(xì)菌耐藥性均有較高趨勢(shì),其中氨芐西林85.3%、氨芐西林/舒巴坦52.6%、頭孢唑啉72.9%。這與該研究結(jié)果相似,說明了細(xì)菌耐藥情況相對(duì)較高。修連喜等人[9]研究表明,革蘭陰性菌與革蘭陽性菌占比分別為64.8%、35.2%;結(jié)構(gòu)分布方面,多重耐藥細(xì)菌97.7%,廣泛耐藥細(xì)菌0.8%,泛耐藥細(xì)菌1.5%。說明了細(xì)菌耐藥情況不容樂觀。譚雪梅[10]研究表明,細(xì)菌對(duì)氨芐西林(86.8%)、替卡西林/棒酸(46.4%)、復(fù)方磺胺甲噁唑(70.2%)等耐藥率較高。說明了細(xì)菌耐藥性較高。
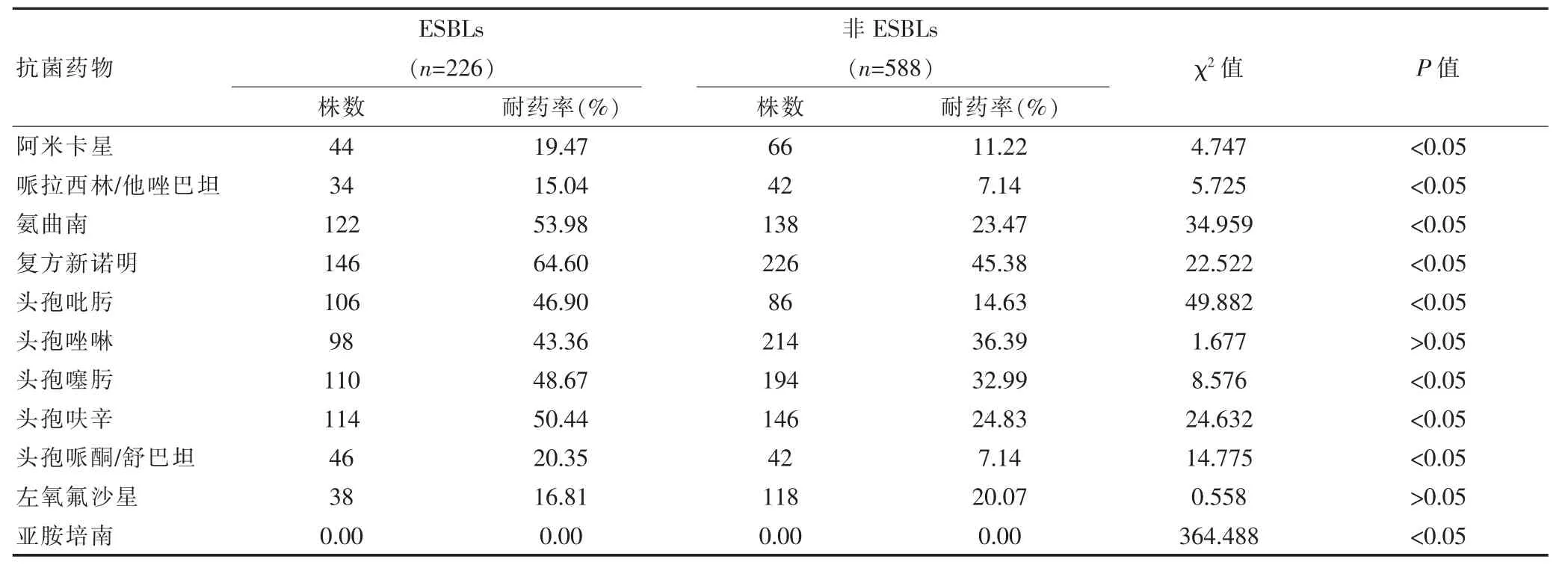
表2 菌株耐藥情況
綜上所述,細(xì)菌耐藥情況相對(duì)較高,菌株對(duì)亞胺培南最為敏感,治療應(yīng)當(dāng)作為首選,對(duì)頭孢類復(fù)合制劑相對(duì)敏感,也可作為治療藥物,臨床中應(yīng)當(dāng)交叉聯(lián)合用藥,避免耐藥產(chǎn)生。
[1]李春輝,吳安華.MDR、XDR、PDR多重耐藥菌暫行標(biāo)準(zhǔn)定義—國際專家建議[J].中國感染控制雜志,2014,13(1):62-64.
[2]黃勛,鄧子德,倪語星,等.多重耐藥菌醫(yī)院感染預(yù)防與控制中國專家共識(shí)[J].中華醫(yī)院感染學(xué)雜志,2015,14(1):1-9.
[3]陳奕慧,阮建鋒,史兆駒,等.2011-2014年醫(yī)院感染現(xiàn)患率調(diào)查與變化趨勢(shì)分析[J].中華醫(yī)院感染學(xué)雜志,2016,26(5):1155-1158.
[4]錢海英.肺炎克雷伯菌產(chǎn)ESBLs和Amp C酶的檢測(cè)及耐藥性分析[J].中華全科醫(yī)學(xué),2014,12(2):274-275.
[5]夏夢(mèng)巖,高全成,袁晨光.大腸埃希菌與肺炎克雷伯菌耐藥性的變遷研究[J].中華醫(yī)院感染學(xué)雜志,2014,24(2):287-289.
[6]胡仁靜,嚴(yán)子禾,韓志君,等.感染碳青霉烯耐藥的腸桿菌科細(xì)菌患者全因死亡的meta分析[J].南京醫(yī)科大學(xué)學(xué)報(bào),2016,36(12):1567-1572.
[7]王穎,巴圖德力根.肺炎克雷伯菌的臨床分布及耐藥性分析[J].內(nèi)蒙古民族大學(xué)學(xué)報(bào):自然科學(xué)版,2013,28(3):334-336.
[8]戴仲秋,康梅,馬瑩,等.四川大學(xué)華西醫(yī)院 2006年–2015年腸桿菌科細(xì)菌分布及耐藥特點(diǎn)分析[J].華西醫(yī)學(xué),2017,33(3):1-5.
[9]修連喜,賴善城,林素珍.907株多重耐藥菌的分布及臨床藥師對(duì)其藥物治療的干預(yù)[J].中國醫(yī)院用藥評(píng)價(jià)與分析,2018,18(2):270-273.
[10]譚雪梅.某二甲醫(yī)院2016年細(xì)菌耐藥監(jiān)測(cè)結(jié)果分析[J].國際檢驗(yàn)醫(yī)學(xué)雜志,2018,39(3):369-371.

