老年乳腺癌術(shù)后感染的影響因素及血清炎性因子水平變化
楊 鈺 姜春玉 鄭 廣
(齊齊哈爾醫(yī)學(xué)院附屬第三醫(yī)院,黑龍江 齊齊哈爾 161002)
乳腺癌患者腫瘤分期、腫瘤病理類型及激素水平等因素對其預(yù)后和治療具有重要影響〔1~3〕。手術(shù)為乳腺癌患者主要治療手段,由于手術(shù)時間、手術(shù)過程中創(chuàng)傷大及術(shù)后滲液等因素,加之手術(shù)應(yīng)激,免疫功能下降,使術(shù)后感染率較高,進而影響手術(shù)治療效果和預(yù)后〔4~6〕。了解老年乳腺癌術(shù)后感染相關(guān)影響因素,有利于早期做好相關(guān)預(yù)防措施,降低感染率。本文探討老年乳腺癌術(shù)后感染相關(guān)影響因素及血清降鈣素原(PCT)、C反應(yīng)蛋白(CRP)和白細(xì)胞介素(IL)-6水平變化。
1 對象與方法
1.1研究對象 選擇2011年4月至2015年4月齊齊哈爾醫(yī)學(xué)院附屬第三醫(yī)院收治的老年乳腺癌患者540例。納入標(biāo)準(zhǔn):①均行乳腺癌根治術(shù)治療,經(jīng)病理學(xué)檢查證實為乳腺癌,且均為女性;②年齡≥70歲;③簽訂知情同意書者。排除標(biāo)準(zhǔn):①術(shù)前合并急慢性感染者;②凝血功能障礙者;③合并肝腎功能、心肺功能嚴(yán)重異常者;④精神疾病者。納入的540例患者中,年齡70~78〔平均(74.56±4.31)〕歲;體重指數(shù)(BMI)為(23.42±2.87)kg/m2。
1.2調(diào)查資料 包括BMI、文化程度、合并糖尿病、血紅蛋白水平、聯(lián)合放療或化療、手術(shù)時間、引流量、住院時間、使用抗菌藥物種類。
1.3血清PCT、IL-6和CRP含量測定 所有研究對象于術(shù)后24 h抽取患者外周靜脈血2 ml,分離血清,放置于-20℃下保存待測。采用免疫化學(xué)發(fā)光法測定PCT含量,采用酶聯(lián)免疫吸附試驗(ELISA)測定IL-6含量,采用速率散射比濁法測定CRP含量,人PCT試劑盒、人IL-6試劑盒、人CRP試劑盒(廣州健侖生物科技有限公司)。
1.4觀察指標(biāo) ①觀察老年乳腺癌術(shù)后感染情況;②觀察老年乳腺癌術(shù)后感染分布情況;③觀察老年乳腺癌術(shù)后感染單因素分析;④觀察老年乳腺癌術(shù)后感染多因素分析;⑤觀察術(shù)后感染組與未感染組血清PCT、IL-6和CRP含量變化。
1.5統(tǒng)計學(xué)方法 采用SPSS22.0軟件行χ2及t檢驗。
2 結(jié) 果
2.1老年乳腺癌術(shù)后感染情況及分布 540例行乳腺癌根治術(shù)老年乳腺癌患者,術(shù)后感染52例,感染率為9.63%。老年乳腺癌術(shù)后感染中,以呼吸道和切口為主,分別占46.15%(24例)和32.69%(17例),其后依次為胃腸道〔6例(11.54%)〕、血液系統(tǒng)感染2例(3.85%)、其他系統(tǒng)感染3例(5.77%)。
2.2老年乳腺癌術(shù)后感染單因素分析 見表1。經(jīng)單因素分析顯示,BMI、文化程度、手術(shù)時間和引流量在術(shù)后有無感染組間差異無統(tǒng)計學(xué)意義(P>0.05);合并糖尿病、血紅蛋白、聯(lián)合放療或化療、住院時間和使用抗菌藥物種類在術(shù)后有無感染組間差異有統(tǒng)計學(xué)意義(P<0.05)。
2.3老年乳腺癌術(shù)后感染多因素分析 見表2。合并糖尿病、血紅蛋白、聯(lián)合放療或化療、住院時間和使用抗菌藥物種類為影響術(shù)后感染獨立危險因素。
2.4感染組與未感染組血清PCT、IL-6和CRP含量比較 見表3。感染組血清PCT、IL-6和CRP含量明顯高于未感染組(P<0.05)。

表1 老年乳腺癌術(shù)后感染單因素分析(n)

表2 老年乳腺癌術(shù)后感染多因素分析
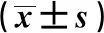
表3 感染組與未感染組血清PCT、IL-6和CRP含量比較
3 討 論
外科手術(shù)是治療乳腺癌主要手段,術(shù)后容易發(fā)生感染〔7~9〕。本研究表明,540例行乳腺癌根治術(shù)老年乳腺癌患者術(shù)后感染率為9.63%。臨床調(diào)查顯示,乳腺癌術(shù)后感染受多種因素影響〔10〕。本研究表明,合并糖尿病、血紅蛋白、聯(lián)合放療或化療、住院時間和使用抗菌藥物種類為影響術(shù)后感染獨立危險因素。①合并糖尿病:由于糖尿病患者處于一種高血糖環(huán)境,加之老年患者,機體防御機制下降,對入侵微生物反應(yīng)的各階段被抑制,主要包括細(xì)胞內(nèi)殺菌作用、白細(xì)胞趨化功能和吞噬功能作用減弱,從而造成細(xì)胞免疫作用、中和化學(xué)毒素作用降低,且高血糖環(huán)境下容易滋生細(xì)菌,為細(xì)菌提供良好生長環(huán)境,容易引起患者感染〔11〕。②血紅蛋白:血紅蛋白越低提示患者處于營養(yǎng)不良狀況,而營養(yǎng)不良會造成患者處于高代謝應(yīng)激狀態(tài),故而中興路細(xì)胞和淋巴細(xì)胞對抗原反應(yīng)能力不足,加之營養(yǎng)不良容易引起炎癥反應(yīng),從而誘發(fā)肌肉蛋白質(zhì)代謝,進一步有利于細(xì)菌繁殖,使術(shù)后感染率升高〔12〕。③聯(lián)合放療或化療:乳腺癌患者由于機體局部解剖屏障術(shù)中受到損害、淋巴管道阻塞等因素,免疫能力較差,容易受細(xì)菌侵襲,發(fā)生術(shù)后感染。此外,由于化療藥物使用,粒細(xì)胞受抑制,免疫功能降低,導(dǎo)致患者抵抗細(xì)菌能力降低,感染率增加;放療容易發(fā)生放射性肺炎,使得患者呼吸道纖毛清除系統(tǒng)受損,導(dǎo)致術(shù)后感染率升高,尤其是呼吸道〔13〕。④住院時間:隨著患者住院時間的延長,接觸院內(nèi)器械和人員概率明顯升高,加之住院時間長說明患者抵抗力較差、身體功能恢復(fù)不佳,從而使術(shù)后感染率升高〔14〕。⑤使用抗菌藥物種類:多種抗菌藥物長期聯(lián)合使用則容易產(chǎn)生耐藥性,容易導(dǎo)致感染發(fā)生。機體發(fā)生全身炎癥反應(yīng),尤其是細(xì)菌感染影響下,許多組織產(chǎn)生和分泌PCT,使其血清濃度迅速升高〔15〕。IL-6具有促進外周血單核細(xì)胞系統(tǒng)的分泌和激活。有研究顯示,術(shù)后感染患者血清IL-6含量明顯高于未感染患者〔16〕。CRP是一種急性時相蛋白,當(dāng)受到手術(shù)創(chuàng)傷或感染時其含量迅速升高,于術(shù)后24~72 h達到峰值〔17〕。本文研究表明老年乳腺癌術(shù)后感染患者血清PCT、IL-6和CRP含量升高。
4 參考文獻
1陳偉財,何勁松,王 敏,等.老年乳腺癌患者新輔助內(nèi)分泌治療的臨床應(yīng)用〔J〕.中國癌癥雜志,2011;21(5):359-62.
2林 燕,孫 強,管 珩,等.老年乳腺癌的手術(shù)方式選擇〔J〕.中國醫(yī)學(xué)科學(xué)院學(xué)報,2012;34(6):605-8.
3Gong C,Bauvy C,Tonelli G,etal.Beclin 1 and autophagy are required for the tumorigenicity of breast cancer stem-like/progenitor cells〔J〕.Autophagy,2013;32(18):2261-72.
4葉青青,蔡 君,聶 錚,等.乳腺癌術(shù)后化療后感染類型及病因淺析〔J〕.現(xiàn)代腫瘤醫(yī)學(xué),2010;18(6):1152-4.
5賈會學(xué),林金蘭.乳腺癌手術(shù)預(yù)防應(yīng)用抗菌藥物對降低手術(shù)部位感染的作用〔J〕.中華醫(yī)院感染學(xué)雜志,2012;22(12):2655-7.
6陳中揚.乳腺癌不預(yù)防性使用抗生素與乳腺癌術(shù)后傷口感染關(guān)系的研究〔J〕.現(xiàn)代中西醫(yī)結(jié)合雜志,2011;20(26):3283-4.
7Schnitt SJ,Abner A,Gelman R,etal.The relationship between microscopic margins of resection and the risk of local recurrence in patients with breast cancer treated with breast-conserving surgery and radiation therapy〔J〕.Cancer,2015;74(6):1746-51.
8謝澤明,唐 軍,楊名添.老年乳腺癌的特點與治療策略〔J〕.中華乳腺病雜志(電子版),2013;7(4):47-52.
9Lambertini E,Lolli A,Vezzali F,etal.Correlation between Slug transcription factor and miR-221 in MDA-MB-231 breast cancer cells〔J〕.BMC Cancer,2012;12(1):445.
10覃咸雄,彭世軍,李 靖,等.乳腺癌改良根治術(shù)圍手術(shù)期預(yù)防性使用抗生素與術(shù)后傷口感染關(guān)系探討〔J〕.湖北民族學(xué)院學(xué)報(醫(yī)學(xué)版),2012;29(4):53-4.
11林冰心,許春森.630例乳腺癌術(shù)后手術(shù)部位感染的相關(guān)因素分析〔J〕.中國醫(yī)師進修雜志,2014;37(17):23-5.
12周 毅,吳池華.乳腺癌術(shù)后化療患者感染類型及危險因素分析〔J〕.中華醫(yī)院感染學(xué)雜志,2014;24(13):6179-81.
13瞿金妙,張筱驊.乳腺癌患者術(shù)后醫(yī)院感染的危險因素及對策〔J〕.中華醫(yī)院感染學(xué)雜志,2012;22(21):4769-70.
14魏春首,阮國棟,李志安.乳腺癌患者改良根治術(shù)后感染的危險因素分析〔J〕.中華醫(yī)院感染學(xué)雜志,2015;25(9):2091-3.
15黃漢陵.降鈣素原在乳腺癌術(shù)后伴發(fā)熱患者中的鑒別診斷價值〔J〕.檢驗醫(yī)學(xué)與臨床,2015;4(10):1450-1.
16李曉勇,李 建,樊 華,等.中老年乳腺癌患者手術(shù)前后CD69、IL-2及IL-6水平的變化〔J〕.中國老年學(xué)雜志,2013;33(8):1790-1.
17金 巖,劉 津.外傷術(shù)后感染中PCT與hs-CRP聯(lián)合檢測分析〔J〕.內(nèi)蒙古中醫(yī)藥,2014;33(16):91-2.

