熵指數聯合手術體積描計指數監測在顱骨修補術中的應用
張細明 曹寅
[摘要] 目的 觀察熵指數(En)聯合手術體積描計指數(SPI)監測在顱骨缺損修補術中的認知功能保護作用。 方法 選擇2016年6月~2018年12月于寧波市第九醫院行全身麻醉下顱骨修補術患者46例,按隨機數字表法分為研究組和對照組,每組23例。研究組依據En聯合SPI及心血管反應綜合判斷進行麻醉管理,對照組依據心血管反應進行麻醉管理。觀察記錄麻醉誘導前1 min(T0)、麻醉誘導后5 min(T1)、手術開始時(T2)、手術開始后1 h(T3)、手術結束時(T4)患者平均動脈壓(MAP)、心率(HR)、反應熵(RE)、SPI,記錄麻醉過深、麻醉過淺、鎮痛過度、鎮痛不足發生率。評估記錄術前1 d蒙特利爾認知功能評估量表(MoCA)評分及認知功能障礙發生率,術后6 h、24 h譫妄(POD)發生率,術后第7天MoCA評分及術后認知功能障礙(POCD)發生率。 結果 T0~T4時,所有患者MAP無明顯變化,兩組患者MAP、HR比較,差異無統計學意義(P>0.05)。T2、T3時,研究組RE顯著高于對照組(P<0.05),SPI顯著低于對照組(P<0.05)。兩組患者均未發生麻醉過淺、鎮痛過度,研究組麻醉過深和鎮痛不足發生率顯著低于對照組(P<0.05)。與術前1 d比較,術后第7天研究組MoCA評分無明顯改變,對照組MoCA評分明顯降低(P<0.05)。與對照組比較,研究組術后第7天MoCA評分明顯升高(P<0.05)。術后6 h、24 h時研究組POD發生率低于對照組(P<0.05)。術后第7天時,兩組患者POCD發生率無明顯差異。 結論 熵指數聯合手術體積描計指數監測用于全身麻醉顱骨修補術中麻醉管理,可消除未經發現的麻醉過深和鎮痛不足,從而發揮認知功能保護作用。
[關鍵詞] 熵指數;手術體積描計指數;顱骨修補術;術后譫妄;術后認知功能障礙
[中圖分類號] R614? ? ? ? ? [文獻標識碼] B? ? ? ? ? [文章編號] 1673-9701(2019)33-0110-06
[Abstract] Objective To observe the cognitive function protective effect of entropy index(En) combined with surgical plethysmography index(SPI) in cranioplasty. Methods A total of 46 patients who underwent elective cranioplasty under general anesthesia of Ningbo Ninth Hospital from June 2016 to December 2018 were randomly divided into study group and control group, with 23 cases in each group. The study group underwent anesthesia management based on En combined with SPI and cardiovascular response, and the control group underwent anesthesia management based on cardiovascular response. Mean arterial pressure (MAP), heart rate (HR), reaction entropy (RE) and SPI at 1 min (T0) before induction of anesthesia, 5 min (T1) after induction of anesthesia, at the beginning of surgery (T2), 1 h after surgery (T3), and at the end of surgery (T4) were observed and recorded. The incidences of deep anesthesia, shallow anesthesia, excessive analgesia, and insufficient analgesia were recorded. Montreal Cognitive Function Assessment (MoCA) score and incidence of cognitive dysfunction at 1 day before surgery were assessed. The postoperative delirium (POD) incidence at 6 hours and 24 hours after surgery, the MoCA score and the incidence of postoperative cognitive dysfunction(POCD) on the 7th day after surgery were observed. Results There was no significant change in MAP in all patients from T0 to T4. There was no significant difference in MAP and HR between the two groups(P>0.05). At T2 and T3, the RE of the study group was significantly higher than that of the control group(P<0.05), and the SPI was significantly lower than that of the control group(P<0.05). There were no shallow anesthesia and deep anesthesia in both groups. The incidence of deep anesthesia and insufficient analgesia in the study group was significantly lower than that in the control group(P<0.05). Compared with that on the 1st day before surgery, there was no significant change in the MoCA score of the study group on the 7th day after surgery, and the MoCA score of the control group was significantly decreased(P<0.05). Compared with that of the control group, the MoCA score of the study group was significantly increased on the 7th day after surgery (P<0.05). The incidence of POD in the study group was lower than that in the control group at 6 h and 24 h after surgery(P<0.05). On the 7th day after surgery, there was no significant difference in the incidence of POCD between the two groups. Conclusion Entropy index combined with surgical plethysmography index monitoring for anesthesia management in general anesthesia for cranioplasty can eliminate undetected deep anesthesia and insufficient analgesia, thus exerting cognitive function protection.
[Key words] Entropy index; Surgical plethysmography index; Cranioplasty; Postoperative delirium; Postoperative cognitive dysfunction
由于原發性顱腦損傷及顱骨缺損,顱骨修補術患者常合并不同程度的認知功能缺損[1],術后譫妄(Postoperative delirium,POD)及術后認知功能障礙(Postoperative cognitive dysfunction,POCD)發生率顯著增加[2],認知功能保護對此類患者尤為重要。熵指數(Entropy,En)是臨床反映全身麻醉深度的常用指標,可預防術中知曉和鎮靜過度,降低老年患者非心臟手術后POD、POCD發生率,提高危重患者臨床麻醉質量[3]。手術體積描計指數(surgical pleth index,SPI)是新型臨床麻醉監測指標,反映手術傷害性刺激與麻醉鎮痛作用間的平衡,常用于指導術中鎮痛管理,相對于傳統監測手段可維持危重患者生命體征平穩,為術中安全和遠期預后帶來重大收益[4]。但En、SPI監測在顱骨修補術患者認知功能保護方面的作用仍未受到重視,本研究旨在將En聯合SPI監測用于顱骨修補術中麻醉管理,觀察其是否具有認知功能保護作用,并分析其作用機制,現報道如下。
1 資料與方法
1.1 一般資料
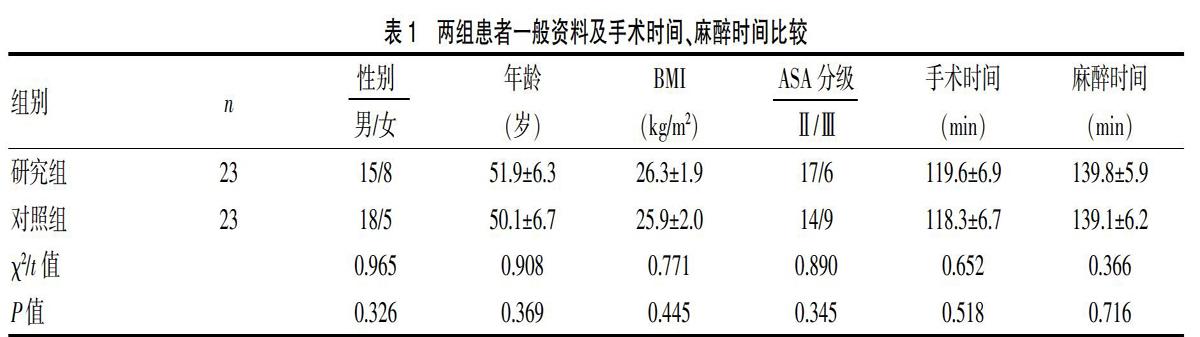
選擇2016年6月~2018年12月于寧波市第九醫院擇期行全身麻醉下顱骨修補術患者46例,男31例,女15例,年齡32~69歲。納入標準:美國麻醉醫師協會(American society of anesthesiologists,ASA)Ⅱ級或Ⅲ級;均因創傷性顱腦創傷行開顱去大骨瓣減壓術后顱骨缺損者。排除標準:有顱內腫瘤病史者;嚴重肝腎功能障礙者;凝血功能異常者;阿片類藥物成癮者;有精神類疾病者;因任何原因不能配合完成認知功能評估或拒絕參與本研究者。本研究已獲得本院醫學倫理委員會批準,所有患者或家屬均簽署知情同意書。按隨機數字表法分為兩組(n=23),研究組依據En聯合SPI及心血管反應綜合判斷進行麻醉管理,對照組依據心血管反應進行麻醉管理。兩組一般資料、手術時間、麻醉時間等比較,差異無統計學意義(P>0.05),具有可比性。見表1。
1.2 麻醉方法
1.2.1 麻醉監測? 所有患者術前均未用藥,入室后監測無創血壓(non-invasive blood pressure,NIBP)、脈搏(heart rate,HR)、心電圖(electrocardiogram,ECG)、脈搏血氧飽和度(saturation of pulse oximetry,SpO2)、反應熵(Response entropy,RE)、狀態熵(state entropy,SE),監護儀(Carescape Monitor B650,Healthcare Finland Oy)自動學習3 min后顯示SPI。
1.2.2 麻醉誘導? 誘導藥物均為咪達唑侖0.02 mg/kg、順苯磺酸阿曲庫銨0.3 mg/kg、舒芬太尼0.5 μg/kg、依托咪酯0.4 mg/kg,人工面罩通氣3 min后行氣管插管術。機械通氣氧流量2 L/min,初始潮氣量6~8 mL/kg、初始頻率10~12次/min、最高氣道壓設置不超過25 cm H2O,術中調節潮氣量與通氣頻率保持呼氣末二氧化碳分壓(partial pressure of carbon dioxide in endexpiratory gas,PETCO2)=33~37 mmHg。瑞芬太尼初始血漿靶濃度設置為4 ng/mL,丙泊酚初始血漿靶濃度為4 μg/mL,當4個成串刺激(Train-of-Four Stimulation,TOF)中第2個強直刺激TOF≥25%時追加順苯磺酸阿曲庫銨5 mg/次。
1.2.3 麻醉維持? 研究組手術開始前調節丙泊酚、瑞芬太尼血漿靶濃度,維持45≤RE≤55,3055時,每次提高丙泊酚血漿靶濃度1 μg/mL;當SPI≥50或迅速升高時,每次提高瑞芬太尼血漿靶濃度1 ng/mL;當SPI≤30或迅速降低時,每次降低瑞芬太尼血漿靶濃度1 ng/mL。對照組依據心血管反應調節瑞芬太尼及丙泊酚血漿濃度,手術開始前維持血壓穩定于基礎值±20%;當血壓升高>基礎值20%時,每次提高丙泊酚血漿靶濃度1 μg/mL,提高瑞芬太尼血漿靶濃度1 ng/mL;當血壓降低>基礎值20%時,每次降低丙泊酚血漿靶濃度1 μg/mL,降低瑞芬太尼血漿靶濃度1 ng/mL,以維持血壓波動于基礎值0~20%。手術結束前30 min停止追加肌松藥,術后轉麻醉復蘇室,所有患者均不使用拮抗藥,待復蘇室評分≥9分后轉回病房。
1.3 觀察指標
(1)一般情況 記錄患者性別、年齡、體質量指數(body mass index,BMI)、ASA分級、手術時間、麻醉時間。(2)生命體征 記錄麻醉誘導前1 min(T0)、麻醉誘導后5 min(T1)、手術開始時(T2)、手術開始后1 h(T3)、手術結束時(T4)患者平均動脈壓血壓(mean arterial pressure,MAP)、心率(heart rate,HR)、RE、SPI。(3)不良事件 RE<40且持續時間超過3 min記錄為麻醉過深,RE>60且持續時間超過3 min記錄為麻醉過淺;SPI<20超過3 min記錄為鎮痛過度,SPI≥50超過3 min記錄為鎮痛不足。評估記錄術前1 d、術后第7天MoCA評分、術前認知功能障礙發生率,術后6 h、24 h POD發生率,術后第7天POCD發生率。
1.4 評價標準
1.4.1 認知功能? POCD是手術麻醉后常見神經系統并發癥,主要表現為學習、記憶、情緒、情感、判斷力等認知功能下降,常發生于術后7 d,可持續3個月甚至1年以上[5]。本研究參考文獻[5]方法,術前1 d和術后第7天使用蒙特利爾認知功能評估量表(Montreal cognitive assessment,MoCA)評估認知功能,測試由受過專業訓練的麻醉醫生和腦外科醫生共同在靜室進行,總分>26分為無認知功能障礙,總分≤26分表示有認知功能障礙。
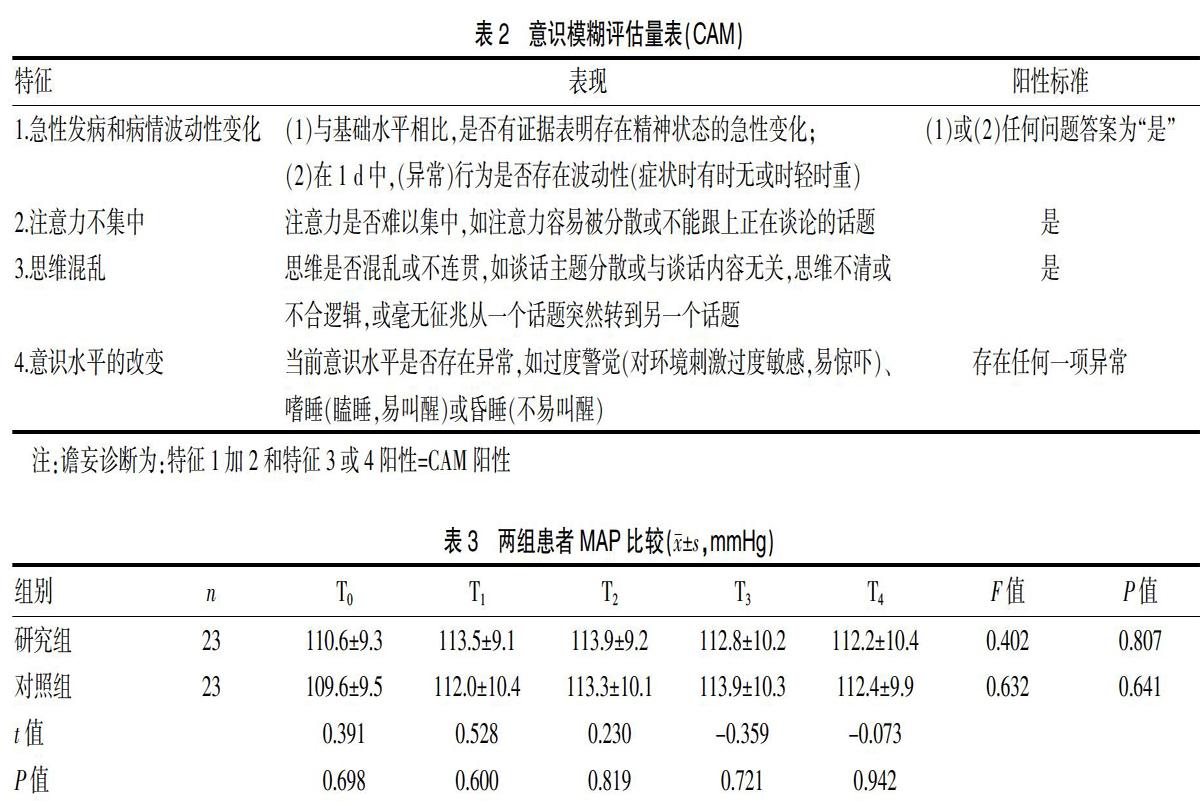
1.4.2 譫妄? POD是指患者術后早期發生的急性認知功能改變,表現為隨時間波動的意識改變、注意力不集中和精神錯亂,主要發生于術后24 h[6]。本研究參考文獻[6]的方法,術后6 h、24 h采用意識模糊量表(Consciousness ambiguity scal,CAM)評估是否發生POD,測試由麻醉醫生和麻醉護士在床旁進行。見表2。
1.5 統計學方法
使用SPSS21.0軟件,計量資料數據正態分布以(x±s)表示,組內不同時點MAP、HR、RE、SPI、MoCA評分比較采用單因素方差分析,兩組樣本均數比較采取獨立樣本t檢驗;計數資料采用[n(%)]表示,組間比較采取χ2檢驗。P<0.05表示差異有統計學意義。
2 結果
2.1 兩組患者MAP、HR比較
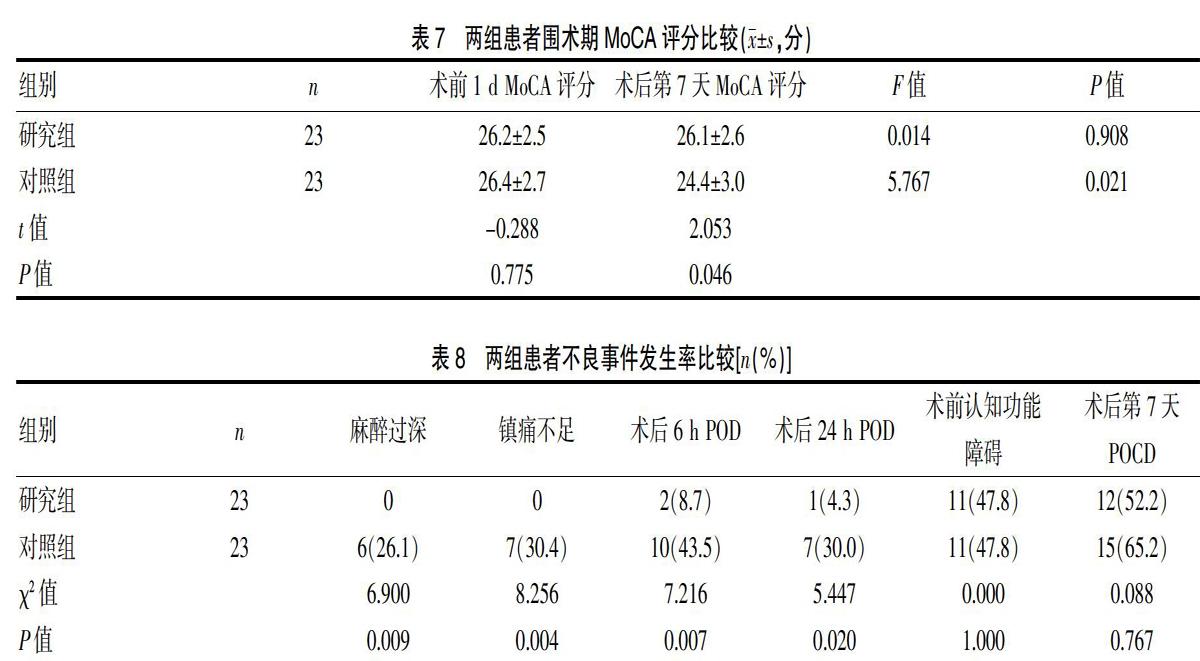
T0~T4時,所有患者MAP無明顯變化(P>0.05),兩組患者各時點MAP、HR比較,差異均無統計學意義(P>0.05)。見表3、4。
2.2兩組患者RE、SPI比較
T0、T1、T4時兩組RE比較,差異無統計學意義(P>0.05),T1、T4、時兩組SPI比較,差異無統計學意義(P>0.05);T2、T3時,研究組RE顯著高于對照組(P<0.05),SPI顯著低于對照組(P<0.05)。見表5、6。
2.3 兩組患者圍術期MoCA評分及不良事件發生率比較
與術前1 d比較,研究組術后第7天MoCA評分無明顯改變,對照組術后第7天MoCA評分明顯降低(P<0.05);與對照組比較,研究組術后第7天MoCA評分明顯升高(P<0.05)。兩組均未出現麻醉過淺和鎮痛過度,與對照組比較,研究組麻醉過深、鎮痛不足發生率明顯降低,術后6 h、24 h時POD發生率明顯降低(P<0.05)。見表7、8。
3 討論
En是臨床用于反映全身麻醉深度的監測指標,側重于反映鎮靜深度,對疼痛刺激也有一定反映,根據En指導術中麻醉管理,可促進患者術后及早蘇醒、拔管,并降低術后惡心嘔吐發生率,提高臨床麻醉質量[7]。當40≤RE≤60時,表示患者處于合適的麻醉深度,當RE<40時表示麻醉過深,當RE>60時表示麻醉過淺,發生術中知曉的可能性增加,由于RE受到肌松藥影響較小,且反應迅速,故臨床通常以RE表示患者鎮靜深度,并維持40≤RE≤60[8]。本研究考慮到患者腦功能已受損,故稍加調整,術中維持45≤RE≤55。
由于顱骨缺損導致局部腦組織受壓缺血,本研究所有患者均維持術中血壓波動于基礎值0~20%,T0~T4時所有患者MAP無明顯變化,以保證大腦充足的供血。但由于心血管反應并不是麻醉深度的特異性指標(專家支持率93.3%)[9],維持血壓波動于基礎值0~20%并不意味著患者處于合適的麻醉深度,仍然可能存在未經發現的麻醉過深或過淺、鎮痛過度或不足,其結果是POD甚至POCD[10],這對于術前即已合并認知功能缺損的顱骨缺損患者極為不利。雖然臨床也可以通過RE、SE值間接判斷鎮痛深度,但只是通過變化趨勢間接反映鎮痛水平,缺乏具體的適宜數字范圍,故敏感性較差[11]。SPI用于反映手術傷害性刺激與麻醉鎮痛作用之間的平衡,20≤SPI<50時兩者處于平衡狀態,SPI<20表示鎮痛過度,SPI≥50表示鎮痛不足[12]。全身麻醉中,SPI與MAP、RE呈顯著相關性,與HR呈中度相關性,通過SPI指導使用鎮痛藥,不僅可以提供足夠的鎮痛效果,還可減少阿片類藥物用量,避免鎮痛過度[13-14]。因此,心血管反應與En、SPI結合進行術中麻醉管理有助于消除麻醉過深或過淺,鎮痛過度或不足。
根據心血管反應判斷,兩組患者術中MAP、HR均無顯著差異,按傳統觀念分析,兩組全身麻醉管理可以認為無顯著差異。但En聯合SPI監測顯示,依據心血管反應進行麻醉管理時,其術中RE低于依據En聯合SPI及心血管反應綜合判斷進行麻醉管理的患者,SPI明顯升高,麻醉過深、鎮痛不足發生率明顯升高。由于麻醉醫生未獲得En、SPI監測數據,未能發現麻醉過深與鎮痛不足,未能及時作出合理處置。引入En、SPI監測后,麻醉醫師可根據RE、SR及SPI變化,及時調整丙泊酚、瑞芬太尼血漿靶濃度,保持麻醉鎮靜、鎮痛作用與手術傷害性刺激之間的平衡,使患者始終處于理想的麻醉深度,避免麻醉過深和鎮痛不足。兩組均未發生麻醉過淺和鎮痛過度,可能是麻醉醫生在缺乏有效監測手段時,為預防術中知曉增加了鎮靜藥物劑量,由于協同作用,鎮痛藥物用量隨之減少所致。
1939年Grant等最早全面描述了顱骨缺損后認知功能障礙,約50%顱骨缺損患者可出現頭痛、焦慮、恐慌、記憶力減退等癥狀,本研究中部分患者術前合并認知功能障礙(47.8%)與其相似。改善認知功能是顱骨修補術的主要目標之一,為此,本研究采用MoCA量表及CAM量表評估兩組患者圍術期認知功能。MoCA量表從視覺空間與執行功能、命名、記憶、注意力、語言、抽象思維、延遲回憶和定向力方面評估認知功能,共計30分,在診斷POCD方面比簡易精神狀態檢查量表更有優勢[15]。CAM量表是目前最常用的POD評估工具,分別從病情波動性、注意力、思維混亂程度、意識水平共4個方面診斷POD[16]。合理評估圍術期認知功能減少臨床研究的主觀誤差和偏移。本研究結果表明,依據心血管反應聯合En、SPI進行術中麻醉管理,可明顯降低POD發生率,術后第7天MoCA評分更高,具有保護患者認知功能的作用。雖然顱骨修補術本身可改善術前已合并的認知功能障礙,但一般需術后30 d左右才會有明顯改變,對術后7 d內認知功能并不產生顯著影響[17]。
麻醉深度監測在圍術期認知功能保護方面仍存在較大爭議,部分研究認為麻醉深度監測可顯著降低POD及POCD發生率[18],也有研究認為麻醉深度與POCD發生率無顯著相關[19],但此類研究專注于術前認知功能正常的患者,且并未開展SPI監測,不能反映術中是否發生鎮痛過度或不足。疼痛是導致POD的主要因素之一,POD又導致POCD發生率顯著增加[20],SPI與疼痛程度密切相關,SPI指導的鎮痛管理可消除鎮痛過度或不足[21]。因此,本研究結果發現依據心血管反應聯合En、SPI進行術中麻醉管理,可降低顱骨修補術患者POD發生率,提高術后MoCA評分,具有認知功能保護作用。
綜上所述,En聯合SPI監測用于全身麻醉顱骨修補術中麻醉管理,可完全避免術中未發現的麻醉過深和鎮痛不足,降低POD發生率,提高術后第7天MoCA評分,具有保護認知功能的作用。
[參考文獻]
[1] 焦明義,趙明光. 顱腦損傷術后顱骨缺損與腦認知功能損害的研究進展[J]. 中華神經外科雜志,2016,32(1):97-99.
[2] Price CC,Tanner JJ,Schmalfuss I,et al. A pilot study evaluating presurgery neuroanatomical biomarkers for postoperative cognitive decline after total knee arthroplasty in older adults[J]. Anesthesiology,2014,120(3):601-613.
[3] Punjasawadwong Y,Chau-In W,Laopaiboon M,et al. Processed electroencephalogram and evoked potential techniques for amelioration of postoperative delirium and cognitive dysfunction following non-cardiac and non-neurosurgical procedures in adults[J]. Cochrane Database Syst Rev,2018,5(6):CD011283.
[4] Rogobete AF,Sandesc D,Cradigati CA,et al. Implications of entropy and surgical pleth index-guided general anaesthesia on clinical outcomes in critically ill polytrauma patients:A prospective observational non-randomized single centre study[J]. Journal of Clinical Monitoring & Computing,2018,32(4):771-778.
[5] Nijsse B,Visser-Meily JM,Van Mierlo,et al. Temporal evolution of poststroke cognitive impairment using the Montreal cognitive assessment[J]. Stroke,2017,48(1):98-104.
[6] 中華醫學會老年醫學分會. 老年患者術后譫妄防治中國專家共識[J]. 中華老年醫學雜志,2016,35(12):1257-1262.
[7] 吳論,朱小兵,王沖,等. 熵指數監測用于老年患者纖支鏡檢查喉罩全麻的臨床研究[J]. 中華老年多器官疾病雜志,2017,16(2):132-135.
[8] 張學康,胡茜,吳瓊,等. 熵指數指導下右美托咪定、丙泊酚及依托咪酯對腦功能區手術術中喚醒的影響[J]. 臨床麻醉學雜志,2018,34(12):1184-1188.
[9] 中華醫學會麻醉學分會全憑靜脈麻醉專家共識工作小組. 全憑靜脈麻醉專家共識[J]. 中華麻醉學雜志,2016, 36(6):641-649.
[10] 王天龍. 老年患者圍術期脆弱臟器保護-阻斷或減弱臟器傷害性刺激[J]. 中華醫學雜志,2018,98(10):721-722.
[11] 馬星鋼,孟利剛,周納武. 麻醉傷害趨勢指數與狀態熵指數對小兒腹腔鏡手術中有創刺激敏感性的比較[J]. 廣東醫學,2016,37(20):3071-3074.
[12] Colombo R,Raimondi F,Corona A,et al. Comparison of the surgical pleth index with autonomic nervous system modulation on cardiac activity during general anaesthesia:A randomised cross-over study[J]. European Journal of Anaesthesiology,2014,31(2):76-84.
[13] 陳瑩,王品瑩,王俊. 手術體積描計指數在腹腔鏡手術中鎮痛深度監測的應用[J]. 臨床麻醉學雜志,2017,33(12):1220-1221.
[14] 謝鵬程,李占芳,趙曉紅,等. 手術體積描計指數指導髖關節置換術中鎮痛藥使用的效果研究[J]. 臨床麻醉學雜志,2019,35(5):451-453.
[15] Alagiakrishnan K,Mah D,Dyck JR,et al. Comparison of two commonly used clinical cognitive screening tests to diagnosemild cognitive impairment in heart failure with the golden standard European consortium criteria[J]. International Journal of Cardiology,2017,228:558-562.
[16] 陳朝紅,李雪蘋,陳艷麗,等. 老年綜合評估在心外科老年患者術后譫妄預測中的應用[J].中華現代護理雜志,2018,24(7):809-813.
[17] Kim BW,Kim TU,Hyun JK. Effects of early cranioplasty on the restoration of cognitive and functional impairments[J]. Annals of Rehabilitation Medicine,2017,41(3):354-361.
[18] Luo C,Zou W. Cerebral monitoring of anaesthesia on reducing cognitive dysfunction and postoperative delirium:A systematic review[J]. J Int Med Res,2018,46(10):4100-4110.
[19] Lu X,Jin X,Yang S,et al. The correlation of the depth of anesthesia and postoperative cognitive impairment:A meta-analysis based on randomized controlled trials[J]. J Clin Anesth,2018,45:55-59.
[20] Sprung J,Roberts RO,Weingarten TN,et al. Postoperative delirium in elderly patients is associated with subsequent cognitive impairment[J]. Br J Anaesth,2017,119(2):316-323.
[21] Thee C,Ilies C,Gruenewald M,et al. Reliability of the surgical Pleth index for assessment of postoperative pain:A pilot study[J]. Eur J Anaesthesiol,2015,32(1):44-48.
(收稿日期:2019-08-12)

