Logistic回歸聯合ROC曲線探討事件相關電位P300在卒中后認知功能障礙患者中的應用價值
林昭敏 周錦烽 林梅 羅靜楠 林敬源
[摘要] 目的 基于logistic聯合ROC曲線探討卒中后認知功能障礙的危險因素,以及事件相關電位檢查在卒中后認知功能障礙患者中的應用價值。方法 方便選取2015年1月—2018年6月就診該院神經內科的153例卒中患者作為研究對象,收集患者出院時的臨床資料,并經過6個月的隨訪,根據MMSE評分分為卒中后認知功能障礙組(75例)和卒中后非認知功能障礙組(78例),探討引起卒中后認知功能障礙的危險因素并建立卒中后認知功能障礙的評估模型。結果 卒中后認知功能障礙組患者出院NIHSS評分(14.47±5.39)分(t=2.760,P=0.010)、P300潛伏期(399.85±12.59)ms(t=-8.630,P=0.000)、高同型半胱氨酸患者比例(80.0%)(χ2=9.770,P=0.000)和吸煙人群比例(72.0%)(χ2=16.110,P=0.000)均高于卒中后非認知功能障礙組患者,P300波幅(5.47±0.48)mV低于卒中后非認知功能障礙組(t=9.490,P=0.000)。出院時NIHSS評分高(OR=1.171,P=0.009)、P300潛伏期延長(OR=0.920,P=0.000)、P300波幅減小(OR=6.604,P=0.000)、高同型半胱氨酸患者比例(OR=5.539,P=0.012)及吸煙(OR=0.246,P=0.015)是卒中后認知功能障礙的危險因素。基于上述指標建立卒中后認知功能障礙的預測模型,其ROC曲線下面積為0.942(P=0.000)。結論 出院NIHSS評分、高同型半胱氨酸血癥、吸煙、P300的波幅低和潛伏期延長是卒中后認知功能障礙的危險因素,綜合上述指標可更好預測患者發生卒中后認知功能障礙的風險。同時事件相關電位P300的異常在卒中后認知功能障礙前已發生,值得臨床探究。
[關鍵詞] 事件相關電位;卒中后認知功能障礙;預測模型;應用價值
[中圖分類號] R475.1? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1674-0742(2019)11(b)-0031-04
[Abstract] Objective To investigate the risk factors of cognitive dysfunction after stroke and the value of event-related potential examination in patients with post-stroke cognitive dysfunction based on logistic combined with ROC curve. Methods convenient selected a total of 153 stroke patients from our department of neurology in the hospital from January 2015 to June 2018 were enrolled. The clinical data of patients discharged from hospital were collected. After 6 months of follow-up, they were divided into post-stroke cognition according to MMSE score. The dysfunction group (75 cases) and the post-stroke non-cognitive dysfunction group (78 cases) explored the risk factors for post-stroke cognitive dysfunction and established an evaluation model for post-stroke cognitive dysfunction. Results Patients with cognitive dysfunction after stroke were discharged from the NIHSS score (14.47±5.39) points (t=2.760, P=0.010), P300 latency (399.85±12.59) ms (t=-8.630, P=0.000), the proportion of patients with high homocysteine (80.0%) (χ2=9.770, P=0.000) and the proportion of smokers (72.0%) (χ2=16.110, P=0.000) were higher than non-cognitive dysfunction after stroke group, the P300 amplitude (5.47±0.48) mV was lower than the non-cognitive dysfunction group after stroke (t=9.490, P=0.000). High NIHSS score at discharge (OR=1.171, P=0.009), prolonged P300 latency (OR=0.920, P=0.000), decreased P300 amplitude (OR=6.604, P=0.000), proportion of patients with high homocysteine (OR=5.539, P=0.012) and smoking (OR=0.246, P=0.015) were risk factors for cognitive dysfunction after stroke. Based on the above indicators, a predictive model of post-stroke cognitive dysfunction was established with an area under the ROC curve of 0.942(P=0.000). Conclusion Discharge NIHSS score, high homocysteinemia, smoking, low amplitude of P300 and prolonged latency are risk factors for poststroke cognitive dysfunction. Combined with these indicators, the risk of poststroke cognitive dysfunction can be better predicted. Meanwhile, the abnormality of event-related potential P300 had occurred before the cognitive dysfunction after stroke, which should be worthy of clinical investigation.
[Key words] Event-related potential; Post-stroke cognitive dysfunction; Predictive model; Application value
卒中后認知功能障礙(PSCI)是指卒中后6個月內發生認知功能障礙,其相關的腦卒中類型包括多發性梗死、關鍵部位梗死、皮質下缺血性梗死和腦出血等[1]。腦誘發電位是指大腦在外界某種的瞬時刺激下在大腦皮層所產生的電活動[2],即中樞神經系統及及其傳導通路在這種刺激下的有序、協調、全面的高級功能活動[3]。隨著神經電生理技術的發展,越來越多的焦點關注卒中患者的腦電數據變化,其中事件相關電位 P300 是腦電誘發電位中較成熟且最常用的電位,其在認知功能障礙患者的研究較多,但在卒中后認知功能障礙這類患者中的研究仍相對較少,特別是其檢測價值的探究仍相對不足,希望探討一種能夠客觀的預測卒中后認知功能障礙的模型。因此,該研究以2015年1月—2018年6月就診該院神經內科的153例卒中患者作為研究對象,基于logistic聯合ROC曲線探討卒中后認知功能障礙的相關危險因素以及事件相關電位P300檢查在卒中后認知功能障礙患者中的應用價值,現報道如下。
1? 資料與方法
1.1? 一般資料
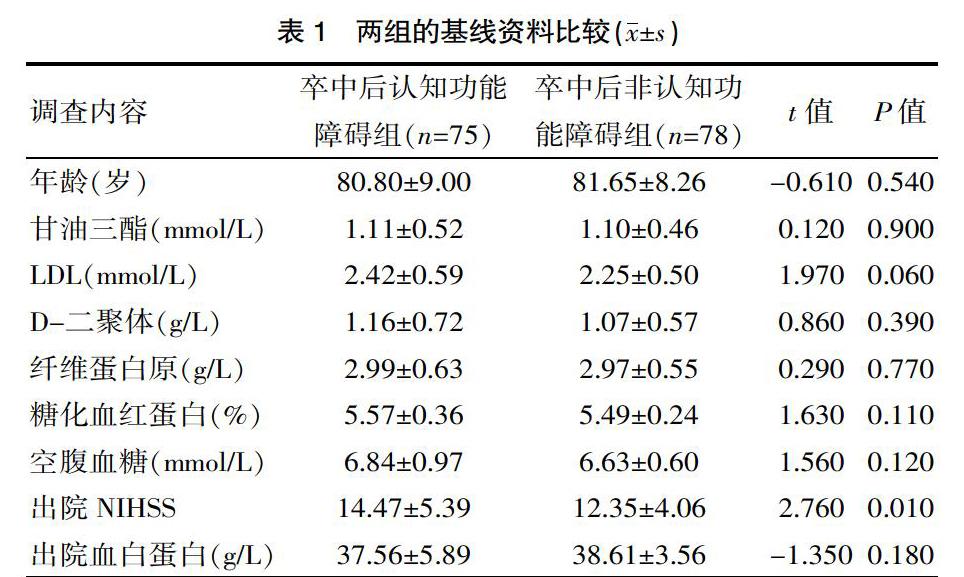
方便選取就診該院神經內科的153例卒中患者作為研究對象,收集患者出院時的臨床資料,并經過6個月的隨訪,根據MMSE評分分為卒中后認知功能障礙組(75例)和卒中后非認知功能障礙組(78例),探討引起卒中后認知功能障礙的危險因素并建立卒中后認知功能障礙的評估模型。回顧性收集該院收治的153卒中患者作為研究對象,卒中后認知障礙組(蒙特利爾認知評估量表MoCA量表評分≤26分,若受教育年限≤12年,則MoCA量表評分≤25分患者為觀察組。以同時期的75例卒中后無認知障礙組(MoCA量表評分>26分,若受教育年限<12年,則MoCA量表評分>25分)患者為對照組。兩組患者的基線資料之間具有均衡性,見表1。該研究經醫院倫理學委員會審批通過。
該研究的納入標準:病程在90 d以內者;意識清醒者;家屬對研究知情同意者。排除標準:卒中前存在認知障礙者;重度認知功能障礙(MoCA量表評分<10分);精神病史者;有視力或聽力障礙者;合并其他腦部及神經系統疾病者;伴癲癇者。
1.2? 肌電圖檢查方法及示例
肌電圖儀器選擇為采用美國Nicolet VikingQuest肌電誘發電位儀,由經驗豐富的工作人員進行操作檢測,患者于安靜(屏蔽)及室溫適宜(25~30℃)的情況下接受檢查,患者于臥位下接受檢查,電極放置遵循國際10/20法,電極位置為Fz、Pz及Cz,電極間的阻抗在5 kz以下,給予750 Hz和2 000 Hz的低頻與高頻純音刺激,檢測指標為事件相關電位P300的波幅和潛伏期。
1.3? 統計方法
該研究中的檢驗數據均采用SPSS 22.0統計學軟件進行處理,計數資料的表示方式為百分比(%),進行χ2檢驗分析,計量資料的表示方式為均數±標準差(x±s),進行t檢驗分析,回歸分析采用logistic回歸,并利用回歸分析結果建立ROC曲線,得到曲線下面積,P<0.05為差異有統計學意義。
2? 結果
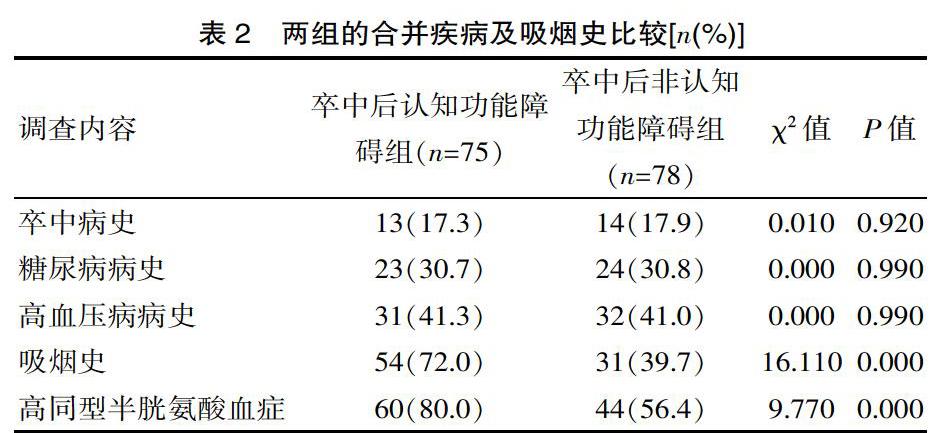
卒中后認知功能障礙的組的出院NIHSS評分、吸煙史患者比例、高同型半胱酸血癥患者病例高于卒中后非認知功能障礙組,差異有統計學意義(P<0.05),見表1、2。
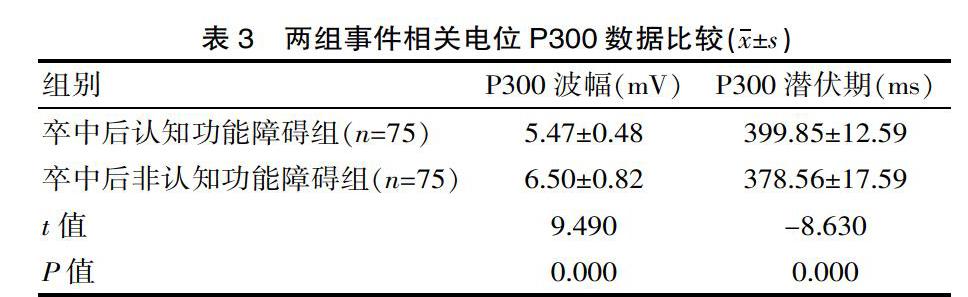
卒中后認知功能障礙組P300的波幅長于卒中后非認知功能障礙組,其潛伏期較卒中后非認知功能障礙組短,差異有統計學意義(P<0.05)。見表3。
經多因素logistic回歸分析發現出院NIHSS、吸煙史、高同型半胱酸血癥及P300波幅和潛伏期均是卒中后認知功能障礙的獨立危險因素,見表4。
基于多元logistic回歸結果,得到回歸方程Y=0.157X1+(-1.402)X2+1.712X3+1.888X4+(-0.083)X5。根據回歸方程畫出ROC曲線,見表圖1。
3? 討論
卒中后認知功能障礙是指急性腦卒中相關的認知領域功能的下降,其顯著降低患者的生存質量,包括卒中后認知功能障礙非癡呆和卒中后癡呆,有數據統計顯示,這兩種類型的認知功能障礙在1.5年內的病死率約為8%和50%[4-5]。卒中后認知功能障礙的危險因素常見的包括人口學因素,如年齡、性別、教育,相關動脈粥樣硬化危險因素,如高血壓病、吸煙、2型糖尿病等,以及腦梗死的部位、腦梗死的面積等血管性因素。在臨床工作中,不僅需要明確各種因素對患者罹患卒中后認知功能障礙的風險,還需要積極控制相關因素,預防該病的發生。
該研究發現,出院NIHSS評分高的患者是卒中后認知功能障礙的的獨立危險因素(OR=1.171,P=0.009)。顯然,對于NIHSS評分高的人群,多是由于大面積腦梗死、關鍵部位梗死累及運動、語言等腦區,同時NIHSS評分亦反映腦卒中病情的嚴重程度,該評分和卒中后認知功能障礙的發生密切相關,因此積極治療且改善患者出院時的NIHSS評分狀況可能對卒中后認知功能障礙具有保護性意義。
血同型半胱氨酸升高引起卒中后認知功能障礙機制尚不明確,所涉及的觀點眾多,如由于同型半胱氨酸的神經興奮毒性,促進細胞膜鈣超載,或促進低密度脂蛋白的氧化,促進動脈粥樣硬化的進程等。朱佳佳等[6]研究顯示,高同型半胱氨酸血癥是腦卒中動脈粥樣硬化的重要影響因素(OR=12.020,P<0.001),與該類指標導致的血管內皮功能障礙有密切的關系。該研究發現高同型半胱氨酸血癥是卒中后認知功能障礙的危險因素(OR=5.539,P=0.012),可能與之導致的患者神經興奮毒性作用有關,導致神經功能受損情況加重,進而出現認知功能障礙的情況,因此應將同型半胱氨酸納入卒中后認知功能障礙的常規血液篩查,而對于已罹患高同型半胱氨酸血癥的患者亦應得到積極治療糾正。
血管內皮細胞的損傷在動脈粥樣硬化的各個階段都扮演著重要的角色,特別是一氧化氮的釋放對維持血管壁的彈性、血液流動、抑制血小板聚集有著重要意義[7]。長期吸煙促進動脈粥樣硬化的進程,影響皮層下、前額葉等認知功能區域的腦血流供應情況,進而影響神經纖維的投射[8]。吸煙還可引起一氧化氮代謝紊亂的同時,還可降低高密度脂蛋白的水平,促使低密度脂蛋白過度氧化,機體的氧自由基清除能力受損,表現出失調的情況,而這是與血管內皮受損及脂質代謝異常等多方面均有密切關系的方面,進而加速動脈粥樣硬化的進程,Kalaria R N 等[9]研究顯示,機體脂質代謝異常與氧自由基清除能力的失衡等因素導致的動脈粥樣硬化對患者的神經功能狀態在一定程度受到影響,因此可能與認知障礙、血管性癡呆等多方面因素有關,這與該研究結果基本一致。該研究發現吸煙也是卒中后認知功能障礙的危險因素(OR=0.246,P=0.025),推測可能和吸煙促進動脈粥樣硬化的發生發展有關,因此對于此類人群,應提倡戒煙。
P300是認知功能的一種客觀的生理指標,通過捕捉人類心理活動相關的腦電波,并對其進行分析、檢測,反映人類心理活動的注意力、記憶力、智力等方面。P300潛伏期的形成和大腦對外界特定的信息刺激后處理過程有關,代表大腦對外部刺激進行分類、編碼和識別的速度。P300的波幅說明神經系統在信息處理時的興奮程度,該研究發現卒中后認知功能障礙患者P300的潛伏期延長(OR=0.920,P=0.000),波幅降低(OR=6.604,P=0.000),提示卒中后認知功能障礙患者的大腦對外部的刺激進行加工、編碼和識別的速度及神經細胞的興奮性較低,說明和認知功能有關的腦區可能存在缺血、壞死、萎縮、凋亡的神經元細胞,這些細胞的興奮性低,故認知方面的功能狀態相對變差,表現出相關功能的障礙,因此在體外所記錄的腦電活動水平呈現出上述的狀態。張芹[10]研究顯示,P300潛伏期在腦卒中后存在輕度與中度認知障礙者分別為(372.2±24.1)ms及(429.5±30.7)ms,均顯著高于健康者,而該研究結果顯示腦卒中后認知功能障礙患者的P300潛伏期未(399.85±12.59)ms,介于上述輕度與中度認知障礙患者之間,且高于無認知功能障礙患者的(378.56±17.59)ms,差異有統計學意義(P<0.05),說明張芹的研究結果與該研究顯示結果雖存在一定差異,但是結果差異無統計學意義(P>0.05),且P300變化趨勢與該研究一致,也肯定了該研究的結果。
綜上所述,該研究利用腦電誘發電位技術挖掘事件相關電位P300和其他常見的卒中后認知功能障礙的危險因素對卒中后認知功能障礙的診斷價值,并據此建立函數模型,該模型曲線下面積為0.942(P=0.000),提示可利用該模型對可疑卒中后認知功能障礙的患者進行篩查和預測,相比于傳統的MMSE、MOCA評分量表可能具有更加客觀的優勢。但因該研究的例數有限,且該模型需要有大量的樣本進行驗證,故該研究結果仍需臨床實踐進一步證實。盡管如此,綜合上述指標可更好預測患者發生卒中后認知功能障礙的發生風險,為該病提供客觀的生物學證據。
[參考文獻]
[1]? 董強.卒中后認知障礙管理專家共識[J].中國卒中雜志, 2017, 12(6):519-531.
[2]? Jokinen H, Melkas S, Ylikoski R,et al. Post‐stroke cognitive impairment is common even after successful clinical recovery[J].European Journal of Neurology,2015,22(9):1288-1294.
[3]? Su C Y, Wuang Y P, Lin Y H, et al. The role of processing speed in post-stroke cognitive dysfunction[J].Archives of Clinical Neuropsychology,2015,30(2):148-160.
[4]? BraininM, Tuomilehto J, Heiss W D,etal. Post‐stroke cognitive decline: an update and perspectives for clinical research[J].European journal of neurology, 2015,22(2):229-e16.
[5]? 閆靜.基于腦電的腦卒中患者運動想象認知過程的研究[D].上海:上海交通大學, 2012.
[6]? 朱佳佳,蔡秀英.血漿同型半胱氨酸水平與腦卒中及卒中后認知障礙的相關性[J].中外醫學研究,2018,16(15):177-180.
[7]? 李瑤宣,李呂力.超聲檢測肱動脈內皮功能的研究進展[J],醫學綜述,2009,15(4):585-587.
[8]? Maillard P,Seshadri S, Beiser A, et al. Effects of systolic blood pressure on white-matter integrity in young adults in the Framingham Heart Study: a cross-sectional study[J]. The Lancet Neurology,2012,11(12):1039-1047.
[9]? Kalaria R N, Akinyemi R, Ihara M. Stroke injury,cognitive impairment and vascular dementia[J].Biochimica et Bioph ysica Acta(BBA)-Molecular Basis of Disease, 2016, 1862(5):915-925.
[10]? 張芹.事件相關電位P300對腦卒中后認知功能障礙的評價[J].現代診斷與治療,2017,28(19):3660-3662.
(收稿日期:2019-08-17)

