電視胸腔鏡手術對非小細胞肺癌患者療效、心理及生活質量的影響
李海靜 姜謐
(吉林大學第一醫院心胸外2科,吉林 長春 130021)
非小細胞肺癌(NSCLC)為臨床常見的肺癌病理類型。近年來,NSCLC發病率呈逐年上升趨勢,對患者生活質量造成嚴重影響,甚至危及患者生命安全〔1,2〕。且隨著目前我國人口老齡化進程的加劇,老年NSCLC患者越來越多,由于老年患者機體各臟器功能的減退,加之合并多種基礎性疾病等,機體免疫功能往往受到抑制,患者臨床預后較差〔3,4〕。手術治療是目前NSCLC根治的唯一方法,隨著外科技術及醫療器械不斷創新,電視胸腔鏡手術(VATS)逐漸在臨床推廣〔5〕。本研究探討VATS對老年NSCLC患者療效、心理及生活質量的影響。
1 資料與方法
1.1 臨床資料 選擇2017年3月至2018年4月吉林大學第一醫院收治的老年NSCLC患者83例作為研究對象,男51例,女32例;年齡60~81〔平均(66.49±8.32)〕歲;TNM分期Ⅰ期48例、Ⅲ期35例;病理類型鱗癌56例,腺癌27例;病變類型周圍型肺癌61例,中央型肺癌22例。按照隨機數字表法將患者隨機分為VATS組43例、對照組40例,經比較,兩組臨床資料差異無統計學意義(P>0.05),見表1。本研究經醫院倫理委員會批準。

表1 兩組臨床資料比較(n)
1.2 納入與排除標準 納入標準:①術后經病理組織學確診為NSCLC;②年齡≥60歲;③TNM分期為Ⅰ~Ⅱ期;④術前均未行放療、化療;⑤無遠處轉移;⑥預計生存期2年以上;⑦自愿簽署知情同意書。排除標準:①合并嚴重心、肝、肺、腎等嚴重并發癥;②心臟、食管及主動脈等胸腔器官受累;③術后進行二次開胸手術。
1.3 方法 VAST組采取VAST切除術治療,患者雙腔氣管插管全身麻醉后,側臥位單肺通氣,于患者腋中線第7肋間行長約1.5 cm小切口,并置入胸腔鏡探查;然后于腋前線第4肋間行長約2.0 cm操作孔;于第8肋間行長約1.5 cm作為副操作孔。對患者胸腔粘連情況、腫瘤大小、病灶部位及浸潤范圍、病灶轉移等相關情況進行常規探查。以解剖性離斷肺血管、支氣管及肺裂,行肺葉切除術時需要首先分離胸腔粘連,然后依次解剖肺門和肺裂,再將肺葉靜脈及其動脈分支游離出來。對于血管游離應注意足夠長度,一般以2~3 cm為宜,以便將胸腔鏡直線切割縫合器置入。并充分游離肺葉支氣管及其周圍組織,切除后的肺葉經主操作孔取出,然后進行淋巴結及縱隔腫大淋巴結清掃。手術完畢留置引流管。對照組采取常規開胸肺葉切除術治療。于患者第5肋間行長20~25 cm切口,解剖式切除肺葉后進行系統淋巴結清掃,手術完成后經第7肋間腋中線置入引流管。
1.4 觀察指標 ①比較兩組手術相關情況,包括術中出血量、手術時間、淋巴結清掃數量、術后引流液體積、住院時間及并發癥發生率。②比較兩組術后1 d、術后3 d及術后7 d疼痛程度,采用視覺模擬評分(VAS),評分0~10分,評分越高表示疼痛越重。③分別于術前、術后1 d、術后3 d及術后7 d抽取患者清晨空腹靜脈血,分離血清,采用酶聯免疫吸附試驗(ELISA)檢測血清C反應蛋白(CRP)水平。④分別于術前、術后7 d采用焦慮自評量表(SAS)及抑郁自評量表(SDS)分析患者心理狀態變化,評分越高則表示患者焦慮、抑郁程度越嚴重。⑤兩組術后3個月采用癌癥治療功能性量表(FACT-L)對患者生活質量進行評分,該量表共5個維度,包括身體狀況、情感狀況、功能狀況、社會/家庭狀況及附加狀況,并計算量表總分,評分越高則表示患者生活質量越佳。
1.5 統計學分析 采用SPSS22.0統計學軟件進行t及χ2檢驗。
2 結 果
2.1 手術情況比較 VATS組術中出血量、術后住院時間顯著低于對照組(P<0.05),兩組手術時間、淋巴結清掃數量、術后引流液體積及術后并發癥發生率無顯著差異(P>0.05),見表2。
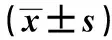
表2 兩組手術情況比較
2.2 術后疼痛比較 VATS組術后1 d、術后3 d及術后7 d VAS均顯著低于對照組(P<0.05),見表3。

表3 兩組術后VAS評分比較(分,
2.3 血清CRP水平比較 術前兩組血清CRP水平無顯著差異(P>0.05),術后1 d、術后3 d、術后7 d兩組血清CRP均較術前顯著升高(P<0.05),而術后各時間VATS組血清CRP水平顯著低于對照組(P<0.05),見表4。
2.4 心理狀態比較 術前兩組SAS、SDS評分無顯著差異(P>0.05),術后7 d兩組SAS、SDS評分均較術前顯著降低(P<0.05),且術后7 d VATS組SAS、SDS評分顯著低于對照組(P<0.05),見表5。

表4 兩組手術前后血清CRP水平比較

表5 兩組治療前后SAS、SDS評分比較(分,
與本組術前比較:1)P<0.05
2.5 生活質量比較 術后3個月,VATS組身體狀況、情感狀況、功能狀況及生活質量總分均顯著高于對照組(P<0.05),見表6。

表6 兩組術后3個月生活質量比較(分,
3 討 論
對于NSCLC患者,傳統的手術方式為開胸肺葉切除術,傳統的手術方式由于手術切口相對較大,雖然可為手術提供清晰的術野,便于術中手術操作,但是由于傳統開胸手術對胸壁肌肉具有較大的損傷,且患者術中出血較多,手術并發癥也相對較多〔6,7〕。近年來,隨著微創手術技術的快速發展,胸腔鏡手術由于其具有手術損傷小、術后恢復快及術后并發癥少等優勢,逐漸運用于臨床工作中〔8〕。盡管目前完全胸腔鏡手術技術已經得到了肯定,但是仍不能完全替代傳統的開胸肺葉切除術〔9〕。主要由于胸腔鏡技術要求較高,患者手術費較高,同時目前對于VATS腫瘤切除的徹底性有一定爭議,有學者認為,切口處容易出現腫瘤復發,對NSCLC患者的臨床治療有一定的局限性〔10,11〕。
病理的選擇對VATS肺葉切除術而言至關重要,目前普遍認為患者應具備以下條件〔11,12〕:①Ⅰa期及部分Ⅲa期NSCLC患者、腫瘤直徑<3 cm且無縱隔淋巴結轉移;②Ⅱa期NSCLC患者、腫瘤直徑<5 cm且無中央支氣管侵犯。本研究選擇TNM分期Ⅰ期及Ⅱ期患者,且無病灶遠處轉移,符合VATS手術適應證。本研究結果與學者研究報道結果相似〔13,14〕,電視胸腔鏡對患者影響較小,有助于患者術后恢復,同時對患者機體影響較小。CRP作為一種急性時相反應蛋白,由細胞因子IL-6誘導肝細胞合成,對機體炎癥反應程度變化可作出迅速反應,尤其在創傷及感染發生時變化靈敏,可作為術后應激反應程度及感染性并發癥發生的靈敏指標〔15,16〕。本研究結果顯示,VATS組患者術后機體應激反應更為輕微,與相關報道結果相一致〔17,18〕。術后兩組焦慮、抑郁評分顯著降低,且觀察組術后降低程度更為顯著。進一步表明VATS對患者術后影響較小,患者術后康復快,有助于消除患者對手術的疑慮,因此可有效改善患者不良心理情緒。此外,術后3個月,VATS組身體狀況、情感狀況、功能狀況及生活質量總分均顯著提高,提示VATS有助于患者術后生活質量的提高〔19,20〕。

