單中心腹膜透析葡萄球菌屬相關性腹膜炎分析
梁子介 謝 超 譽翠顏 葉佩儀 孔耀中
廣東省佛山市第一人民醫院 528000
腹膜透析是治療終末期腎病的重要手段,隨著腹膜透析連接系統的改進,腹膜炎發生率有了明顯的降低,但仍是目前影響腹膜透析患者退出腹膜透析及腹膜透析技術失敗的最常見并發癥[1]。在腹膜炎致病菌當中革蘭氏陽性球菌仍為主要致病菌,其中最常見的感染源是皮膚菌群葡萄球菌屬如:表皮葡萄球菌、金黃色葡萄球菌等,接觸污染仍是腹膜炎感染的最重要途徑。接觸污染是可以預防的,故了解我院腹膜透析中心葡萄球菌屬腹膜透析相關性腹膜炎患者的特征及致病菌耐藥情況及變化趨勢有重要意義,可以有針對性進行干預預防腹膜透析相關性腹膜炎的發生,提高我院腹膜透析中心腹膜透析質量。
1 資料與方法
1.1 一般資料 回顧分析2009年1月—2016年12月我院腹膜透析中心收治持續不臥床腹膜透析細菌培養陽性腹膜透析相關性腹膜炎共230例次,其中男110例次,女120例次,平均年齡(52.9±14.1)歲。腎臟基礎疾病包括:慢性腎小球腎炎158例次,糖尿病腎病31例次,高血壓腎病3例次,梗阻性腎病27例次,狼瘡性腎炎11例次。其中175例發生腹膜炎1次,20例2次,5例3次。所有患者獲知情同意。
1.2 診斷標準 按照國際腹膜透析協會指南診斷標準為:(1)腹痛和(或)透出液渾濁,伴或不伴發熱;(2)腹透流出液白細胞計數>100個/μl,中性粒細胞比例> 0.50;(3)腹透流出液培養有病原微生物生長。符合3條標準中2條即可診斷腹膜炎。腹膜炎復發定義為前1次腹膜炎抗生素治療結束4周內再次發生腹膜炎, 且致病菌相同。治愈標準為腹膜炎經治療后完全緩解,30d內無復發。退出標準為患者因腹膜炎所致腹膜透析導管拔除、轉血液透析治療或死亡。
1.3 方法及儀器 對懷疑腹膜炎患者就診時,留取腹透流出液室溫下垂直懸掛整袋腹透液1h后無菌留取腹透流出液分別接種血液增菌需養瓶和厭氧瓶中,每瓶10ml;應用美國BD公司BATEC9240全自動血液增菌培養儀培養監測。采用法國生物梅里埃API和VITEK2-COMPACT系統細菌鑒定; 藥敏試驗采用K-B紙片擴散法。
1.4 臨床處理及資料收集 所有腹膜炎患者按國際腹膜透析協會指南使用抗生素治療。收集腹膜炎患者年齡、性別、基礎病、BMI、腹膜透析時間、血紅蛋白、血清白蛋白、膽固醇、血鉀、血肌酐,血iPTH,血尿酸,致病菌培養結果,治療經過,轉歸。
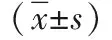
2 結果
2.1 葡萄球菌屬腹膜炎轉歸 收集葡萄球菌屬腹膜炎75例次,69例次治愈,其中有2例患者每隔3個月發生腹膜炎,均為表皮葡萄球菌,重置導管后,腹膜炎治愈。5例治療失敗轉血液透析,其中1例轉血液透析后死于營養不良。
2.2 葡萄球菌屬腹膜炎致病菌譜 葡萄球菌屬腹膜炎病原菌當中,表皮葡萄球菌為主占57.3%,其次為金黃色葡萄球菌及頭部葡萄球菌占10.67%,沃氏葡萄球菌及溶血性葡萄球菌占8%,末位為木糖葡萄球菌,里昂葡萄球菌,山羊葡萄球菌,腐生葡萄球菌各有1例。見表1。

表1 葡萄球菌屬腹膜炎致病菌普
2.3 葡萄球菌屬腹膜炎致病菌普變化 2009—2012年及2013—2016年兩階段分別發生葡萄球菌屬腹膜炎31、44例次,分別占36.5%和30.3%,2013—2016中葡萄球菌屬腹膜炎比例稍低,但差異無統計學意義,見表2。

表2 不同階段葡萄球菌腹膜炎構成變化
2.4 葡萄球菌屬腹膜炎預后 葡萄球菌腹膜炎總體預后良好,治愈率分別為64.5%和77.3%,后階段有上升趨勢,但差異無統計學意義,復發率較高不同時間段分布占25.8%和15.9%,有下降趨勢,退出及死亡兩階段差異無統計學意義。見表3。

表3 不同階段葡萄球菌腹膜炎預后變化
2.5 葡萄球菌屬腹膜炎致病菌耐藥變化 本研究中未發現萬古霉素耐藥株,青霉素耐藥分布占48.4%和50%,頭孢唑啉耐藥為45.2%和52.3%,苯唑西林耐藥為51.6%和52.3%,頭孢呋辛鈉耐藥為38.7%和45.5%,左氧氟沙星耐藥為29.0%和40.9%,兩階段細菌耐藥有上升但差異無統計學意義,見表4。

表4 不同階段葡萄球菌腹膜炎致病菌耐藥變化
2.6 葡萄球菌腹膜炎與非葡萄球菌腹膜炎特征 葡萄球菌腹膜炎組男性患者比例明顯高于非葡萄球菌腹膜炎組(68% VS 38%),差異具有統計學意義。葡萄球菌腹膜炎組當中年齡及透析齡較非葡萄球菌腹膜炎組低,提示年輕透析齡患者易發生葡萄球菌腹膜炎;原發病在兩組間差異無統計學意義;葡萄球菌腹膜炎組中iPTH控制較非葡萄球菌腹膜炎組要好,但血磷及尿酸水平控制欠佳。見表5。
3 討論
腹膜透析是終末期腎功能衰竭的重要替代治療方式,腹膜透析技術革新,顯著減少了與治療有關的并發癥,使患者能夠維持腹膜透析更長時間[2],腹膜透析相關性腹膜炎是導致腹膜透析退出的主要原因[3]。葡萄球菌是定植于人體體表和腔道的菌群,也是腹膜透析相關感染的常見致病菌。在我院腹膜透析中心230例培養陽性腹膜炎當中共發現葡萄球菌屬75例次,占32.6%,與Shin JH等[4]一樣,表皮葡萄球菌為最常見葡萄球菌屬腹膜炎致病菌,與其廣泛分布人體表面及腹膜透析操作污染有關。葡萄球菌腹膜炎治療反應較好,特別是比革蘭氏陰性桿菌治療反應好,但容易復發,本文中葡萄球菌腹膜炎復發率為20%,較國外學者Fahim M等[5]低,考慮我院腹膜透析中心使用萬古霉素作為抗感染藥物相關。生物膜的存在是重復腹膜炎發作的潛在原因[6],本文中也有反復發作的表皮葡萄球菌腹膜炎,最終需更換腹膜透析導管才最終治愈腹膜炎。腹膜炎致病菌耐藥是醫生關注問題,在本文中尚未發現萬古霉素耐藥葡萄球屬致病菌,但其他抗生素耐藥有上升趨勢,與其他報道基本一致。本文發現葡萄球菌腹膜炎組當中男性比例較女性明顯升高,差異有統計學意義,性別差異在腹膜透析當中研究較少,Kitterer D等[7]發現女性腹透患者技術生存率較男性好,但沒有報告在腹膜炎上差異,推測可能與男性患者在操作中不夠專注有關,國內也有報道早發性腹膜炎男性要比女性多見,而且透析齡短[8]。但在本文中發現我院腹膜透析中心葡萄球菌屬腹膜炎患者較非葡萄球菌屬腹膜炎患者年輕,與Kotera N等[9]不一致,他們發現≥65歲老年患者有高頻率的葡萄球菌性腹膜炎發生。國內鄧金華等[10]也發現高齡、糖尿病、低血紅蛋白、低血清白蛋白是腹膜透析相關性葡萄球菌腹膜炎的危險因素。本文中沒有發現原發病在葡萄球菌腹膜炎與非葡萄球菌腹膜炎存在顯著差異,但發現葡萄球菌腹膜炎組中,尿酸血磷水平較高,差異有統計學意義,考慮與本組患者較年輕蛋白攝入較多相關,在非葡萄球菌腹膜炎組當中iPTH控制較差與患者透析齡較長相關。

表5 葡萄球菌腹膜炎與非葡萄球菌腹膜炎特征
綜上所述,我院腹膜透析中心男性、年輕、短透析齡患者更傾向于發生葡萄球菌腹膜炎,這可能由于年輕患者依性差,換液操作不專心導致接觸污染可能。但本文為單中心研究,葡萄球屬腹膜炎例數相對較少,需多中心擴大樣本量方能更好反應葡萄球屬腹膜炎患者易感預后因素。故應重點關注年輕男性短透析齡腹膜透析患者,應加強年輕患者培訓教育,提高依從性,降低年輕患者葡萄球菌屬腹膜炎發生率,改善透析質量。

