不同體位腹腔鏡手術對肥胖患者呼吸循環功能的影響
趙 兵 張在旺 李景婭 湯龍信 張 欣
1 陸軍軍醫大學士官學校附屬醫院麻醉科,河北省石家莊市 050041; 2 解放軍白求恩國際和平醫院麻醉科
肥胖對生理可產生明顯影響,尤其是嚴重干擾患者呼吸系統[1]。肥胖患者腹腔鏡手術中體位改變可能導致其呼吸循環系統明顯危害。本文觀察了肥胖患者腹腔鏡手術在相同氣腹壓及通氣條件下,不同體位對呼吸循環功能的影響,并針對影響提出對策。
1 資料與方法
1.1 一般資料 隨機選擇ASAⅠ~Ⅱ級擇期行腹腔鏡手術肥胖患者(BMI 28.3~33.1)40例,依據術中所需體位分為兩組:A組(術中行頭低足高25°體位)20例,男11例,女9例;年齡30~51歲,平均年齡(40.32±8.13)歲;平均BMI 30.91±1.66;其中卵巢腫瘤剝除術5例,雙側精索靜脈曲張結扎術3例,子宮次全切除術12例。B組(術中行頭高足低25°體位)20例,男13例,女7例;年齡31~53歲,平均年齡(41.52±7.97)歲;平均BMI 31.03±1.54;膽囊切除術20例。術前合并高血壓、冠心病、心功能不全及心律失常者排除本研究。兩組年齡、性別、BMI,差異無統計學意義(P>0.05)。
1.2 方法 麻醉前30min肌內注射苯巴比妥鈉0.1g、阿托品0.5mg。兩組均采用氣管插管全身麻醉,以咪達唑侖0.03mg/kg、舒芬太尼0.2μg/kg、苯磺順阿曲庫銨0.2mg/kg、依托咪酯0.3mg/kg進行麻醉誘導,氣管插管后行機械通氣,潮氣量8ml/kg,氧流量為1.5L/min,吸呼比為1∶2,呼吸頻率為14次/min,術中持續泵注異丙酚50~100μg·kg-1·min-1及瑞芬太尼0.4μg·kg-1·min-1,并間斷靜注苯磺順阿曲庫銨2~4mg維持麻醉。術中麻醉深度維持(BIS)50左右。全麻后經右側鎖骨下靜脈行中心靜脈穿刺置管,多功能監測儀監測中心靜脈壓(CVP)、平均動脈壓(MAP)、心率(HR)、血氧飽和度(SpO2)、氣道峰壓(Ppeak)、呼氣末二氧化碳分壓(PETCO2)。兩組氣腹壓均維持在14mmHg(1mmHg=0.133kPa)。A組氣腹后調整頭低足高25°體位,B組氣腹后調整頭高足低25°體位,且相應調整壓力換能器位置,使之與右心房處于同一水平,并重新校正CVP零點。腹腔內操作完畢待CO2氣體溢出后,調整患者體位至平臥位。術畢送麻醉恢復室(PACU),呼吸機輔助呼吸,且頭高15°傾斜位等待患者自然蘇醒。
1.3 觀察指標 分別于氣腹前(T0)、氣腹后體位改變前(T1)、體位改變后15min(T2)、30min(T3)、解除氣腹平臥后5min(T4)時點監測MAP、HR、CVP、SpO2、Ppeak、PETCO2值,觀察呼吸循環系統指標值變化。
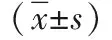
2 結果
兩組MAP、HR、CVP及A組Ppeak T1、T2、T3時與T0比較明顯升高,差異有統計學意義(P<0.05);兩組PETCO2T2、T3時與T0比較,差異有統計學意義(P<0.05); B組Ppeak T2、T3時與T0比較,差異無統計學意義(P>0.05);T2與T3時,A組與B組比較,MAP、CVP、PETCO2、Ppeak明顯升高,差異有統計學意義(P<0.05),但HR差異無統計學意義(P>0.05);T4時A組患者MAP、HR、PETCO2明顯高于B組,差異有統計學意義(P<0.05)。見表1。

表1 兩組患者呼吸循環系統指標值變化對比
注:與T0比,*P<0.05 ; 與B組比,△P<0.05 。
3 討論
肥胖患者腹腔鏡手術中對呼吸系統的影響因素包括以下幾個方面:(1)肥胖患者腹胸部膨滿,導致胸椎后凸,腰椎前凸,從而限制肋骨運動而致胸廓相對固定,胸順應性降低,用力肺活量減少,功能殘氣量和肺總容量降低[2-3]。(2)腹腔鏡手術CO2氣腹建立后,患者無論平臥或頭高足低或頭低足高體位,均存在腹內壓升高,膈肌上抬,加之CO2的跨膜吸收等因素均對患者呼吸系統產生影響。(3)尤其肥胖患者頭低足高體位后,胸腔將承受腹腔內臟重力和氣腹壓雙重作用,功能殘氣量及肺總容量進一步降低,肺泡通氣/血流比值失衡致肺通氣嚴重不足[4]。
本文中兩組MAP、HR于 T2、T3、T4時點的變化,認為是與反射性交感神經活性改變及高碳酸血癥引起交感神經興奮,兒茶酚胺釋放增加、腎素—血管緊張素系統激活、血管加壓素釋放增加等因素有關。本文發現T2與T3時,A組與B組比較,MAP、CVP、PETCO2、Ppeak明顯升高,差異均有統計學意義(P<0.05);T4時A組患者MAP、HR、PETCO2明顯高于B組,差異有統計學意義(P<0.05),表明肥胖患者腹腔鏡手術中頭低足高體位對呼吸循環功能產生明顯影響,可使CVP更大限度地升高,且通氣功能下降明顯。頭低足高體位后對肥胖患者 CVP 的影響因素包括:(1)頭低足高體位后,胸腔縱軸縮短壓力進一步增大,心包膜外傳導壓力升高,右房壓增加;同時氣道阻力增大,氣道內壓上升,肺循環阻力增大,肺動脈壓(PAP)升高,右心后負荷增加。(2)高碳酸血癥刺激作用導致血管張力增加,SVP增大,右心和左心充盈壓增高。(3)頭低足高體位時靜脈回流增加,回心血量增多,右心前負荷增加。因此,此類手術中CVP受多重因素影響,CVP升高僅表明心臟做功增加,不能準確反映回心血量的增加。腹腔鏡手術中,CVP不能作為指導臨床輸液的可靠指標[5]。頭低足高體位可加重心臟負荷,增加心臟做功,對老年高血壓、冠心病及心功能不全患者產生不利影響,此類患者應慎用頭低足高體位這一手術模式。本文中兩組T2、T3時HR比較,差異無統計學意義,考慮可能原因為頭低足高體位時,血流重新分布致回心血量增加,反射性使心率減低與交感活性增強相抵消所致。T4時A組HR高于B組,應該為體位影響因素解除后高碳酸血癥刺激作用占優的結果。研究發現B組CVP T1與T2、T3時點比較有下降趨勢,及 B組Ppeak T2、T3與T0比較,差異無統計學意義(P>0.05),皆考慮與肥胖患者頭高足低體位后,腹腔內容物重力反向作用減輕了對胸腔壓迫,從而使胸內壓、心包膜外傳導壓力減低有關。
全組患者頭高15°傾斜位,等待患者自然蘇醒拔管,恢復滿意。肥胖患者頭高15°傾斜位蘇醒恢復,可明顯減低圍術期全身麻醉并發癥發生率[6]。
綜上所述,肥胖患者腹腔鏡手術時,應加強呼吸循環功能監測;術中頭高足低位對患者呼吸循環功能影響較輕;術中頭低足高位傾斜角度越大對呼吸循環功能的影響越大,切實避免為追求視野過度調整體位。

