不同囊胚形成時間對凍融單囊胚移植周期妊娠結局的影響
陳培林,孫青,熊風,李觀貴,鐘惠嫻,萬才云,姚志鴻,曾勇*
(1. 深圳中山泌尿外科醫院生殖中心,深圳市圍著床期生殖免疫重點實驗室,深圳 518045;2. 深圳中山生殖與遺傳研究所,深圳 518045)
輔助生殖技術中的多胎妊娠問題與多種并發癥的發生密切相關,對母嬰的健康造成極大的威脅,引起大家的普遍關注[1-2]。選擇性單囊胚移植被認為是解決輔助生殖多胎妊娠的有效方法[3-4]。然而,要保證單囊胚移植的臨床妊娠率,就必須挑選出種植潛力最好的囊胚用于移植。
在人類早期胚胎發育過程中,胚胎發育速度不盡相同,這就導致囊胚形成時間并不一致。不同時間形成的囊胚其種植潛能是否存在差異,目前仍存在爭議[5]。針對該問題,本研究回顧性分析2013年1月至2017年8月,在深圳中山泌尿外科醫院行凍融單囊胚移植的1 761個周期的臨床資料,探討不同囊胚形成時間對凍融單囊胚移植周期臨床結局的影響。
資料與方法
一、研究對象
收集2013年1月至2017年8月在深圳中山泌尿外科醫院行凍融單囊胚移植的患者。入選標準:移植胚胎為第5天(D5)或D6形成的囊胚。排除標準:移植胚胎為D7形成的囊胚。共納入1 761個周期。本研究納入患者在治療開始前均經倫理委員會批準通過,及患者知情同意。
二、研究方法
1. 分組:根據囊胚形成時間分為2組,其中移植胚胎為D5形成囊胚的定義為A組(n=834),移植胚胎為D6形成囊胚的定義為B組(n=927)。再根據兩組移植囊胚的質量將A、B組分別分為兩個亞組,其中移植胚胎為D5形成優質囊胚的定義為A1組(n=635);移植胚胎為D5形成非優質囊胚的定義為A2組(n=199);移植胚胎為D6形成優質囊胚的定義為B1組(n=418),移植胚胎為D6形成非優質囊胚的定義為B2組(n=509)。
2. 囊胚培養:IVF或ICSI獲得的胚胎,經患者知情同意后,全部或剩余胚胎行囊胚培養。D5和D6分別觀察囊胚形成情況。
3.囊胚擴張程度評分:根據囊胚腔的大小及囊胚孵化程度,將其分為6個期,用數字1~6來表示。1期:早期有腔室囊胚,囊胚腔小于胚胎總體積的1/2;2期:囊胚腔體積大于或等于胚胎總體積的1/2;3期:完全擴張囊胚,囊胚腔完全占據了胚胎的總體積;4期:擴張囊胚,囊胚腔完全充滿胚胎,胚胎總體積變大,透明帶變薄;5期:正在孵出的囊胚,囊胚的一部分從透明帶中逸出;6期:孵出的囊胚,囊胚全部從透明帶中逸出。
4.內細胞團評分:根據細胞數量和緊密程度,分為3個級別,用字母A、B、C來表示。A級:細胞數目多,排列緊密;B級:細胞數目少,排列松散;C級:細胞數目很少。
5.滋養層細胞評分:根據細胞數量和緊密程度,分為3個級別,用字母A、B、C來表示。A級:上皮細胞層由較多的細胞組成,結構致密;B級:上皮細胞層由不多的細胞組成,結構松散;C級:上皮細胞層由稀疏的細胞組成。
6.囊胚評級:根據囊胚評分情況將囊胚分為3級。1級囊胚:3期及以上評分不含有C;2級囊胚:3期及以上評分中含有1個C的囊胚;3級囊胚:3期及以上評分中含有2個C的囊胚。其中評級為1級的囊胚定義為優質囊胚。
7.本中心的囊胚移植和冷凍標準:本中心只移植或冷凍評級1級或2級的囊胚。
8.囊胚冷凍與解凍:本中心冷凍解凍操作按照玻璃化冷凍、解凍試劑盒(Kitazato Biophama,日本)說明書進行。移植日當天解凍囊胚,行激光輔助孵化后放入Quinn’s囊胚培養液(SAGE,美國)中,置于37℃、5%CO2、5%O2的培養箱中培養1~2 h,觀察囊胚擴張情況。
9.子宮內膜準備及囊胚移植:(1)自然周期:根據陰道超聲檢測,月經天數≥10 d,優勢卵泡直徑≥14 mm,子宮內膜達到7~8 mm以上,排卵后第5天進行凍融囊胚移植。(2)人工周期:月經第3日起口服戊酸雌二醇(補佳樂,拜耳制藥,德國)4 mg/d×5 d,根據內膜情況調整劑量和天數。15 d后B超監測子宮內膜厚度7~8 mm以上時,肌肉注射黃體酮60 mg/d至移植日,第6天進行凍融囊胚移植。
10.囊胚移植及黃體支持:B超引導下行囊胚移植。自移植次日改用黃體酮凝膠(雪諾酮,默克雪蘭諾,瑞士)90 mg/d陰道給藥,直至移植后11 d測血β-HCG。
11.結局判斷及觀察指標:移植后11 d測血β-HCG,β-HCG≥5 U/L定義為β-HCG陽性。移植28 d后,超聲下可見孕囊定義為臨床妊娠。
HCG陽性率=β-HCG陽性周期數/移植周期數×100%;臨床妊娠率=臨床妊娠周期數/移植周期數×100%;早期流產率=妊娠12周內流產的周期數/臨床妊娠周期數×100%;活產率=活產周期數/移植周期數×100%;早產率=早產周期數/活產周期數×100%。
三、統計學處理
結 果
一、單個優質凍融囊胚移植周期各組患者基本資料及妊娠結局比較
A1組與B1組患者的移植年齡、不孕年限比較均有顯著性差異(P<0.05),體重指數(BMI)比較則無顯著性差異(P>0.05)(表1)。兩組患者的妊娠結局比較,HCG陽性率、臨床妊娠率、早期流產率、活產率及早產率比較均無顯著性差異(P>0.05)(表2)。
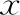
表1 單個優質凍融囊胚移植周期各組患者基本資料比較(-±s)
注:與B1組比較,*P<0.05

表2 單個優質凍融囊胚移植周期各組患者妊娠結局比較(%)
二、單個非優質凍融囊胚移植周期各組患者基本資料及妊娠結局比較
A2組與B2組患者的不孕年限、BMI比較均無顯著性差異(P>0.05),移植年齡組間比較存在顯著性差異(P<0.05)(表3)。兩組的早期流產率、早產率比較均無顯著性差異(P>0.05),A2組的活產率顯著高于B2組(P<0.05),A2組的HCG陽性率、臨床妊娠率極顯著高于B2組(P<0.01)(表4)。
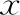
表3 單個非優質凍融囊胚移植周期各組患者基本資料(-±s)
注:與B2組比較,*P<0.05

表4 單個非優質凍融囊胚移植周期各組患者妊娠結局 (%)
注:與B2組比較,*P<0.05,**P<0.01
三、多因素Logistic回歸分析
以臨床妊娠為因變量,以女方移植年齡、不孕年限、女方BMI、囊胚形成時間做多因素Logistic回歸分析。對于優胚組,女方BMI、不孕年限、囊胚形成時間對臨床妊娠的影響無統計學意義(P>0.05);而女方年齡[OR=0.895,95%CI(0.868,0.922)]對臨床妊娠的影響有統計學意義(P<0.05)(表5)。對于非優胚組,女方移植年齡、女方BMI、不孕年限對臨床妊娠的影響無統計學意義(P>0.05);而囊胚形成時間[OR=2.240,95%CI(1.592,3.152)]對臨床妊娠的影響有統計學意義(P<0.05)(表6)。

表5 多因素Logistic回歸分析各因素對單個優質囊胚凍融移植臨床妊娠率的影響

表6 多因素Logistic回歸分析各因素對單個非優質囊胚冷凍移植臨床妊娠率的影響
討 論
多胎妊娠會引起多種并發癥,嚴重威脅母嬰健康,是輔助生殖技術中亟待解決的問題[1,6]。選擇性單胚胎移植是目前解決多胎妊娠最有效的方法[3],由于相較于卵裂期胚胎,囊胚移植具有更好的臨床結局[7-8],選擇性單囊胚移植已成為大家關注的焦點。然而,減少移植胚胎數目勢必會引起臨床妊娠率的降低[4],為保證囊胚移植的妊娠率,必須選擇更具發育潛能的胚胎。目前對于胚胎發育潛能的評估多是基于胚胎形態學評分[9-10],然而由于胚胎發育速度并不相同,這會導致相同評分的囊胚可能形成時間并不一致。囊胚形成時間的差異是否會影響囊胚移植的妊娠結局目前尚存在爭議[5]。
2005年Barrenetxea等[11]的研究表明,對于新鮮移植周期,移植D5囊胚的妊娠結局顯著好于移植D6囊胚。在凍融移植周期中,有研究認為移植D5、D6囊胚其妊娠結局無顯著性差異[12-13],而王雪等[14]的研究認為移植D5囊胚其臨床妊娠率、種植率等指標均優于移植D6囊胚,李彩虹等[15]的研究也得到了類似的結論。譚巧等[5]對35周歲以下女性移植不同等級及不同形成時間凍融囊胚的臨床結局進行了研究,結果顯示優胚組D5囊胚的移植妊娠結局與D6囊胚類似,非優胚組D5囊胚的移植妊娠結局好于D6囊胚,但無顯著性差異。本研究分析了不同囊胚形成時間對凍融單囊胚移植周期臨床結局的影響,我們根據囊胚形成時間以及囊胚質量進行分組,研究結果顯示對于優胚組,A1組移植D5囊胚的β-HCG陽性率(60.79% vs. 57.89%)、臨床妊娠率(52.44% vs. 49.28%)、早產率(10.81% vs. 15.28%)等妊娠結局均有優于B1組的趨勢,但尚無顯著性差異(P>0.05);早期流產率(22.22% vs. 23.79%)、活產率(34.96% vs. 34.45%)與B1組相似。A1組患者的年齡[(33.44±4.52) vs.(34.23±4.36)]及不孕年限[(3.24±2.52)vs.(3.87±3.14)]均顯著小于B1組(P<0.05),結合多因素Logistic回歸分析結果,A1組妊娠結局略優于B1組,可能是年齡因素造成的(OR=0.895,P<0.01),囊胚形成時間不會顯著影響優胚組妊娠結局(OR=1.063,P>0.05)。
對于非優胚組,A2組D5囊胚移植的β-HCG陽性率(56.78% vs. 39.10%)、臨床妊娠率(48.74% vs. 29.86%)、活產率(28.64% vs. 20.04%)均顯著高于B2組(P<0.05);兩組的早期流產率(34.02% vs. 25.00%)、早產率(8.77% vs. 8.82%)比較均無顯著性差異(P>0.05)。盡管兩組年齡[(33.90±4.29)vs.(34.81±5.22)]存在顯著性差異(P<0.05),但結合多因素Logistic回歸分析結果可以發現年齡并非影響該組臨床妊娠的顯著因素(OR=0.969,P>0.05),而囊胚形成時間是影響兩組間臨床妊娠率差異的重要因素(OR=2.240,P<0.01)。
我們的結論與Yang等[16]的研究相似。究其原因,可能是不同形成時間囊胚的非整倍體率差異造成的。Yang等[16]的研究顯示,在優胚組,D5、D6囊胚的非整倍體率并無顯著性差異,而在非優胚組,D6囊胚的非整倍體率高于D5囊胚組。眾所周知,非整倍體是導致胚胎凋亡、種植失敗或自然流產的重要因素[17-18]。對于優胚組,由于D5、D6囊胚的非整倍體率并無明顯差異,因此,無論移植D5囊胚還是D6囊胚其妊娠結局并無顯著性差異。而對于非優胚組,由于D5囊胚有更低的非整倍體率,因此移植D5囊胚的妊娠結局顯著優于移植D6囊胚。
綜上所述,我們的研究顯示在凍融單囊胚移植時,若移植胚胎為優胚,則囊胚形成時間對于臨床結局無顯著影響;但當移植囊胚為非優胚時,囊胚形成時間對臨床結局有顯著影響,此時選擇D5形成的囊胚對臨床結局更有利。當然我們的研究還存在一定的局限性,受限于樣本數量,我們并未根據內細胞團和滋養細胞評分進一步分組,評估二者對妊娠結局的影響。有研究認為相同評級不同內細胞團和滋養層細胞的評分會造成妊娠結局的差異[19],因此在非優質囊胚組中妊娠結局的差異可能由此因素造成,還需進一步研究確認。

