疤痕子宮再次妊娠經陰道分娩的可行性研究
李妮
【摘 要】目的:分析疤痕子宮再次妊娠產婦進行陰道分娩的可行性。方法:擇取2017年6月至2018年6月本院收治的44例疤痕子宮再次妊娠患者作為研究組,擇取同期44例足月初產婦作為對照組。比較兩組剖宮產發生率、總產程時間、產后24h出血量、新生兒1min Apgar評分、住院時間與并發癥情況。結果:兩組剖宮產發生率、兩組總產程時間、產后24h出血量、新生兒1min Apgar評分、住院時間與并發癥發生率比較無明顯差異(P>0.05)。結論:在嚴格掌握分娩指征,完善臨床評估與監護工作的前提下,疤痕子宮再次妊娠經陰道分娩具有可行性。
【關鍵詞】
疤痕子宮;再次妊娠;經陰道分娩;可行性
疤痕子宮是指剖宮產術、子宮穿孔或破裂修補術、子宮肌瘤剔除術、子宮成形式等產科手術之后的子宮,其中以剖宮產手術導致的疤痕子宮最為常見。目前,出于對母嬰安全的考慮,疤痕子宮再次妊娠產婦往往選擇剖宮產手術作為終止妊娠的方式。然而,剖宮產不僅創傷大,且易誘發術后產后出血、產褥病、感染等并發癥,不利于產婦康復。部分研究認為,對于有陰道試產指征的疤痕子宮再次妊娠產婦進行陰道試產,安全可行,能夠有效降低剖宮產概率[1]。2017年6月至2018年6月本院對44例疤痕子宮再次妊娠產婦予以陰道試產,并與足月初產婦分娩結局進行對比,以此探討疤痕子宮再次妊娠行陰道分娩是否可行,現報告如下。
1 資料與方法
1.1 一般資料
擇取2017年6月至2018年6月本院收治的44例疤痕子宮再次妊娠患者作為研究組。納入標準:有1次剖宮產手術史;足月妊娠,有陰道分娩指征;疤痕厚度>3mm。排除標準:具有剖宮產指征;妊娠合并癥或并發癥;孕晚期陰道出血或感染。研究組產婦的年齡為20~36歲,平均(28.5±3.2)歲;孕周37~42周,平均(38.6±3.5)周;體質指數(BMI)為22~28kg/m2,平均(25.5±1.2)kg/m2。擇取同期于本院44例足月初產婦作為對照組,年齡為21~36歲,平均(28.3±2.8)歲;孕周37~42周,平均(38.5±3.0)周;體質指數(BMI)為22~28kg/m2,平均(25.4±0.8)kg/m2。兩組產婦一般資料比較無明顯差異(P>0.05)。本次研究已取得本院倫理委員會批準,且研究方法告知研究對象知情,已簽署知情同意書。
1.2 方法
評估兩組產婦的體格檢查結果、既往病史,做好轉剖宮產、急救的準備。兩組產婦進入產房后均由專人進行監護,同時全面檢測脈搏、血壓等指標,及時了解子宮下段壓痛情況,以及宮縮、產程進展與胎心變化。陰道試產失敗轉剖宮產的相關指標如下:1)子宮下段出現明顯的壓痛,且敏感度增加;2)每10min宮縮頻率超過5次,每次持續時間超過2min;3)規律宮縮,但陰道試產4~6h產程無變化;4)胎心異常且呈不斷加重趨勢;5)產程停滯、胎心異常、先兆子宮破裂、胎兒窘迫等;胎先露受阻、宮縮乏力等。
1.3 觀察指標
1)觀察比較兩組剖宮產的發生率。2)觀察比較兩組總產程時間、產后24h出血量、新生兒1min Apgar評分、住院時間。3)觀察比較兩組產后并發癥情況。
1.4 統計學處理
采用SPSS 19.0軟件進行數據處理,計量資料以(±s)表示,行t檢驗;計數資料以(n,%)表示,行χ2檢驗。檢驗水準α=0.05。
2 結果
2.1 兩組剖宮產的發生率比較
研究組產婦中有9例(20.45%)行剖宮產,對照組8例(18.18%)行剖宮產,兩組剖宮產發生率比較無明顯差異(χ2=0.073,P>0.05)。
2.2 兩組總產程時間、產后24h出血量、新生兒1min Apgar評分、住院時間比較
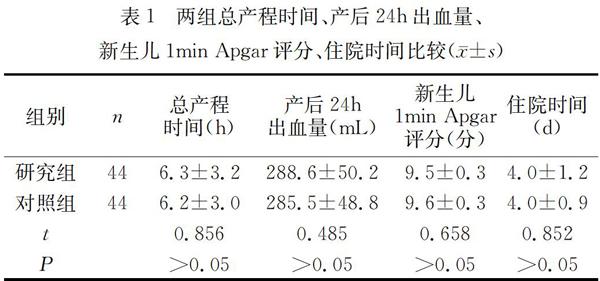
在總產程時間、產后24h出血量、新生兒1min Apgar評分、住院時間比較中,兩組無明顯差異(P>0.05)。見表1。
2.3 兩組產后并發癥情況比較
研究組出現陰道裂傷1例(2.27%),對照組出現產后感染1例(2.27%),兩組并發癥情況比較無明顯差異(χ2=0.512,P>0.05)。
3 討論
目前,疤痕子宮再次妊娠產婦主要有兩種分娩方式,即擇期剖宮產與陰道分娩。然而,臨床對兩種分娩方式的可行性卻持有不同意見[2]。有報道認為,子宮破裂是疤痕子宮再次妊娠產婦行陰道試產的主要風險,一旦子宮破裂則會誘發大出血危象,給產婦的生命安全帶來巨大的影響。鑒于上述原因,部分基層醫院仍將剖宮產作為疤痕子宮再次妊娠分娩的方式。
部分研究發現,隨著剖宮產疤痕子宮再次妊娠發生率的不斷上升,隨之所致的胎盤前置、子宮破裂、術中意外、粘連加重、切口愈合不良、術后感染等問題也明顯增多[3]。同時,對于疤痕子宮妊娠患者而言,因其胎盤主要附著在子宮下段疤痕處,而再次選擇剖宮產可能導致胎盤粘連,或者植入疤痕處而造成大出血。此外,前次剖宮產術中操作可以導致大網膜、腹膜與子宮及其附件發生粘連,增加二次手術操作的難度。現階段,婦產科醫療技術不斷完善,加之陰道試產中各種監護措施的合理應用,顯著提高了疤痕子宮產婦進行陰道試產的安全性。因此,越來越多的學者傾向于對疤痕子宮再次妊娠患者進行陰道試產。2010年婦產科學會在剖宮產后再次妊娠指南中提出,陰道試產在疤痕子宮再次妊娠患者中在成功率高達60%~80%[4]。本文研究結果與此結果相符,研究組剖宮產發生率20.45%,與對照組的18.18%無明顯差異(P>0.05)。同時,兩組在產程時間、產后24h出血量、新生兒1min Apgar評分、住院時間與并發癥比較中也無明顯差異。可見,產科醫生嚴格掌握分娩指征,并做好陰道試產的評估與準備工作,疤痕子宮再次妊娠產婦進行陰道分娩具有安全性與可行性。
總之,在嚴格掌握分娩指征,完善臨床評估與監護工作的前提下,疤痕子宮再次妊娠經陰道分娩具有可行性。
參考文獻
[1] 陳翠梅.剖宮產后瘢痕子宮再次妊娠分娩方式探討[J].實用心腦肺血管病雜志,2017,25(S2):70-71.
[2] 郭秀香,梁志元,李青.疤痕子宮再妊娠陰道分娩的可行性分析[J].中國性科學,2017,26(07):136-139.
[3] 馬愛青,李明江.疤痕子宮再次妊娠分娩的風險及再次行剖宮產術的相關指標分析[J].中國性科學,2016,25(11):112-114.
[4] 張俊,李新琳,周永玲.95例疤痕子宮妊娠陰道分娩臨床分析[J].重慶醫學,2017,46(12):1693-1694.

