顯微鏡下睫狀血管分離在斜視手術中的應用
李添天
斜視是對患者視力有著嚴重影響且較為常見的眼外肌疾病之一,指的是雙眼無法同時觀察到同一目標,包括麻痹性斜視和共同性斜視兩種類型,前者可為先天性,也可能是由全身性疾病引起的,后者主要特征表現為第一眼位和第二眼位斜視度相等、無眼球運動障礙,處理解決不當可有視覺減弱或喪失、弱視、復視和混淆視等并發癥[1]。該疾病以低齡兒童為主要發病對象,既影響患者外觀形象也會導致患者視力下降,影響之后升學與就業情況,不利于成年后參與精細型工作。手術方案是治療該疾病的常用方式,一般來講,開始治療的年齡越小,越能獲得理想的治療效果,目的在于矯正眼位、改善外觀,促進雙眼視功能的恢復[2]。一旦患者視覺發育停止(通常在7~10歲),僅憑手術治療,往往難以使得患者雙眼視功能得到明顯改善。本研究比較常規截斷直肌方案與顯微鏡下睫狀血管分離治療的效果,現報告如下。
1 資料與方法
1.1 一般資料 選取2015年10月~2017年10月間收治的84例斜視患者為研究對象,按照入院前后順序分為對照組和觀察組,各42例。對照組男23例,女19例;年齡6~30歲,平均年齡(18.24±4.09) 歲;病程2~20個月,平均病程(10.18±3.28)個月。觀察組男21例,女21例;年齡7~28歲,平均年齡(18.65±3.91) 歲;病程3~20個月,平均病程(10.24±3.26)個月。兩組患者性別、年齡、病程等一般資料比較差異無統計學意義(P>0.05),具有可比性。納入標準[3]:①經實驗室和影像學檢查確診為斜視;②無睫狀血管分離術禁忌證;③患者及其家屬知情同意本研究,自覺參與。排除標準:①合并其他眼部疾病者;②現階段行其他治療者;③精神狀態不佳,配合度差者。
1.2 方法 對照組用常規截斷直肌方案,觀察組患者進行顯微鏡下睫狀血管分離方案,具體措施為:對所有患者行局部麻醉,將濃度為2%的利多卡因注射至患者結膜下方,行切口于直肌止端結膜,使得直肌在纖維鏡下充分外露;打開肌鞘后可在肌肉表面發現肌血管,使用分離鉤對兩旁血管進行分離,逐漸向兩端繼續分離。截除術中血管分離應比截除長多出1 mm,后徙術中需將血管分離至止端后7~8 mm處,手術所需淺層鞏膜上預置固定肌肉縫線,斷腱后予以結扎縫合處理,以免血管被拉斷,手術量與術式同常規手術一致。
1.3 觀察指標及判定標準 比較兩組治療效果:判定標準參考文獻[4],分為痊愈,好轉,無效。總有效率=痊愈率+好轉率。比較兩組手術時間、出血量和住院時間。比較兩組治療前后眼外直肌睫狀前動脈血管舒張末期血流速度、收縮期血流速度和阻力指數。比較兩組眼前節缺血綜合征發生率,判定依據[5]:存在角膜混濁、上皮水腫、房閃、虹膜萎縮、晶狀體混濁和瞳孔變形等癥狀。
1.4 統計學方法 采用SPSS19.0統計學軟件處理數據。計量資料以均數±標準差()表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05表示差異有統計學意義。
2 結果
2.1 兩組治療效果比較 觀察組治療總有效率高于對照組,差異有統計學意義(P<0.05)。見表1。
2.2 兩組手術情況比較 觀察組手術時間、住院時間短于對照組,術中出血量少于對照組,差異有統計學意義(P<0.05)。見表2。
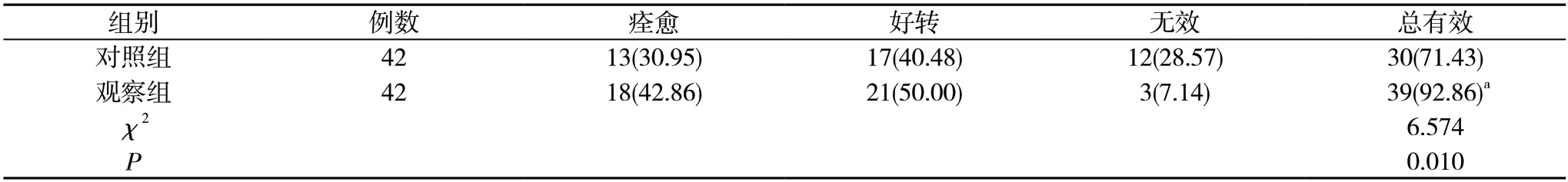
表1 兩組治療效果比較[n(%)]
表2 兩組手術情況比較()
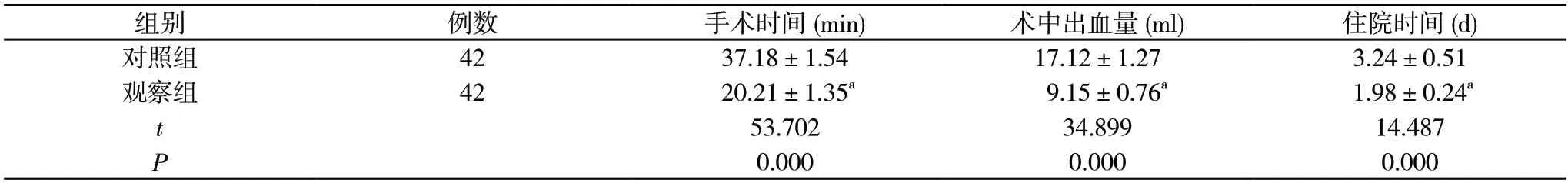
表2 兩組手術情況比較()
注:與對照組比較,aP<0.05
2.3 兩組治療前后血流變化比較 治療前,兩組患者的舒張末期血流速度、收縮期血流速度、阻力指數比較,差異無統計學意義(P>0.05),治療后,觀察組舒張末期血流速度(4.49±0.72)cm/s、收縮期血流速度(14.56±2.42)cm/s和阻力指數(0.72±0.05)均高于對照組的(3.96±0.92)cm/s、(12.18±1.72)cm/s、(0.68±0.08),差異有統計學意義(P<0.05)。見表3。
表3 兩組治療前后血流變化比較()
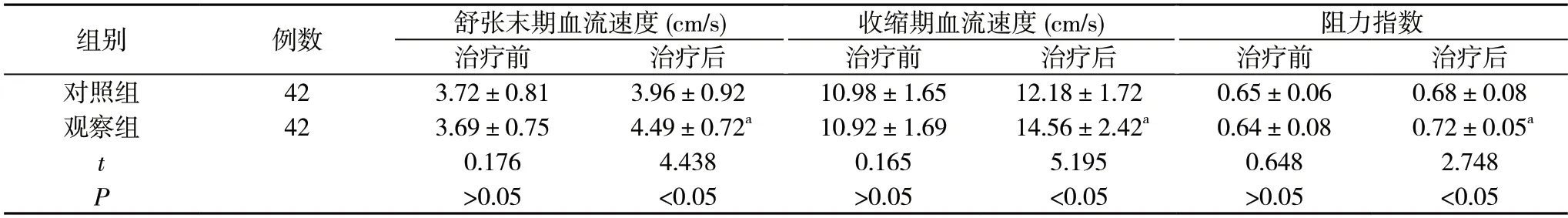
表3 兩組治療前后血流變化比較()
注:與對照組比較,aP<0.05
2.4 兩組眼前節缺血綜合征發生情況比較 對照組眼前節缺血綜合征發生率為23.81%(10/42),高于觀察組的4.76%(2/42),差異有統計學意義(χ2=6.222,P=0.012)。
3 討論
斜視指在觀察某一事物時,只能用一眼視軸注視目標,另眼視軸偏離目標。該疾病類型多樣,眼球內斜是最常見的類型,即內斜視。該疾病發病率為3%~5%,多發于幼兒,與解剖因素、神經支配因素、屈光與調節因素和遺傳因素有關。斜視一經確診,應立即開始考慮手術治療,越早開始矯正,越能獲得較好的預后,接受治療時的年齡越大,患者視覺功能越不容易恢復。對斜視患者進行手術治療,目的在于平行雙眼視軸,對應正常視網膜,促進雙眼單視功能正常發育[6]。
斜視手術是眼科疾病治療中較為常用的醫療手段,成功率可達到90%以上,它以附著在眼球表面的眼外肌為手術操作部位,無需進入眼球內部;手術切口位于球結膜,因此不會在患者眼臉皮膚上留下瘢痕。以往的斜視手術切口明顯,出血量少,術后恢復慢,不利于患者視力的改善。醫療手術的迅速發展和相關器械的迅速發展使得微創手術逐漸在斜視的治療中得到推廣應用,使得手術成功率在原有基礎上進一步提升。微創手術以顯微鏡為引導,鎮痛鎮靜技術以及睫狀血管分離保留術式的應用使得患者在手術過程中始終保持淺睡眠狀態,既縮小了手術切口,也在一定程度上提高了手術水平與質量,不僅如此,它還能促使患者術后迅速好轉,減少異常反應的出現,改善患者視力[7,8]。
眼球眼前節近8成的血流供給源于睫狀前動脈,以往的斜視手術中,對直肌進行階段處理的過程中也使得為眼前節供血的睫狀前血管被剪斷,因此常規斜視手術難以取得理想的治療效果,往往需要二次手術,操作過程中要避免一次性離斷相鄰直肌,期間極有可能導致眼前節缺血綜合征的發生,特別是在老年人和存在合并癥患者的治療中出現該不良事件的風險更大。就目前的發展形勢來看,短期內在一只眼上行多次直肌手術或是同時在兩條以上直肌上進行手術操作使極為常見的,借助顯微鏡對睫狀前血管進行分離和保留是其可能性明顯提高,可作為斜視手術的一個新的思考方向,該術式對睫狀前血管進行保留,基本不影響眼前節血流供給,使得眼前節綜合征發生風險得到控制[9]。與傳統手術方式相比睫狀血管分離術的使用,可明顯減少由術中出血引起的一系列并發癥,為手術安全提供保障,減少術后異常情況發生風險,進一步體現了手術治療的精確性。
文中研究結果顯示,觀察組治療總有效率高于對照組,差異有統計學意義(P<0.05)。觀察組手術時間、住院時間均短于對照組,術中出血量少于對照組,差異有統計學意義(P<0.05)。觀察組舒張末期血流速度、收縮期血流速度和阻力指數均高于對照組,差異有統計學意義(P<0.05)。對照組眼前節缺血綜合征發生率高于觀察組,差異有統計學意義(P<0.05)。體現了顯微鏡下睫狀血管分離在斜視手術中的應用價值。
綜上所述,予以斜視患者顯微鏡下睫狀血管分離術,可促進患者視力恢復,提高手術治療可行性,改善血流動力學指標,減少眼前節綜合征的出現,值得深入探討及推廣應用。

