影響胃大部切除術(shù)后胃癱綜合征發(fā)生的相關(guān)因素研究及臨床應用〔1〕
陽忠,盧桂江,彭艷
(萍鄉(xiāng)市湘雅萍礦合作醫(yī)院,江西 萍鄉(xiāng) 337000)
胃大部切除術(shù)又稱胃次全切除術(shù),是一類常見的胃腸外科手術(shù),主要用于治療胃腫瘤和胃十二指腸潰瘍,消除病變,恢復胃腸道功能[1]。胃大部切除術(shù)的切除范圍是指遠側(cè)胃的2/3~3/4處,包括十二指腸球部的一部分,根據(jù)切口的吻合方式,分為畢Ⅰ式(殘胃與十二指腸殘端相吻合)和畢Ⅱ式(殘胃與空腸相吻合)[2-3]。由于人體胃腸道生理功能較為復雜,因此在進行胃大部切除術(shù)后對患者胃腸道運動、食欲以及消化和吸收都有較大的影響[4]。同時,術(shù)中的麻醉以及術(shù)后鎮(zhèn)痛麻醉雖能幫患者阻斷疼痛感,但會對患者的胃腸道功能造成影響。大部分患者可適應新的胃腸道環(huán)境,逐漸恢復胃腸道功能,但少數(shù)患者由于機體或其他因素,會出現(xiàn)顯著性消化功能障礙,誘發(fā)胃癱綜合征[5]。本文對影響胃大部切除術(shù)后胃癱綜合征發(fā)生的相關(guān)因素進行分析,旨在為臨床胃癱綜合征的預防和治療提供參考。報告如下。
1 資料與方法
1.1 一般資料
選擇2018年4月—2019年10月在我院接受胃大部切除手術(shù)的80患者為研究對象,其中有5 例患者符合胃癱綜合征診斷標準,將其作為胃癱組,其余75 例患者作為無胃癱組。胃癱組中男3 例,女2 例,年齡61~75 歲;胃癌4 例,胃潰瘍1 例。無胃癱組中男43 例,女32 例,年齡48~73 歲;胃癌56 例,胃潰瘍9 例,十二指腸球部潰瘍6 例,平滑肌肉瘤4 例。
1.2 納入及排除標準
納入標準:所有患者均于我院進行胃大部切除術(shù);所有患者對本研究知情,并簽署知情同意書。排除標準:有既往上腹部手術(shù)病史者;存在其他臟器功能障礙者;術(shù)后發(fā)生嚴重感染者;中途轉(zhuǎn)院,未在我院接受完整治療者。
1.3 胃癱綜合征診斷標準
胃癱綜合征診斷標準如下[6]。連續(xù)7 d,每日胃引流量>800 mL,并通過胃鏡顯示,存在大量胃潴留;患者于術(shù)后1周腸蠕動未恢復,或腸蠕動雖恢復,進食后仍出現(xiàn)上消化道梗阻癥狀,造影顯示胃蠕動顯著減弱;未服用過抑制平滑肌收縮的藥物;不存在會引起胃癱綜合征的相關(guān)疾病;胃鏡可順利通過吻合口,無機械性梗阻。
1.4 方法
對兩組圍術(shù)期因素進行單因素分析,其中術(shù)前因素包括:患者年齡、性別、低蛋白血癥和幽門梗阻;術(shù)中因素包括:術(shù)中出血量、手術(shù)方式、手術(shù)時長和胃腸重建方式;術(shù)后因素包括:血糖水平、腹腔并發(fā)癥和肺部感染。對兩組間存在顯著性差異的因素進行多因素Logistic回歸分析。
1.5 統(tǒng)計學方法
所得數(shù)據(jù)用SPSS21.0軟件進行統(tǒng)計分析,計量資料采取t檢驗,計數(shù)資料采取χ2檢驗,P<0.05為差異有統(tǒng)計學意義。采用多因素Logistic回歸分析對術(shù)后胃癱綜合征的影響因素進行分析,P<0.05為差異有統(tǒng)計學意義。
2 結(jié) 果
2.1 術(shù)前因素分析
術(shù)前因素分析結(jié)果顯示,胃癱組患者年齡、低蛋白血癥和是否幽門梗阻與無胃癱組患者比較,差異具有統(tǒng)計學意義(P<0.05)。兩組患者性別比較,差異無統(tǒng)計學意義(P>0.05)(見表1)。
2.2 術(shù)中因素分析
術(shù)中因素分析結(jié)果顯示,胃癱組患者術(shù)中出血量、手術(shù)時間及胃腸重建方式與無胃癱組患者比較,差異有統(tǒng)計學意義(P<0.05)。兩組患者手術(shù)方式比較,差異無統(tǒng)計學意義(P>0.05)(見表2)。
2.3 術(shù)后因素分析
術(shù)后因素分析結(jié)果顯示,胃癱組患者血糖水平和是否存在腹腔并發(fā)癥與無胃癱組患者比較,差異有統(tǒng)計學意義(P<0.05)。兩組患者在是否肺部感染方面比較,差異無統(tǒng)計學意義(P>0.05)(見表3)。
2.4 術(shù)后胃癱綜合征危險因素多因素Logistic回歸分析
多因素Logistic回歸分析顯示,低蛋白血癥、幽門梗阻、手術(shù)時間(≥4 h)、胃腸重建方式(畢Ⅱ式)、患者血糖水平以及腹腔并發(fā)癥均是胃癱綜合征的危險因素(OR>1,P<0.05)(見表4)。
3 討 論
術(shù)后胃癱綜合征也稱為功能性胃排空障礙,是術(shù)后較為少見的一種并發(fā)癥,在診斷過程中常被誤診為機械性梗阻[7],其中胃大部切除術(shù)后發(fā)病率為0.47%~28.00%[8]。本研究中80 例胃大部切除患者中共5 例發(fā)生胃癱綜合征,發(fā)生率為6.25%。相比于其他胃部術(shù)后并發(fā)癥,胃癱綜合征雖不會對患者的生命造成嚴重威脅,但患者術(shù)后會出現(xiàn)營養(yǎng)攝取障礙,影響術(shù)后恢復,延長住院時間,嚴重增加患者的痛苦及經(jīng)濟和心理負擔[9]。
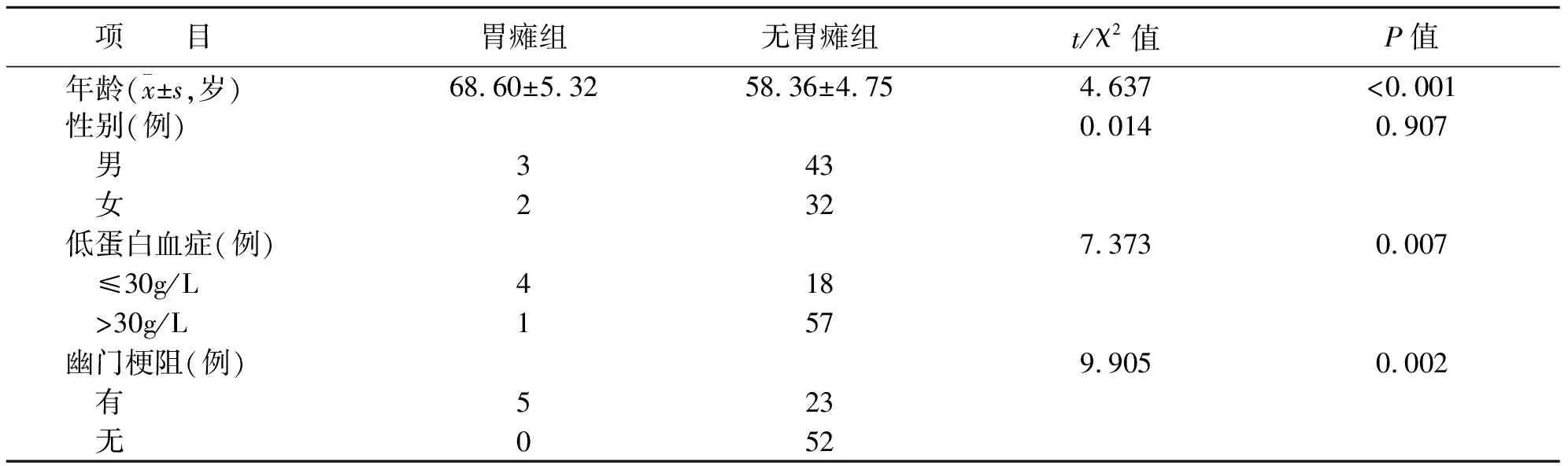
表1 術(shù)前因素分析

表2 術(shù)中因素分析

表3 術(shù)后因素分析
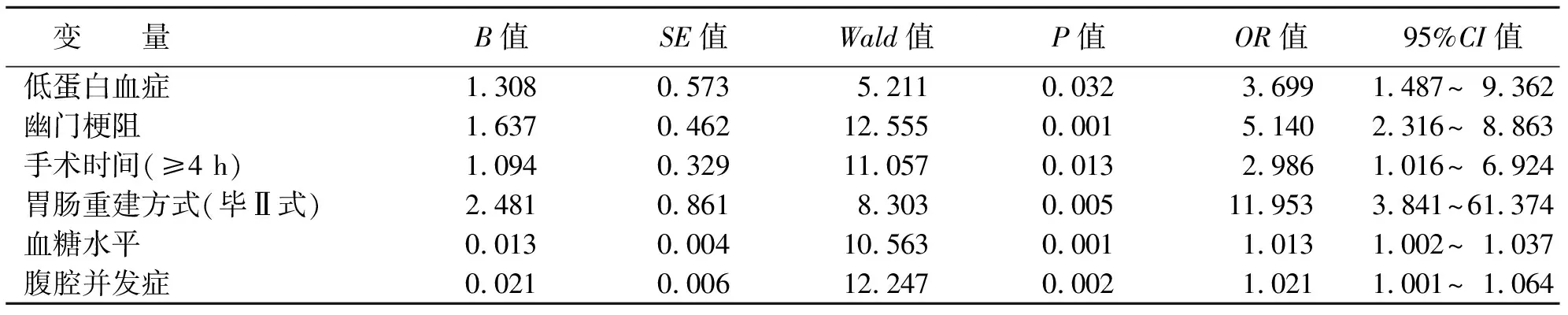
表4 胃大部切除術(shù)后胃癱綜合征危險因素的多因素Logistic回歸分析
3.1 胃癱綜合征的危險因素分析
3.1.1 術(shù)前因素
隨著年齡的增長,機體的抵抗力、免疫力及恢復能力都會相應的減弱,再加上在胃大部切除術(shù)后患者的機體調(diào)節(jié)功能出現(xiàn)紊亂,這也更易誘發(fā)術(shù)后胃癱綜合征[10]。此外,患者性別差異、低蛋白血癥以及幽門梗阻等因素也可能引起術(shù)后胃癱綜合征的發(fā)生。本研究結(jié)果提示術(shù)前因素中,年齡、低蛋白血癥和幽門梗阻均可能是術(shù)后胃癱綜合征的影響因素。
3.1.2 術(shù)中因素
手術(shù)過程在一定意義上會影響患者的術(shù)后恢復情況,患者手術(shù)的時間長短、采取的手術(shù)方式、術(shù)中的出血量都對患者的身體功能造成一定的影響[11]。手術(shù)時間過長、術(shù)中大量出血,將引起胃腸道缺血,造成組織水腫,影響胃腸道激素的調(diào)節(jié)和分泌,從而引發(fā)胃癱綜合征。本研究提示術(shù)中因素中,患者術(shù)中出血量、手術(shù)時間以及胃腸重建方式是術(shù)后胃癱綜合征發(fā)生的影響因素。
3.1.3 術(shù)后因素
手術(shù)之后患者體內(nèi)激素水平?jīng)Q定患者的身體狀況。正常的激素水平將促進患者恢復。而一些并發(fā)癥以及感染的發(fā)生,嚴重影響患者的生活質(zhì)量,甚至引發(fā)一些其他胃腸道疾病[12]。本研究提示術(shù)后因素中,患者血糖水平和腹腔并發(fā)癥是術(shù)后胃癱綜合征的影響因素。
3.2 胃癱綜合征的Logistic回歸分析
本文結(jié)果可見,低蛋白血癥、幽門梗阻、手術(shù)時間(≥4 h)、胃腸重建方式(畢Ⅱ式)、患者血糖水平以及腹腔并發(fā)癥均是胃癱綜合征的危險因素(OR>1,P<0.05),臨床上應加以預防。
綜上所述,臨床上應對術(shù)后胃癱綜合征的相關(guān)危險因素進行預防,以降低胃大部切除術(shù)后胃癱綜合征的發(fā)病風險。

