改良式剖宮產術在前置胎盤治療中的臨床作用探析
王慧
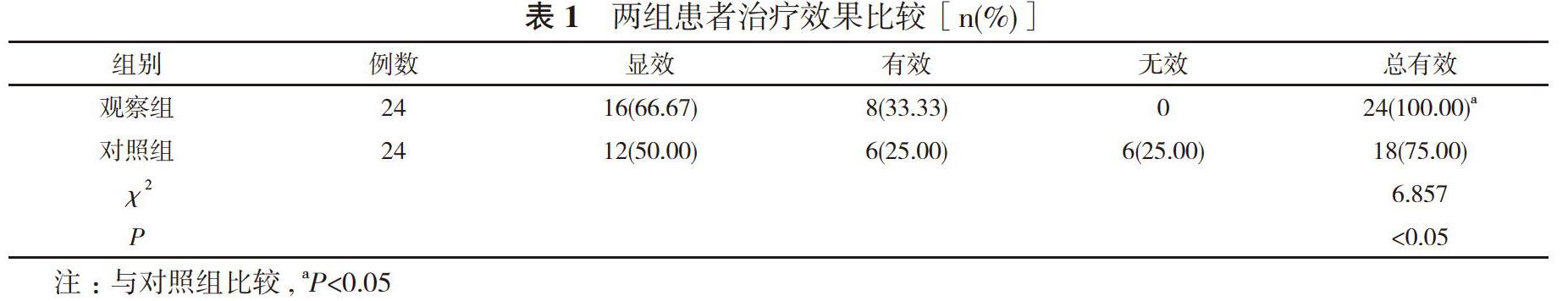
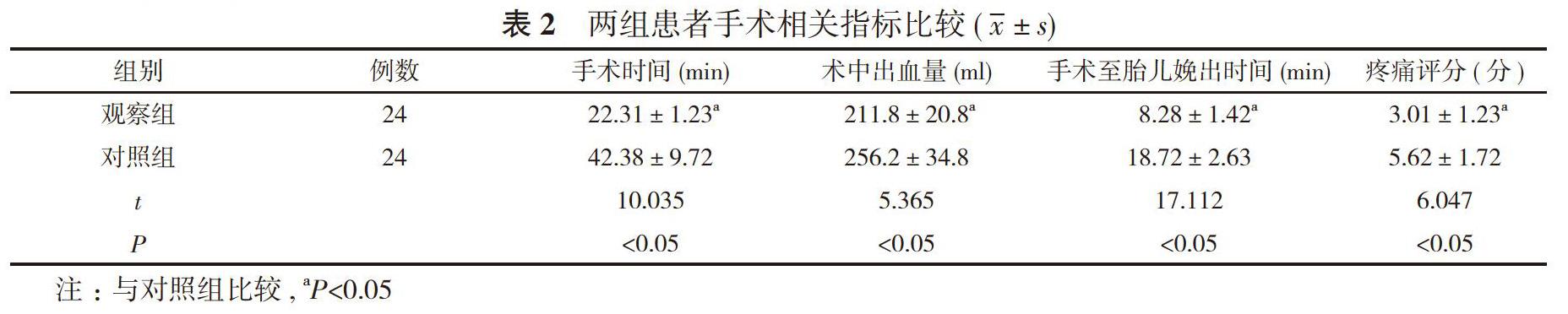
【摘要】 目的 探析改良式剖宮產術在前置胎盤治療中的應用效果。方法 48例前置胎盤行剖宮產術患者, 根據手術方案不同分為對照組和觀察組, 每組24例。對照組采取傳統剖宮產術治療, 觀察組采取改良式剖宮產術治療。比較兩組患者治療效果、手術相關指標、術后恢復情況。結果 觀察組患者的治療總有效率100.00%高于對照組的75.00%, 差異具有統計學意義(P<0.05)。觀察組患者的手術時間(22.31±1.23)min、術中出血量(211.8±20.8)ml、手術至胎兒娩出時間(8.28±1.42)min、疼痛評分(3.01±1.23)分均優于對照組的(42.38±9.72)min、(256.2±34.8)ml、(18.72±2.63)min、(3.01±1.23)分, 差異均具有統計學意義(P<0.05)。觀察組患者術后排氣時間(13.23±1.42)h、術后下床時間(25.72±3.42)h
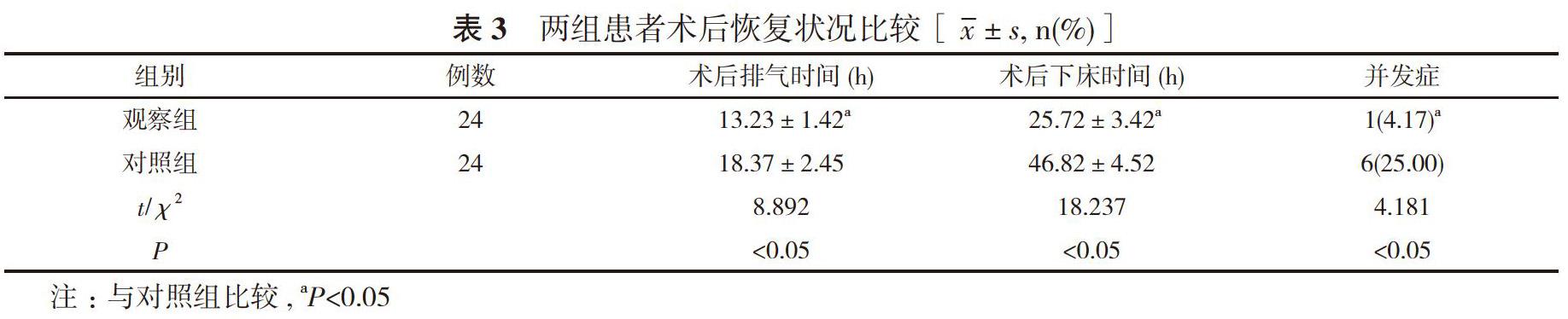
均短于對照組的(18.37±2.45)、(46.82±4.52)h, 并發癥發生率4.17%低于對照組的25.00%, 差異均具有統計學意義(P<0.05)。結論 在前置胎盤治療中實施改良式剖宮產術療效確切, 且術中對患者創傷小、術后恢復較快, 值得推廣。
【關鍵詞】 改良式剖宮產術;前置胎盤;應用效果
DOI:10.14163/j.cnki.11-5547/r.2020.14.027
在女性妊娠期各種疾病的誘發可能性增加。前置胎盤作為臨床較為常見的一種妊娠并發癥, 其可能會引起妊娠晚期經常性出血、胎盤早剝等現象, 從而對患者的生命健康造成極大的威脅, 且胎兒發育受限[1]。在既往臨床中, 因前置胎盤所導致的難產或者早產患者數量增加, 因此, 臨床對于該種并發癥的治療較為重視。當前, 前置胎盤的誘發原因尚未明確, 部分學者認為是因流產或者刮宮過度等所致。在發現這類病癥后必須要及時給予手術治療, 終止妊娠。剖宮產作為臨床終止妊娠的主要方案之一, 其能夠最大程度規避患者分娩中的生命風險。但是, 剖宮產作為一種有創治療方式, 其在實施時會對患者的生理結構和心理造成較大的影響。本次研究中采用改良式剖宮產術治療前置胎盤取得了較好的效果。具體報告如下。
1 資料與方法
1. 1 一般資料 選取2018年1月~2019年12月本院婦產科48例前置胎盤行剖宮產術患者作為實驗對象, 根據手術方案不同分為對照組和觀察組, 每組24例。對照組患者年齡22~38歲, 平均年齡(27.34±4.32)歲;孕周37~42周, 平均孕周(38.78±1.23)周;初產婦18例、
經產婦6例。觀察組患者年齡22~39歲, 平均年齡(27.63±4.14)歲;孕周37~42周, 平均孕周(38.16±
1.32)周;初產婦17例、經產婦7例。兩組患者的一般資料比較, 差異無統計學意義(P>0.05), 具有可比性。納入標準:所有患者均經過臨床檢查, 符合前置胎盤的診斷標準;患者均無凝血功能障礙;患者均簽署知情同意書。
1. 2 方法 兩組患者在進入婦產科后, 對其進行常規的影像學檢查與生命體征檢測, 確定其符合手術的相關指征。選取腰麻聯合連續硬膜外麻醉來對其進行麻醉干預。對照組采取傳統剖宮產術治療, 按照《婦產科學(第3版)》[2]對患者進行腹部縱切口常規操作。觀察組采取改良式剖宮產術治療, 在患者雙側髂前上棘連線剩下3 cm左右的部位作橫向切口, 約13 cm, 正中切開皮下脂肪3 cm, 暴露腹直肌前鞘, 并且及時確定出血部位, 運用紗布止血干預。暴露子宮下段, 在子宮下段術野清晰后切開下段肌肉, 并反折腹膜。將子宮下段與宮體交界部位下2 cm處進行橫向切開, 從而暴露子宮漿膜肌層, 并且切開3 cm。以食指向雙側撕開10 cm, 剝離下緣并且推開。在整個操作中要保證動作的輕柔與迅速, 極可能降低對患者的創傷。刺破羊膜, 引出羊水, 在胎兒娩出后立刻剝離胎盤。以單層連續縫合的方式對子宮肌層和漿膜層進行縫合, 以可吸收縫合線進行, 再對腹直肌前鞘進行連續縫合。術后適當給予患者抗生素, 且定時對患者進行翻身, 降低術后感染與壓瘡的發生。術后1周, 確定患者無異常且創口恢復較好, 可進行拆線。同時引導患者進行產后恢復。
1. 3 觀察指標及判定標準
1. 3. 1 臨床療效 療效判定標準:患者手術順利進行, 且術中未出現嚴重并發癥與劇烈疼痛, 則為顯效;患者手術基本順利, 且術中所誘發的不良反應均經過措施得到控制, 則為有效;如不滿足上述2項, 則為無效。總有效率=顯效率+有效率。
1. 3. 2 手術相關指標 包括手術時間、術中出血量、手術至胎兒娩出時間、疼痛情況。其中, 以視覺模擬評分法(VAS)評估疼痛情況, 分值越低則說明患者疼痛程度越低。
1. 3. 3 術后恢復情況? ?包括術后排氣時間、術后下床時間以及并發癥發生情況。
1. 4 統計學方法 采用SPSS18.0統計學軟件對數據進行處理。計量資料以均數±標準差( x-±s)表示, 采用t檢驗;計數資料以率(%)表示, 采用χ2檢驗。P<0.05表示差異有統計學意義。
2 結果
2. 1 兩組患者治療效果比較 觀察組患者的治療總有效率高于對照組, 差異具有統計學意義(P<0.05)。見表1。
2. 2 兩組患者手術相關指標比較 觀察組患者的手術時間、術中出血量、手術至胎兒娩出時間、疼痛評分均優于對照組, 差異均具有統計學意義(P<0.05)。見表2。
2. 3 兩組患者術后恢復狀況比較 觀察組患者術后排氣時間、術后下床時間均短于對照組, 并發癥發生率低于對照組, 差異均具有統計學意義(P<0.05)。見表3。
3 討論
在當前社會環境下, 女性妊娠期疾病的誘發率增加, 這與女性的工作壓力、生活環境、作息規律、遺傳因素等息息相關。前置胎盤作為臨床常見的高危妊娠之一, 其發生機制尚未明確, 多數患者與多次流產或者刮宮手術、產褥期感染、多胎妊娠、剖宮產史、晚期初產婦等相關。如果不及時終止妊娠, 隨著時間的延長, 將會對母體和胎兒的安全造成威脅。目前, 臨床對于這類疾病多采取剖宮產手術治療, 其是預防患者與胎兒并發癥以及降低難產的最有效措施之一。尤其是在當前環境下, 醫療技術進步, 剖宮產的安全性提高, 約有47%的孕婦會選擇該種形式來進行分娩[3]。患者在確定自己存在前置胎盤后更是希望以該種方式來規避風險。但是, 在臨床統計中發現, 前置胎盤患者會存在分娩前經常出血, 這使得其早產和貧血的可能性增加。因此, 在實施剖宮產術時會對母體造成更大的創傷, 使其術中并發癥與疼痛較為劇烈, 術后恢復時間延長, 甚至還會導致患者出現抑郁和焦慮等狀況。因此, 在實施剖宮產術時必須改善各個環節, 使之最大程度保障患者的身心安全。
傳統剖宮產術不會完全擴張子宮下段, 在手術過程中可能會使產道撕裂, 對子宮下段動脈分支產生損害, 出血量增加。而改良剖宮產術是在既往的手術基礎上對其中存在的不足進行調整的一種手術操作, 其具有簡單且應急性較強的特點[4]。對前置胎盤患者實施改良剖宮產術, 能夠最大程度的減少對血管神經的損壞, 通過橫切口的方式保持患者解剖學與生理學的特點, 降低術中失血量, 緩解疼痛。同時, 在實施改良剖宮產術中可對患者腹直肌與腹部筋膜進行鈍性解剖, 提高腹脹能力, 降低腹部痙攣的發生可能性。在術后, 患者疼痛、產后出血、感染等并發癥的誘發率降低[5]。
在本次研究中, 對照組采取常規剖宮產治療, 觀察組采取改良式剖宮產術。結果顯示, 觀察組患者的治療總有效率100.00%高于對照組的75.00%, 差異具有統計學意義(P<0.05)。觀察組患者的手術時間(22.31±1.23)min、術中出血量(211.8±20.8)ml、手術至胎兒娩出時間(8.28±1.42)min、疼痛評分(3.01±1.23)分均優于對照組的(42.38±9.72)min、(256.2±34.8)ml、(18.72±2.63)min、(3.01±1.23)分, 差異均具有統計學意義(P<0.05)。觀察組患者術后排氣時間(13.23±1.42)h、術后下床時間(25.72±3.42)h均短于對照組的(18.37±2.45)、(46.82±4.52)h, 并發癥發生率4.17%低于對照組的25.00%, 差異均具有統計學意義(P<0.05)。由此證明改良式剖宮產手術運用于前置胎盤治療中, 其能夠最大化治療結果, 最小化手術創傷, 保證患者的生命健康。這與李桂蘭[6]的研究結果基本一致, 具有可靠性與可實施性。
患者在進行剖宮產術治療后, 必須要對其進行必要的圍術期護理。部分患者在檢出疾病后, 會出現較為嚴重的負面情緒。因此, 在確定行手術治療后, 必須要就疾病與手術的相關知識來對患者進行講解。同時, 告知患者術中、術后可能會出現的不適, 提高其注意力。另外, 在手術完成后, 患者雖然會存在疼痛感, 但適當的運動能促進胃腸蠕動, 使得患者術后恢復速度加快, 且促進全身血液循環, 降低產后出血的可能性[7]。
再者, 部分患者在術后會出現負面情緒嚴重的狀況, 對此, 可在術后加強患者與家屬的溝通, 讓家屬能夠盡可能的對其進行支持與鼓勵, 使之情緒得到緩解。同時, 加強患者與新生兒的接觸, 使得其有成就感, 且能夠將注意力轉移到照看新生兒之上[8]。
綜上所述, 在前置胎盤治療中實施改良式剖宮產術療效確切, 且術中對患者創傷小、術后恢復較快, 值得推廣。
參考文獻
[1] 王海礁, 王煜, 岳陽, 等. 分析改良式剖宮產術在前置胎盤治療中的臨床效果. 當代醫學, 2019(33):61-63.
[2] 徐阿梅. 改良剖宮產術式對兇險性前置胎盤患者臨床預后的影響. 中外醫療, 2019, 38(27):42-44.
[3] 劉穎. 改良B-Lynch縫合術在前置胎盤剖宮產術中的應用. 中國衛生標準管理, 2019, 10(13):47-49.
[4] 李守忠, 張楊莉. 分析改良式剖宮產術應用在前置胎盤治療中的臨床效果. 實用婦科內分泌電子雜志, 2019, 6(11):94, 97.
[5] 趙麗. 分析改良式剖宮產術應用在前置胎盤治療中的臨床效果. 中外醫療, 2016, 35(2):66-67.
[6] 李桂蘭. 分析改良式剖宮產術應用在前置胎盤治療中的臨床效果. 世界最新醫學信息文摘, 2015, 15(85):14-15.
[7] 王芳, 王曙霞. 改良式剖宮產術在前置胎盤治療中的臨床價值. 包頭醫學院學報, 2015, 31(7):87-88.
[8] 李毅. 改良式剖宮產術在前置胎盤治療中的臨床價值分析. 中國衛生產業, 2013, 10(23):75, 77
[收稿日期:2019-12-30]

