宮內感染早產兒血清及腦脊液炎性因子與腦損傷的關系
張麗 周錫昌 李冬梅
(神木第二醫院婦產科,陜西 榆林 719399)
早產兒是指分娩時孕周短于38周且體質量不足2.5 kg的新生兒。早產兒面臨較多的健康問題,如肺透明膜病、感染、腦損傷等,嚴重影響患兒后續體格及智力發育[1]。造成早產的原因很多,產婦原因、胎兒原因、環境因素等三大類。雖然醫療技術的發展,早產兒的成活率有顯著提高[2],但在產兒由于身體各器官組織發育尚不成熟,加上導致早產的因素也會對患兒的健康造成不利影響,使得早產兒的整體健康狀況不容樂觀。宮內感染是是造成早產的危險因素之一,也是影響胎兒宮內生長發育、健康水平的重要因素之一[3]。近年來,隨著臨床對宮內感染早產兒的重視程度不斷提高,認為宮內感染早產兒與腦損傷之間關系密切[4]。本方案分析了早產兒血清炎癥因子、腦脊液炎癥因子、腦損傷和腦損傷對患兒的血清及腦脊液炎癥因子的情況,宮內感染早產兒血清及腦脊液炎性因子與腦損傷的關系,為早產兒腦損傷的預防及篩查提供參考。報告如下。
1 資料與方法
1.1一般資料 選取2016年3月至2019年2月在我分娩的早產兒80例,按照其是否為宮內感染將分為宮內感染設為觀察組(34例)和非感染組設為對照組(46例)。對照組中男25例,女21例;胎齡27~36周,平均胎齡(33.79±4.37)周,出生時體質量2 104 g~2 496 g,平均(2 356.52±121.57) g,出生時Apgar評分4.3~7.8分,平均(6.86±0.79)分。觀察組中男21例,女13例;胎齡27~35周,平均胎齡(33.52±4.31)周,出生時體質量2 023~2 442 g,平均(2 321.26±120.72) g,出生時Apgar評分4.2~7.7分,平均(6.72±0.78)分。納入、排除標準見相關文獻[5]。
1.2方法 早產兒分娩時采集臍帶血,早產兒出生3 d內行腰椎穿刺采集腦脊液,檢測血清及腦脊液炎癥因子(IL-1β、IL-6、IL-8、TNF-α),根據病理診斷結果,分組統計患兒血清及腦脊液炎癥因子并行組間比較。觀察指標為分娩時采集臍帶血,出生3 d內行腰椎穿刺采集腦脊液,檢測血清及腦脊液炎癥因子(IL-1β、IL-6、IL-8、TNF-α);兩組患兒出生后5~7 d內進行顱腦核磁共振成像(MRI)檢查,判斷是否出現腦損傷,比較兩組的腦損傷率;按照是否發生腦損傷對患兒的血清及腦脊液炎癥因子(IL-1β、IL-6、IL-8、TNF-α)進行比較。
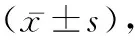
2 結 果
2.1兩組血清及腦脊液炎癥因子水平比較 觀察組臍帶血血清及腦脊液中炎癥因子IL-1β、IL-6、IL-8、TNF-α均高于對照組,差異有統計學意義(P<0.05)。見表1。

表1 宮內感染早產兒與未感染早產兒血清及腦脊液炎癥因子水平比較
注:與對照組比較,*P<0.05。
2.2宮內感染早產兒與未感染早產兒腦損傷率比較 觀察組腦損傷率高于對照組差異有統計學意義(P<0.05)。見表2。

表2 宮內感染早產兒與未感染早產兒腦損傷率比較
注:與對照組比較,*P<0.05。
2.3腦損傷早產兒與腦發育正常早產患兒血清及腦脊液炎癥因子水平比較 腦損傷患兒血清及腦脊液炎癥因子均高于腦發育正常患兒差異有統計學意義(P<0.05),見表3。

表3 腦損傷早產兒與腦發育正常早產患兒血清及腦脊液炎癥因子水平比較
注:與腦發育正常組比較,*P<0.05。
3 討 論
隨著醫療技術的進步,雖然早產兒的存活率不斷增加,但其所并發的各種健康問題,卻不容忽視。早產兒腦部損傷即為其中一種嚴重的并發癥,對患兒后續身心健康發展有嚴重影響。影響早產兒腦損傷的危險因素較多,宮內感染即是其中的獨立危險因素之一[6]。臨床研究顯示,在宮內感染的早產兒中50%的患兒出現不同程度的腦損傷,早產腦損傷與宮內感染關系密切[7]。宮內感染后羊膜、絨毛膜和蛻膜等部位炎癥反應被激活,產生相應的炎癥因子,同時病原體的侵入也會產生免疫反應啟動機體內代償性抗炎反應,協調控制炎癥以對抗外來侵害[8-9]。炎癥反應發展到一定程度則會出現瀑布樣連鎖反應,使組織細胞產生凋亡而損及多種組織,進而影響多種器官及功能障礙。臨床研究[10]顯示,炎癥因子IL-4、干擾素-γ、TNF-α等與早產兒腦損傷的發生關系密切,炎癥因子 IL-6、IL-8等的異常變化與母體免疫系統被激活可導致早產兒發生腦損傷。TNF-α異常釋放后介導機體內一系列急性毒性炎癥反應過程,在腦損傷的過程中發揮重要作用,如誘導生成NO、刺激血管內皮細胞、激活凝血活性、抑制抗凝及纖溶系統活性、誘發血栓形成等[11-12]。
本方案分析了宮內感染早產兒血清和腦脊液炎性因子與患兒發生腦損傷的關系。結果顯示,發生宮內感染早產兒臍帶血血清及腦脊液中炎癥因子IL-1β、IL-6、IL-8、TNF-α均顯著高于未發生宮內感染的早產兒,說明宮內感染導致了胎兒血清及腦脊液中炎癥因子水平的異常改變。宮內感染早產兒發生腦損傷的幾率高達55.88%,高于未出現宮內感染的早產兒的23.91%。說明宮內感染是導致早產兒腦損傷重要的因素[13]。對腦損傷早產兒的臍血血清及腦脊液炎癥因子水平高于腦發育正常的早產兒。說明腦損傷與早產兒血清及腦脊液中的炎癥狀態直接相關,提示高炎癥狀態可能是早產兒腦損傷的重要指示指標之一[14-15]。
綜上所述,宮內感染早產兒發生腦損傷的風險較高,腦損傷早產兒血清及腦脊液炎癥因子水平增高,因此臨床應加強孕期宮內感染篩查及風險因素控制,避免對胎兒發生腦損傷。

