全麻復合超聲引導下區域阻滯對右半結腸癌患者術的影響①
孫 嘉
(河南科技大學第一附屬醫院開元院區麻醉科,河南 洛陽 471000)
半結腸開腹手術為臨床常見術式,創傷較大,可導致機體過度應激反應。全身麻醉為半結腸開腹手術常用麻醉方式,雖可一定程度滿足手術需求,但易出現術中應激反應,且需大量阿片類藥物鎮痛[1]。隨著超聲引導可視化技術在臨床的廣泛應用,腹橫肌平面阻滯的成功率及安全性顯著提高。現階段,腹橫肌平面阻滯用于減輕應激及術后鎮痛的效果已經臨床證實,但其是否能促進術后恢復,臨床尚存在爭議[2]。基于此,本研究選取我院右半結腸癌手術患者76例,旨在從應激反應、術后疼痛程度、住院時間等方面探討全麻復合超聲引導下區域阻滯應用效果。現報道如下。
1 資料與方法
1.1 一般資料
經我院倫理委員會同意批準,選取2018-01~2019-07右半結腸癌手術患者76例,根據麻醉方案不同分組,各38例。對照組女18例,男20例,年齡41~79歲,平均(58.73±6.82)歲,美國麻醉醫師協會(ASA)分級:Ⅰ級5例,Ⅱ級22例,Ⅲ級11例;觀察組女17例,男21例,年齡40~79歲,平均(59.16±7.25)歲,美國麻醉醫師協會(ASA)分級:Ⅰ級6例,Ⅱ級20例,Ⅲ級12例。兩組基線資料均衡可比(P>0.05)。
1.2 納入與排除標準
1.2.1 納入標準:(1)均經臨床診斷確診;(2)均行右半結腸開腹手術;(3)ASA分級Ⅰ~Ⅲ級;(4)患者及家屬知情并簽署承諾書。
1.2.2 排除標準: (1)慢性疼痛病史;(2)區域阻滯麻醉禁忌;(3)嚴重系統性疾病。
1.3 方法
1.3.1 麻醉方法:兩組入室后均開放靜脈通路,監測心電圖(ECG)、血壓(BP)和血氧飽和度(SpO2)。麻醉誘導:依托咪酯乳劑0.3mg/kg、咪達唑侖0.03mg/kg、順阿曲庫銨0.2mg/kg、芬太尼3~4μg/kg。觀察組行超聲引導下區域阻滯:西門子超聲診斷儀,線陣探頭8~10MHz,22G神經阻滯針80mm,超聲平面內技術進針,至腹橫肌平面可感覺到輕微突破感,回抽無血后,注入生理鹽水3mL,明確在腹橫肌平面后,注入20mL 0.33%鹽酸羅哌卡因,并行對側腹橫肌平面阻滯。麻醉維持:丙泊酚4~8mg/(kg·h)、瑞芬太尼0.05~0.1μg/(kg·min)、阿曲庫銨0.5mg/(kg·h)。蘇醒拔管后采用術后靜脈自控鎮痛(PCIA)。
1.3.2 檢測方法: 采集靜脈血3mL,離心(3000r/min,10min,離心半徑為10cm),取血清,C反應蛋白(CRP)以免疫比濁法測定,皮質醇以化學發光免疫分析法測定,試劑盒由浙江愛康生物科技有限公司提供。
1.4 觀察指標
(1)兩組麻醉前(T1)、切皮時(T2)、腹腔探查時(T3)、腹膜縫合時(T4)心率(HR)、平均動脈壓(MAP)。(2)兩組麻醉前、術后2h、術后12h血清CRP、皮質醇水平。(3)兩組術后2h、12h、24h VAS評分。(4)單位時間瑞芬太尼用量、術后住院時間。
1.5 統計學方法
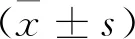
2 結果
2.1 HR、MAP比較
見表1。

表1 兩組HR、MAP對比
2.2 CRP、皮質醇
見表2。

表2 兩組血清CRP、皮質醇水平對比
2.3 VAS評分比較
觀察組術后2h VAS評分(1.94±0.72)分,術后12h(2.09±0.74)分,術后24h(2.25±0.62)分;對照組術后2h VAS評分(3.13±1.06)分,術后12h(2.93±0.82)分,術后24h(2.39±0.65)分。術后2h、術后12h觀察組VAS評分低于對照組(t1=5.725,P1<0.001;t2=4.688,P2<0.001);術后24h兩組VAS評分無顯著差異(t=0.961,P=0.340)。
2.4 單位時間瑞芬太尼用量、術后住院時間比較
觀察組單位時間瑞芬太尼用量(0.11±0.02)mg,術后住院時間(10.06±1.58)d;對照組單位時間瑞芬太尼用量(0.13±0.03)mg,術后住院時間(11.75±1.73)d。觀察組單位時間瑞芬太尼用量低于對照組,術后住院時間短于對照組(t1=3.419,P1=0.001;t2=4.447,P2<0.001)。
3 討論
半結腸開腹手術由于切口刺激及腹腔探查時復合疼痛刺激,可導致過度應激反應,影響血流動力學穩定,且產生的炎性因子、激素等,可抑制機體免疫功能,進而對術后恢復產生影響[3]。單純全麻存在術中血流動力學不穩、術后劇烈疼痛等不足,術中術后需大量阿片類藥物,不良反應較多[4]。同時,研究指出,阿片類藥物對細胞和體液免疫功能具有抑制作用,不利于腫瘤患者康復[5]。
腹部皮膚、肌肉及腹膜感覺神經主要由T6~L1神經前支支配。髂腹下神經、生殖股神經皮神經、髂腹股溝神經通過腹橫肌平面到達腹壁前側,支配下腹部皮區[6]。區域阻滯指在腹橫肌平面注入局麻藥對前腹壁的神經進行阻滯,以提供腹壁鎮痛。研究顯示,半結腸手術患者采用超聲引導下腹橫肌平面阻滯復合全麻,可減輕應激反應,穩定血流動力學,改善術后鎮痛。CRP、皮質醇為反映機體應激狀態的敏感指標,血流動力學也可間接反映應激程度。本研究結果顯示,T2、T3、T4觀察組HR、MAP低于對照組,術后12h、術后24h觀察組血清CRP、皮質醇水平低于對照組,術后2h、術后12h觀察組VAS評分低于對照組(P<0.05)。表明全麻復合超聲引導下區域阻滯應用于右半結腸癌患者,可減輕應激反應,降低術后疼痛程度,與上述研究一致。究其原因,腹橫肌平面阻滯前腹壁神經,有效提高腹壁鎮痛效果,減輕交感興奮;區域阻滯阻斷傳入神經沖動,防止中樞疼痛敏化及超敏化形成。本研究中,觀察組單位時間瑞芬太尼用量低于對照組(P<0.05),與超聲引導下區域阻滯提供額外鎮痛密不可分。本研究還發現,觀察組術后住院時間短于對照組(P<0.05)。表明全麻復合超聲引導下區域阻滯應用于右半結腸癌患者,可促進術后恢復。分析其原因在于,(1)區域阻滯可減少阿片類藥物不良反應;(2)手術應激對免疫功能具有抑制作用,而區域阻滯可減輕術后24 h內免疫功能抑制。
綜上可知,全麻復合超聲引導下區域阻滯應用于右半結腸癌患者,可減輕應激反應,減少瑞芬太尼用量,降低術后VAS評分,縮短術后住院時間。

