血常規檢驗中容易造成結果差異的因素研究
楊秀芳
(臨汾市中心醫院,山西 臨汾)
0 引言
血常規檢驗通常分為白細胞系統、紅細胞系統以及血小板系統等三大系統[1]。血常規檢驗是我國臨床診斷的一種常用方式,但是血常規檢驗的結果存在許多差異,而造成差異的原因有很多種[2]。通過研究血常規檢驗中容易造成結果差異的影響因素,有利于提高血常規檢驗的臨床檢查準確率,減少疾病誤診率,對患者后期的治療準備具有非常重要的意義[3]。本文通過對86例血常規檢驗患者的檢查與診斷,探討血常規檢驗中容易造成結果差異的影響因素研究,現報道如下。
1 資料與方法
1.1 一般資料
將我院2018年5月至2019年5月收治的86例血常規檢驗患者作為研究對象,收集與回顧性分析血常規檢驗中容易造成結果差異的相關因素。比較血常規檢驗中紅細胞計數、白細胞計數、血紅蛋白與血小板計數在不同的存儲時間、保存溫度以及采血部位下的變化情況,分析血常規檢驗結果的影響因素。患者中男性52例,女性34例,年齡22~68歲,平均(38.56±4.54)歲。患者的性別、年齡等一般資料差異無統計學意義(P>0.05),所有血常規檢驗患者對本研究均簽署知情同意書,我院倫理委員會對本研究批準研究。
1.2 方法
對全部患者均使用全自動血液分析儀進行血常規檢驗,患者均在檢查前6 h內禁食,空腹進行抽血檢驗,妥善保管好全部的血液標本送檢處理。使用血液分析儀對患者進行檢測,分析其血小板、血紅蛋白、紅細胞計數與白細胞計數等主要參數。
1.3 觀察指標
記錄血常規檢驗中紅細胞計數、白細胞計數、血紅蛋白與血小板計數在不同的存儲時間、保存溫度以及采血部位下的變化情況,分析血常規檢驗中容易造成結果差異的相關因素。
1.4 統計學方法
將得出的血常規檢驗患者數據,采用SPSS 18.0軟件進行分析,表格中的計量資料用均數±標準差(±s)表達,采用t檢驗,當不同條件下常規檢驗患者的紅細胞計數、白細胞計數、血紅蛋白與血小板計數比較,P<0.05為差異顯著,研究有統計學意義。
2 結果
2.1 患者在不同的存儲時間血常規檢驗結果比較
通過對患者在不同的存儲時間血常規檢驗結果比較,4 h組患者的紅細胞計數、白細胞計數、血紅蛋白與血小板計數均優于8 h組患者,差異具有統計學意義(P<0.05),見表1。
表1 患者在不同的存儲時間血常規檢驗結果比較(±s, 109/L)
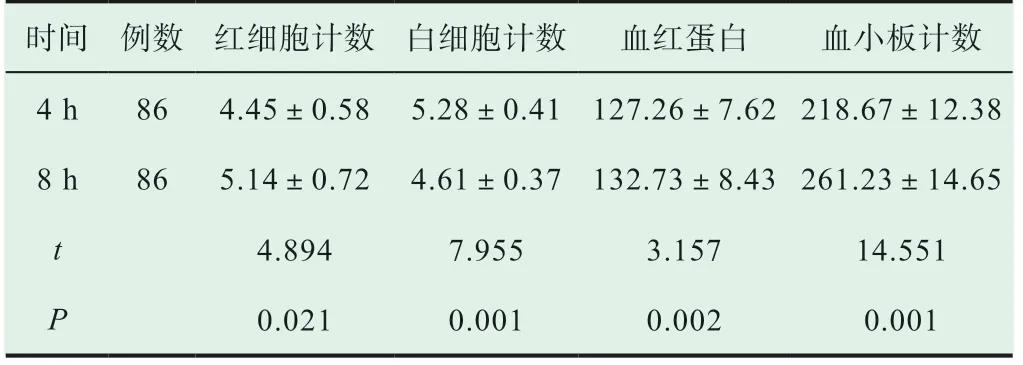
表1 患者在不同的存儲時間血常規檢驗結果比較(±s, 109/L)
?
2.2 患者在不同采血部位血常規檢驗結果比較
通過患者在不同采血部位血常規檢驗結果比較,靜脈組患者的紅細胞計數、白細胞計數、血紅蛋白與血小板計數均優于末梢組患者,差異具有統計學意義(P<0.05),見表2。
表2 患者在不同采血部位血常規檢驗結果比較(±s, 109/L)
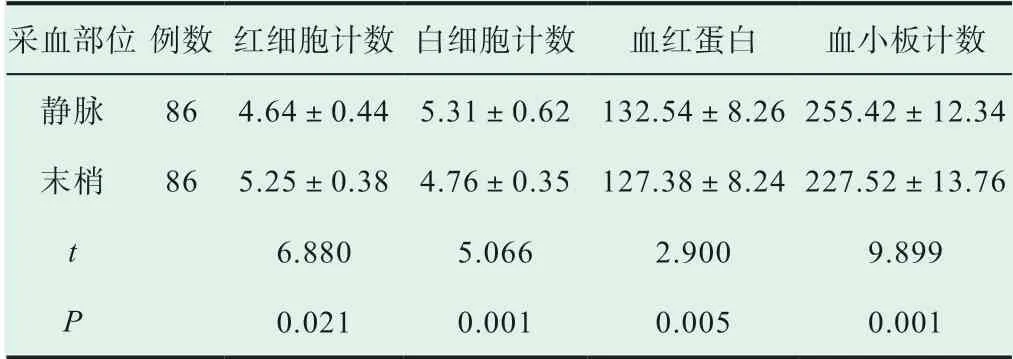
表2 患者在不同采血部位血常規檢驗結果比較(±s, 109/L)
?
2.3 患者在不同保存溫度下血常規檢驗結果比較
通過患者在不同保存溫度下血常規檢驗結果比較,常溫組患者的紅細胞計數、白細胞計數、血紅蛋白與血小板計數均優于冷藏組患者,差異具有統計學意義(P<0.05),見表3。
表3 患者在不同保存溫度下血常規檢驗結果比較(±s, 109/L)
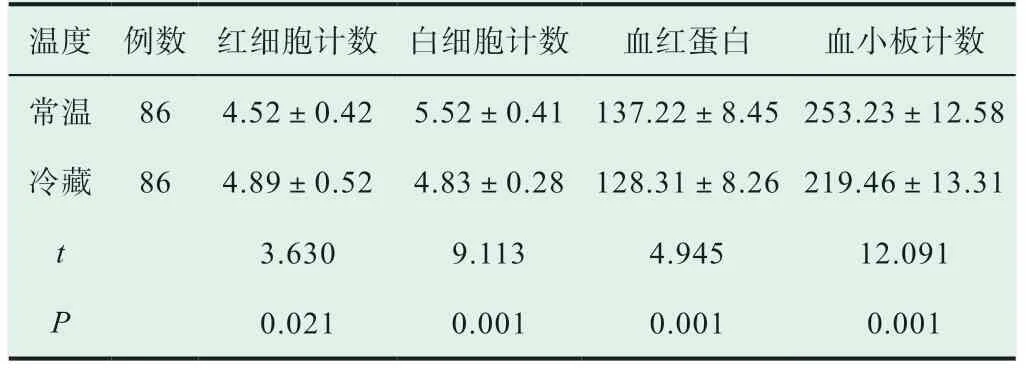
表3 患者在不同保存溫度下血常規檢驗結果比較(±s, 109/L)
?
3 討論
隨著我國醫療技術的不斷發展與成熟,血常規檢驗成為臨床診斷的一種常用方式,其對于檢驗工作的效率有一定程度上的提高[4]。血常規主要指的是通過觀察血細胞的形態分布和數量變化,判斷患者的疾病情況與血液狀況的檢查方式[5]。血常規檢查內容主要包括血紅蛋白(Hb)、血小板(PLT)、紅細胞計數(RBC)、白細胞分類計數與白細胞(WBC)等[6]。通過分析血常規檢驗結果差異的相關因素,減少誤診與漏診等情況的發生。為患者的相關疾病的治療提供準確的依據[7]。
本文通過我院收治的86例血常規檢驗患者作為研究對象,收集與回顧性分析血常規檢驗中容易造成結果差異的相關因素。4 h組患者的紅細胞計數、白細胞計數、血紅蛋白與血小板計數均優于8 h組患者,靜脈組患者的紅細胞計數、白細胞計數、血紅蛋白與血小板計數均優于末梢組患者,常溫組患者的紅細胞計數、白細胞計數、血紅蛋白與血小板計數均優于冷藏組患者,差異具有統計學意義(P<0.05)。
通過分析血常規檢驗中容易造成結果差異的相關因素,盡量降低外界因素對檢驗結果的影響,在血常規檢驗前,應選擇合適的采血部位,靜脈血紅細胞與白細胞等優于末梢血,是較為理想的采血部位,其手指血穩定性比較強。血樣應儲存在密閉容器中,儲存4 h的血液的血紅細胞與白細胞等優于儲存8 h的血液,盡量縮短儲存時間,以及嚴格控制儲存溫度能夠提高檢驗的精確度,為患者的后期治療提供一定的指導作用[8]。
研究結果表示,血常規檢驗結果的影響原因有很多種,本文研究中血常規檢驗中容易造成結果差異的因素主要包括存儲時間、保存溫度以及采血部位等方面,需加強對血常規檢驗患者結果差異的影響因素進行研究分析,可以盡量降低外界因素對檢驗的影響,有效提高檢驗的準確性。探討血常規檢驗中容易造成結果差異的影響因素研究,值得臨床推廣和研究。

