子宮前壁切除及修補術在兇險性前置胎盤并胎盤植入治療中的應用
[摘要] 目的 評價分析子宮前壁切除及修補術在兇險性前置胎盤并胎盤植入治療中的臨床意義。方法 方便選取該院2017年9月—2018年6月確診的79例兇險性前置胎盤并胎盤植入產婦作為該研究對象,依據隨機分層原則分兩組,分別為:35例接受傳統保守手術治療者為對照組,44例實施子宮腔前壁切除及修補術患者為觀察組,對比不同患者治療后效果。結果 觀察組的總失血量(1 078.44±451.02)mL、輸血量(456.80±264.58)mL、手術時間(74.00±11.12)min、住院時間(4.60±1.15)d與治療費用(8.48±1.42)千元少于對照組,差異有統計學意義(t=4.545、4.295、9.781、8.717、8.283,P<0.05),觀察組子宮切除率(0.00%)、并發癥(2.27%)少于對照組,差異有統計學意義(χ2=6.710、6.73,P<0.05);觀察組的新生兒Apgar評分(9.02±0.58)分高于對照組(8.15±0.70)分,差異有統計學意義(t=9.503,P<0.05)。結論 子宮前壁切除與修補術應用于兇險性前置胎盤并胎盤植入患者中,可促患者病情早日康復,降低并發癥發生率,應用價值顯著。
[關鍵詞] 兇險性前置胎盤;胎盤植入;子宮前壁切除;并發癥;新生兒Apgar評分
[中圖分類號] R246.3? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1674-0742(2020)08(a)-0070-03
Application of Anterior Uterine Wall Resection and Repair in the Treatment of Dangerous Placenta Previa and Placenta Implantation
YUE Ji-fen
Department of Obstetrics and Gynecology, the Second People's Hospital of Shenxian, Shenxian, Shandong Province, 252423 China
[Abstract] Objective To evaluate and analyze the clinical significance of anterior wall resection and repair in the treatment of dangerous placenta previa and placenta implantation. Methods 79 cases of maternal women with dangerous placenta previa and placenta accreta were diagnosed and convenient selected in the hospital from September 2017 to June 2018 as the study object. They were divided into two groups based on the principle of random stratification: 35 cases who received traditional conservative surgical treatment group was the control group, and 44 cases who underwent anterior wall hysterectomy and repair were the observation group. The effects of different patients after treatment were compared. Results The total blood loss in the observation group was (1 078.44±451.02) mL, the blood transfusion volume was (456.80±264.58) mL, the operation time was (74.00±11.12) min, the length of hospital stay (4.60±1.15) d, and the treatment cost (8.48±1.42) thousand Less than the control group,the difference was statistically significant (t=4.545, 4.295, 9.781, 8.717, 8.283, P<0.05), and the observation group had less hysterectomy rate (0.00%) and complications (2.27%) than the control group ,the difference was statistically significant(χ2=6.710,6.730, P<0.05); apgar score (9.02±0.58)points in the observation group was higher than that in the control group (8.15±0.70)points,the difference was statistically significant (t=9.503, P<0.05). Conclusion The application of anterior wall resection and repair of malignant placenta previa and placenta implantation can promote patients' early recovery, reduce the incidence of complications, and have significant application value.
[Key words] Dangerous placenta previa; Placental implantation; Anterior uterine wall resection; Complications; Apgar score of newborn
兇險性前置胎盤伴胎盤植入為一種產科多發病,臨床治療難度大,且多數患者術中失血量超過3000 mL,危及母嬰的生命健康[1]。臨床一般采用剖宮產手術結束妊娠,合并胎盤植入者實施手術多合并大量出血,威脅產婦的生命健康,需實施子宮切除術,但一些女性會因子宮切除而表現為心理落差、心理情緒低落,因此該手術的應用受限[2]。為降低子宮切除率,臨床提出實施子宮前壁切除及修補術,可在治療患者疾病同時,減少術中出血量,保留完整的子宮。在此環境下,臨床提出給予2017年9月—2018年6月醫院確診的44例患者兇險性前置胎盤伴胎盤植入患者實施子宮前壁切除及修補術,現報道如下。
1? 資料與方法
1.1? 一般資料
方便選取該院確診的79例兇險性前置胎盤并胎盤植入產婦納入該研究中。納入標準:研究對象經MRI和彩超檢查病情確診,符合診斷標準(存在子宮下段剖宮產史、胎盤附著在子宮下段瘢痕部位且疑似為胎盤植入);有再次生育需求;胎齡超過28周,且檢查無產前出血;研究資料完整,能積極配合該次研究者;家屬知情同意。排除標準:出現產前出血者;手術耐受性不佳者;存在嚴重并發癥、合并惡性腫瘤;存在精神類疾病、溝通障礙或文盲者。
依據隨機分層原則分兩組,對照組35例,年齡為20~35歲,平均年齡為(27.22±2.02)歲;孕周為38~41周,平均孕周為(39.95±0.22)周;剖宮產史:1次30例,≥2次5例。觀察組44例,年齡為21~36歲,平均年齡為(27.02±1.95)歲;孕周為38~42周,平均孕周為(39.98±0.25)周;剖宮產史:1次40例,≥2次4例。兩組研究對象基線資料整理分析,差異無統計學意義(P>0.05)。該研究選取的病例與試驗操作經醫學倫理委員會批準同意。
1.2? 方法
經綜合評估產婦的病情后,制定手術預案,充分做好備血工作,并積極采取措施改善貧血,告知患者及家屬具體病情、手術實施過程中可能會出現的意外與方法、手術實施的必要性,由產婦及家屬簽署同意書,開始手術操作。
對照組實施保守手術治療,待順利娩出胎兒肩部后,靜注縮宮素,子宮提出腹腔,并對子宮下段進行捆扎處理,并將縮宮素注射在宮體部位,胎盤剝離后,實施局部縫合、宮腔填塞書,依據術中產婦的出血情況、胎盤植入情況,實施血管結扎、子宮切除術等。術中出血情況嚴重、保守手術治療效果不佳者,實施子宮切除術,術后子宮繼續出血者,則采用介入術治療。
觀察組則實施子宮前壁切除與修補術治療,實施連續硬膜外麻醉,做縱切口,打開膀胱子宮的反折腹膜,并下推膀胱至宮頸內口下位置,術前經MRI以及B超定位胎盤位置,所做子宮切口盡量選擇遠離胎盤部位,若不能避開胎盤,則于胎盤最薄弱處做子宮切開處理,胎兒娩出后,注射縮宮素,并進行子宮提拉,選擇胎盤最低部位用橡膠導管對子宮下段結扎處理,阻斷子宮處供血;徒手進行大塊胎盤的剝離,之后保持導尿管放松,并對子宮下段胎盤剝離處理,將胎盤侵蝕的子宮前壁部位以及胎盤植入深層前壁處切除,并對殘留胎盤組織實施銳性分離,并對子宮創面進行縫合,導尿管松開后,查看有無出血點,之后縫合子宮。
1.3? 觀察指標
①比較兩組患者手術時間、輸血量、總失血量、住院時間以及治療費用,其中失血量計算方法:總失血量=[(術前血紅蛋白-產后24 h血紅蛋白)×400+輸注紅細胞RBC量];②評價兩組子宮切除率、ICU轉入率;③比較兩組新生兒Apgar評分。評分范圍[3]:重度窒息0~3分,輕度窒息4~7分,正常為8~10分;④記錄術后并發癥發生情況。
1.4? 統計方法
數據應用SPSS 20.0統計學軟件進行分析,其中計數資料(%)進行χ2檢驗,計量資料(x±s)進行t檢驗,P<0.05為差異有統計學意義。
2? 結果
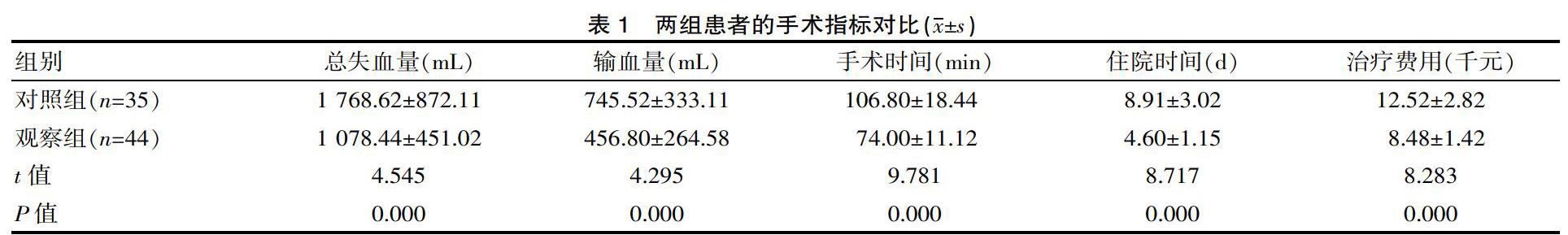
2.1? 兩組患者的手術指標對比
觀察組的總失血量、輸血量、手術時間、住院時間與治療費用均少于對照組,差異有統計學意義(P<0.05),見表1。
2.2? 對比兩組患者的子宮切除率、ICU轉入率
對照組的子宮切除5例,ICU轉入3例,觀察組子宮切除0例,ICU轉入1例,觀察組的子宮切除率低于對照組,差異有統計學意義(χ2=6.71,P<0.05),觀察組的ICU轉入率與對照組相比,差異無統計學意義(χ2=1.61,P>0.05)。
2.3? 新生兒的Apgar評分對比
對照組新生兒的Apgar評分為(8.15±0.70)分,觀察組新生兒的Apgar評分為(9.02±0.58)分,觀察組的新生兒Apgar評分高于對照組,差異有統計學意義(t=9.503,P<0.05)。
2.4? 術后并發癥發生情況對比
對照組感染4例,下肢血栓3例,并發癥發生率為20.00%(7/35),觀察組感染1例,并發癥發生率為2.27%(1/44),觀察組術后并發癥發生率少于對照組,差異有統計學意義(χ2=6.730,P<0.05)。
3? 討論
隨著國家二胎政策放開,兇險性前置胎盤伴胎盤植入成為產科中的一大難題。這類患者發病后,患者分娩時會發生大出血情況,分析其出血發生的原因:①胎盤未完全剝離,而導致子宮收縮誘發血竇出血發生;②胎盤植入組織傷及子宮前壁的下段肌層,導致子宮下段出現生理收縮,而發生子宮下段血竇出血不止,即便經縫扎止血,仍保留薄弱子宮前壁下段,因子宮肌層的完整性缺失,宮縮乏力缺失,而出現持續出血情況[4-5]。③胎盤組織侵入到宮頸內扣處,在胎盤剝離后,宮頸管收縮壓迫止血能力喪失,再加上該處的空間狹小,不易確定出血點,難以進行準確縫扎,不能及時實施止血,而導致出血時間長、出血量大[6]。因此,臨床需研究積極有效的治療方法,降低出血率,提高疾病治療方法。
臨床傳統治療兇險性前置胎盤伴胎盤植入方法是胎盤原位保留,或子宮切除處理,但因胎盤原位保留時間長,而且保守治療過程中會出現6%~17%產婦因晚期產后出血、膿毒血癥,需再次實施手術切除治療。而且即便實施子宮切除術后可挽救患者的生命健康,但患者會因子宮喪失,而表現為心理情緒低落,影響患者的預后康復效果。基于此,國內外學者研究[7],提出子宮前壁切除術與修補術治療兇險性前置胎盤伴胎盤植入,獲得顯著效果。研究表明,觀察組的總失血量(1 078.44±451.02)mL、輸血量(456.80±264.58)mL、手術時間(74.00±11.12)min、住院時間(4.60±1.15)d與治療費用(8.48±1.42)千元少于對照組,觀察組子宮切除率(0.00%)、并發癥(2.27%)少于對照組,而且觀察組的新生兒Apgar評分(9.02±0.58)分高于對照組(8.15±0.70)分。鄭穎慧等[8]研究中,觀察組24 h出血量、手術時間、住院時間分別為(2 468.56±107.23)mL、(143.75±5.47)min、(7.83±3.21)d,均少于對照組,與該文研究結果基本相符。而且新生兒Apgar評分高于對照組,這表明子宮前壁切除與修補術應用更為安全可靠,可提高新生兒分娩質量。該方法操作簡單方便、安全可靠、止血效果顯著,采用橡膠導管捆扎子宮下段,并進行止血,而且手術操作中,注意避開胎盤娩出胎兒,并將植入嚴重子宮前壁切除,之后實施子宮修復,實現子宮重建與止血。相較于保守治療方法,可減少產中出血量、輸血量,縮短患者的時間,同時降低手術治療費用。
綜上所述,給予兇險性前置胎盤伴胎盤植入患者實施子宮前壁切除及修補術治療,可縮短手術時間,減少出血量,降低子宮切除率,應用安全可靠。
[參考文獻]
[1]? 尚建強. 血管內介入在兇險性前置胎盤并胎盤植入患者剖宮產術中的應用[J].山東大學學報:醫學版,2016,54(9):15-16.
[2]? 邢麗, 袁嬋娟, 吳寧. 預置球囊導管在兇險性前置胎盤伴胎盤植入剖宮產術中的護理[J].介入放射學雜志,2016, 25(2):175-177.
[3]? 徐志華. 全麻藥物在剖宮產中對新生兒Apgar評分及NBNA的影響[J].中國衛生標準管理,2016, 7(15):177-178.
[4]? Cui R, Li M, Lu J, et al. Management strategies for patients with placenta accreta spectrum disorders who underwent pregnancy termination in the second trimester: a retrospective study[J].BMC Pregnancy Childbirth,2018,18(1):298.
[5]? 鐘柳英,鐘梅,蘇春宏,等.經子宮后路子宮切除術在兇險性前置胎盤伴胎盤植入中的臨床應用[J].實用婦產科雜志, 2016, 32(8):609-612.
[6]? 鄧洪,劉興會,敬懷波,等.腹主動脈球囊阻斷術在兇險性前置胎盤剖宮產術中的應用[J].西部醫學,2018,30(1):40-43.
[7]? 趙茵,彭平平,劉敏,等.兇險性前置胎盤改良子宮次全切宮頸外口提拉壓迫縫合術[J].中華產科急救電子雜志, 2017, 6(1):52-54.
[8]? 鄭穎慧, 黎輝, 馬小寧,等.直腸黏膜環切聯合陰道后壁修補術治療女性直腸前突型便秘效果分析[J].局解手術學雜志, 2019, 28(8):622-626.
(收稿日期:2020-05-08)
[作者簡介] 岳紀芬(1987-),女,山東莘縣人,本科,主治醫師,研究方向:臨床婦產科。

