中醫證型及高凝狀態對特發性膜性腎病預后影響的Logistic 回歸分析
婁成利 王永鈞 徐 業 黃 科 王漢岑 胡平新 徐秀琴
膜性腎病(membranous nephropathy,MN)以大量蛋白尿或腎病綜合征為主要臨床表現,分為特發性膜性腎病(idiopathic membranous nephtopathy,IMN)與繼發性膜性腎病(secondary membranous nephropathy,SMN)兩類[1-2]。IMN 在原發性腎小球疾病中約占13.97%[3],在膜性腎病中約占70%[2],發病率逐漸升高[4]。IMN 臨床轉歸呈多樣性,且廣泛存在高凝狀態,容易發生靜脈血栓栓塞事件,嚴重影響患者的預后[5]。因此,早期對各項危險因素及高凝狀態的評估對治療和愈后至關重要。本項研究通過對IMN 患者治療前的血凝指標及中醫證型與隨訪3 年后的愈后情況進行Logistic 回歸分析,探究IMN 早期凝血功能及中醫證型分布對愈后的影響,從而指導治療。
1 資料與方法
1.1 臨床資料 對2014 年11 月—2016 年11 月于浙江省嘉興市中醫醫院行腎穿刺活檢術的IMN 住院患者58 例臨床資料進行回顧性分析,其中男42 例,女16 例,年齡(51.46±11.27)歲。
1.2 納入標準 (1)年齡>18 歲;(2)符合《腎臟病學》IMN 診斷標準[6],腎活檢時血肌酐<445μmol/L;(3)中醫診斷辨證分型符合《中藥新藥臨床研究指導原則(試行)》[7],入院后由專科中醫師進行證候、舌脈的收集和中醫辨證,并進行規范化的治療和定期評估;(4)西醫治療方法根據2012 年頒布的KDIGO 臨床實踐指南[8]實施;(5)所有研究對象住院治療后均規律隨訪3 年。
1.3 排除標準 (1)SMN,如乙肝相關性膜性腎病、系統性紅斑狼瘡、惡性腫瘤等;(2)既往有精神疾病史;(3)合并有心、腦、肝和造血系統等嚴重原發疾病者。
1.4 中醫辨證 中醫診斷為“腎風”“水腫”范疇,中醫證型根據《中藥新藥臨床研究指導原則(試行)》[7]中慢性腎炎的中醫證型標準,主證:(1)脾腎氣虛證:腰脊酸冷,疲倦乏力,浮腫,納差或腹脹,大便溏,尿頻或夜尿多,舌質淡紅,苔薄白,脈細;(2)脾腎陽虛證:全身浮腫,面色晄白,畏寒肢冷,腰脊冷痛,精神萎靡,苔白,脈沉細或沉遲無力;(3)肝腎陰虛證:目睛干澀或視物模糊,頭暈耳鳴,五心煩熱或手足心熱或口干咽燥,腰肌酸痛,舌紅少苔,脈弦細或細數;(4)氣陰兩虛證:面色無華,少氣乏力,或易感冒,午后低熱,或手足心熱,腰痛或浮腫,舌質紅或偏紅,少苔,脈細或弱。次證:(1)水濕證:顏面或肢體浮腫,舌苔白或白膩,脈細或沉細;(2)濕熱證:皮膚癤腫、瘡瘍,咽喉腫痛,小溲黃赤、灼熱或澀痛不利,面目或肢體浮腫,口干或口苦、口粘,脘悶納呆,口干不欲飲,苔黃膩,脈滑數;(3)血瘀證:面色黧黑或晦暗,腰痛固定或呈刺痛,舌色紫暗或有瘀點、瘀斑,肌膚甲錯或肢體麻木,脈象細澀。(4)濕濁證:納呆,惡心嘔吐,口中黏膩,舌苔膩,血尿素氮、肌酐升高。
1.5 治療方法 根據2012 年頒布的KDIGO 臨床實踐指南[8]實施,(1)低危組:近6 個月的血肌酐無異常,每天尿蛋白<4g,給予血管緊張素轉化酶抑制劑、血管緊張素Ⅱ受體拮抗劑控制血壓減少蛋白尿;(2)中危組:近6 個月的血肌酐無異常,每天尿蛋白為4~8g,以及高危組:近6 個月的腎功能正常或降低,每天尿蛋白>8g,在低危組治療方案基礎上聯合免疫抑制方案。包括激素(醋酸潑尼松片,浙江仙居制藥)+環磷酰胺(注射用CXT,德國Baxter Oncoiogy Gmbh),口服激素起始量0.5·kg-1·d-1,緩解后規律撤減至停用。靜脈使用環磷酰胺0.8g/月,分2 天給藥,累計劑量6~8g 后停用。結合患者病情給予低蛋白飲食、降脂、抗凝等對癥治療。由專科中醫師進行中醫辨證治療。
1.6 觀察指標 24h 尿蛋白定量(Upro):使用Roche cobas 8000 生化儀進行檢測;生化指標:采用Roche cobas 8000 生化儀檢測腎小球濾過率(eGFR)、血肌酐(Scr)、血漿白蛋白(Alb)、總膽固醇(TCH)、三酰甘油(TG)、丙氨酸氨基轉移酶(ALT)等;血凝分析:采用Sysmex CS-5000 檢測纖維蛋白原(Fib)、D-二聚體(D-D)、凝血酶原時間(PT);血常規:采用Sysmex XN-9000 血液檢測儀檢測血小板(PLT);尿常規:采用Sysmex UF-1000i 及AUTION MAX AX-4030 進行尿液分析;血清抗M 型磷脂酶A2 受體抗體(PLA2R):統一由金域醫學檢測采用CBA 法及ELISA 法檢測提供數據。
1.7 臨床療效標準 參照2012 年KDIGO 關于MN的指南[9]:(1)經治療患者24h 尿蛋白定量≤0.3g 或轉為陰性,血漿清蛋白含量≥35g/L,腎功能穩定為完全緩解;(2)經治療患者尿蛋白定量0.4~3.5g 或較治療前降低幅度在50%以上,血漿清蛋白含量30~34g/L,腎功能基本穩定為部分緩解;(3)經治療患者各項指標仍未達到上述標準,若達到上述指標,但患者血肌酐上升幅度>50%為不緩解;(4)終點事件評定標準:隨訪終點為失訪日、死亡日、腎功能惡化日(Scr升高>445μmol/L。或隨訪終點時Scr 是腎穿刺時的2倍且持續>132μmol/L)。根據上述療效評定標準,本項研究將臨床預后分為臨床緩解和臨床不緩解兩組,完全緩解和部分緩解合稱為臨床緩解組。
1.8 統計學方法 應用SPSS 20.0 軟件進行數據分析。正態分布的計量資料以均數±標準差() 表示,兩樣本比較采用t 檢驗;非正態分布計量資料采用秩和檢驗。兩組計數資料比較采用χ2檢驗。單因素分析采用非條件Logistic 回歸分析,變量進入方程按照α=0.05,剔除變量按照α=0.1,選取單因素Logistic 回歸分析中差異有統計學意義的因子進行多因素Logistic 回歸分析,進入與剔除條件同前。以P<0.05 為差異有統計學意義。
2 結果
2.1 一般資料 共收集符合納入條件的患者58 例,其中臨床緩解組38 例(65.52%),臨床不緩解組18例(31.03%),2 例(3.45%)進入終點事件。臨床緩解組男27 例,女11 例,年齡(53.76±10.34)歲,病程(45.27±10.37)個月,臨床不緩解組男14 例,女4 例,年齡(51.15±12.19)歲,病程(43.62±10.68)個月,兩組患者年齡、性別比例、病程比較,差異無統計學意義(P>0.05)。
2.2 兩組實驗室指標比較 兩組患者腎活檢時血ALT、TCH、PT、PLT 比較,差異無統計學意義(P>0.05);24hUpro、eGFR、Scr、Alb、TG、Fib、D-D、PLA2R陽性率差異存在統計學意義(P<0.05)。其中纖維蛋白原、D-D 升高提示患者存在高凝狀態,見表1。
2.3 兩組中醫證型分布情況比較 從中醫主證來看,臨床緩解組以脾腎氣虛為主(22/38,57.89%),其次是氣陰兩虛(10/38,26.32%),臨床不緩解組以氣陰兩虛為主(7/18,38.89%),其次是脾腎氣虛(5/18,27.78%)和脾腎陽虛(5/18,27.78%),脾腎氣虛型在臨床緩解組的分布顯著高于臨床不緩解組(P<0.05)。從中醫次證來看,臨床緩解組以水濕證為主(18/38,47.37%),其次是濕熱證(9/38,23.68%),而臨床不緩解組以血瘀證為主(11/18,61.11%),其次是濕濁證(4/18,22.22%),血瘀證在臨床不緩解組的分布顯著高于臨床緩解組(P<0.05)。見表2。
2.4 臨床指標與預后的單因素和多因素Logistic 回歸分析 單因素Logistic 回歸顯示,Alb、TG、Scr、Fib、D-D、24h Upro、eGFR、PLA2R 和血瘀證(OR=1.751,95%CI=0.610-2.571,P=0.028)與IMN 的不良腎臟預后存在相關性。多因素Logistic 回歸顯示,PLA2R(OR=7.292,95%CI=1.136~46.79,P=0.036)、Fib(OR=1.010,95%CI=1.002-1.018,P=0.020)、D-D(OR=1.003,95%CI=1.001-1.004,P=0.010)是IMN 患者不良腎臟預后的獨立危險因素。提示高凝狀態的纖維蛋白原、D-D 是影響IMN 預后的重要因素。見表3-4。
3 討論
MN 是腎病綜合征最常見的病理類型之一,伴隨著大量蛋白尿、低蛋白血癥、高脂血癥、高度水腫的臨床表現,以及激素、利尿劑的臨床運用,高凝狀態在MN 患者中發生率居于高位[10-11]。血液高凝可并發靜脈血栓栓塞,包括常見的腎靜脈栓塞、下肢靜脈栓塞、肺栓塞等,是造成IMN 患者出現不良愈后的重要危險因素[12]。目前IMN 高凝狀態的診斷尚無統一的診斷標準,國際上普遍觀點認為IMN 患者具有嚴重的低蛋白血癥(Alb≤20g/L)和高膽固醇血癥(Alb≥12mmol/L)時,同時伴有高纖維蛋白原血癥(Fib>4g/L),提示高凝狀態存在[13]。本項研究通過采集患者的Fib、D-D、PT 來判斷患者的血凝狀態。結果顯示,臨床不緩解組患者的Fib、D-D 指標顯著升高,對比臨床緩解組存在統計學意義(P<0.05),提示高凝狀態為IMN 不良愈后的獨立危險因素。單因素Logistic回歸顯示Fib、D-D 與IMN 患者臨床緩解率相關,多因素Logistic 回歸矯正了血清白蛋白、TG、Scr、24hUpr、eGFR 之后,提示PLA2R、Fib、D-D 升高仍是IMN 患者腎臟臨床不良預后的獨立危險因素。PLA2R 是目前普遍認同的IMN 預后及臨床療效檢測指標[14],結合多因素回歸統計結果,本研究認為高凝狀態也可以作為早期預測IMN 患者不良腎臟預后的重要指標,甚至可能成為預測療效的指標。
表1 臨床緩解組和臨床不緩解組特發性膜性腎病患者實驗室指標比較()

表1 臨床緩解組和臨床不緩解組特發性膜性腎病患者實驗室指標比較()
注:ALT 為丙氨酸氨基轉移酶;Alb 為血漿白蛋白;TG 為三酰甘油;TCH 為總膽固醇;Scr 為血肌酐;PT 為凝血酶原時間;Fib 為纖維蛋白原;DD 為D-二聚體;PLA2R 為血清抗M 型磷脂酶A2 受體抗體;PLT 為血小板;24h Upro 為24h 尿蛋白定量;eGFR 為腎小球濾過率

表2 臨床緩解組和不緩解組特發性膜性腎病患者中醫證型分布[例(%)]
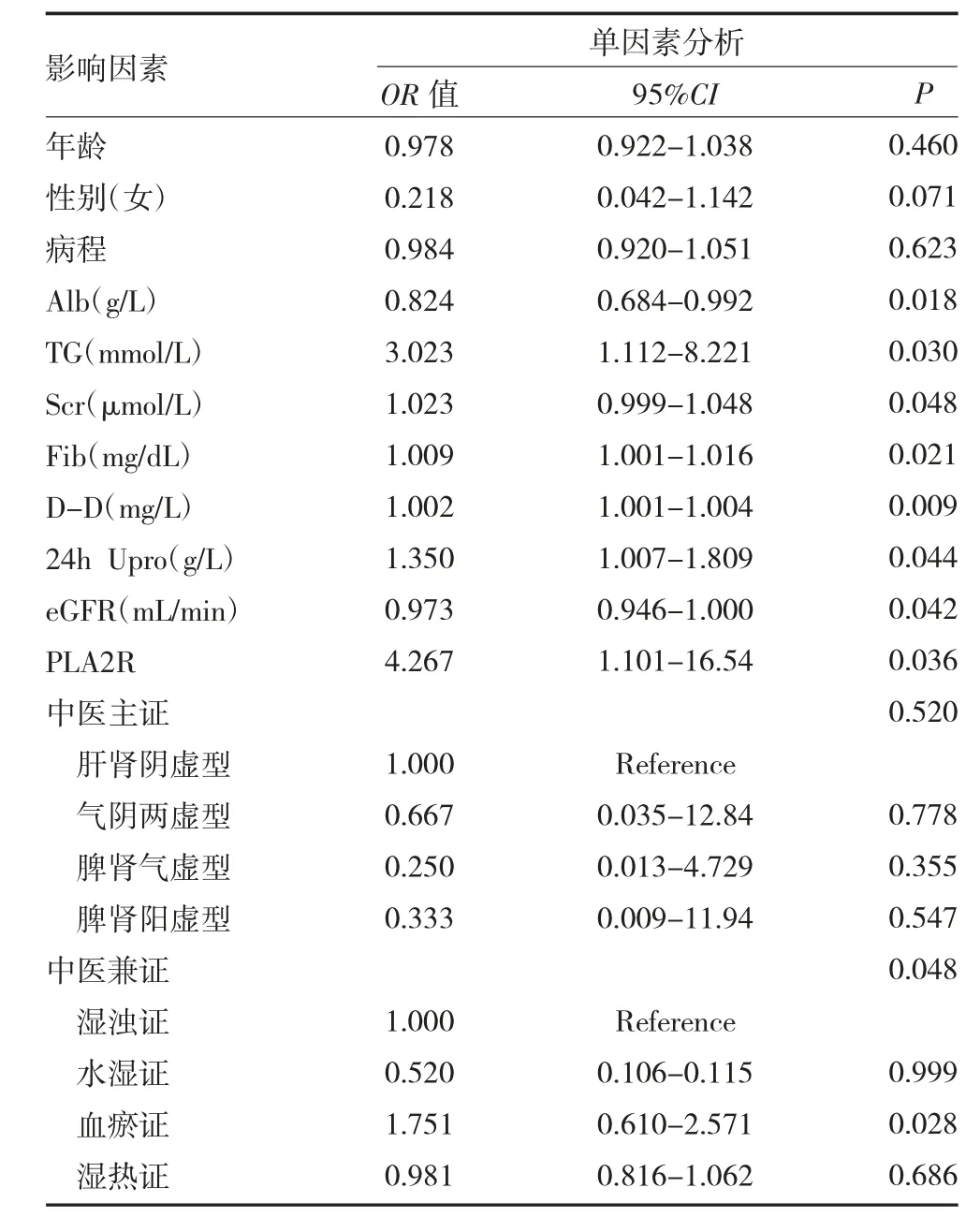
表3 特發性膜性腎病患者臨床指標與預后的單因素回歸分析
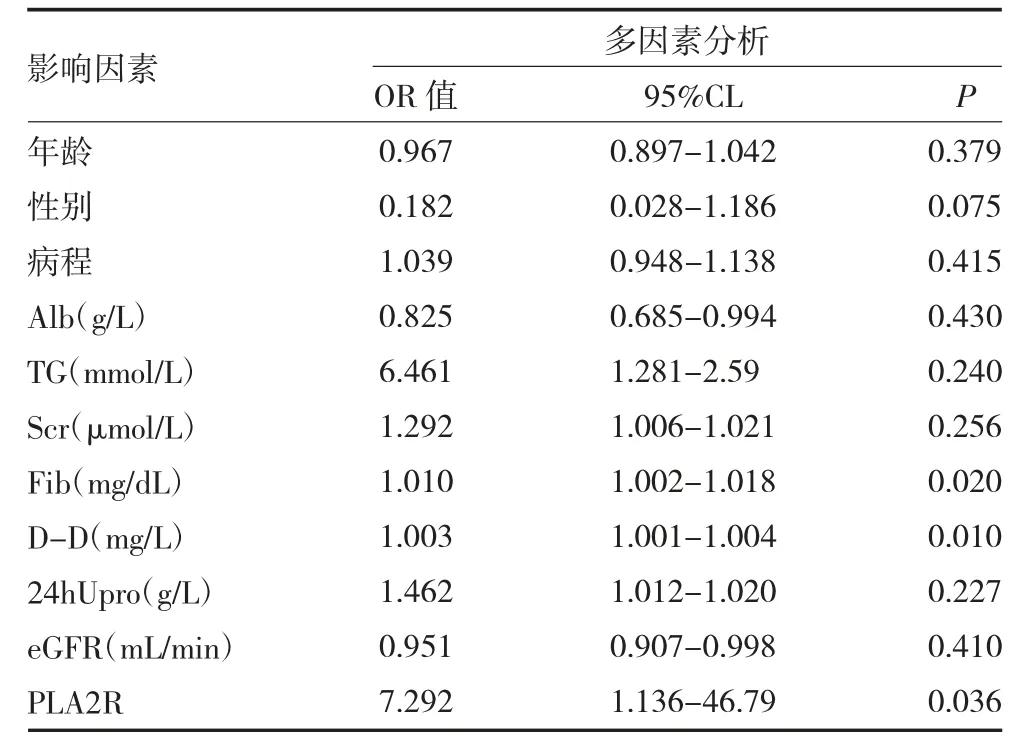
表4 特發性膜性腎病患者臨床指標與預后多因素回歸分析
中醫認為MN 屬“水腫”“尿濁”范疇,與脾腎虧虛、濕熱蘊結、血瘀阻絡密切相關[15],較多觀點認為脈絡瘀阻貫穿IMN 始末[16]。其病機主要是由于氣陰兩虛或脾腎兩虛,兼夾水濕、濕熱、瘀血[17]。本研究結果顯示,臨床緩解組以脾腎氣虛為主,其次是氣陰兩虛,臨床不緩解組以氣陰兩虛為主,其次是脾腎氣虛和脾腎陽虛,研究結果符合上述病機特點,兩組脾腎氣虛型占比差異有統計學意義(P<0.05),脾腎氣虛型在臨床緩解組的分布顯著高于臨床不緩解組,可見臨床脾腎氣虛型相對緩解情況良好,但回歸分析未提示與臨床預后的統計學意義。從次證來看,臨床緩解組以水濕證為主,臨床不緩解組以血瘀證為主,兩組血瘀證差異有統計學意義(P<0.05),血瘀證在臨床不緩解組的分布顯著高于臨床緩解組。且單因素Logistic 回歸顯示血瘀證(OR=1.751,95%CI=0.610-2.571,P=0.028)與IMN 的不良腎臟預后有關系,因此,血瘀證可作為早期評估預后的指標之一。
根據本項研究結果,臨床工作者應重視IMN 患者早期高凝狀態,積極給予干預,改善患者長期預后。本研究為單中心回顧性研究,樣本量有限,不能完全矯正基礎用藥、急性感染等因素對預后的影響,尚有待更加大規模的前瞻性研究予以證實。

