區(qū)域型肝內膽管結石手術方法選擇及術后結石殘留、復發(fā)的危險因素分析
余 偉,雷 斌
(1.陜西省榆林市第一醫(yī)院普通外科,陜西 榆林719000;2.陜西省榆林市中醫(yī)醫(yī)院普通外科,陜西 榆林719000)
肝內膽管結石多為原發(fā)于肝內膽管部位的色素性結石。肝內膽管結石病因復雜,多與膽管解剖學結構改變、寄生蟲寄生、感染及自身營養(yǎng)不良等有關。通常依據(jù)結石分布特點可將肝內膽管結石分為彌漫型、散在型和區(qū)域型,其中區(qū)域型是指發(fā)生于有肝膽管狹窄或解釋梗阻基礎上,結石呈肝葉、肝段或半肝等區(qū)域性分布[1]。區(qū)域型肝內膽管結石常出現(xiàn)肝萎縮及肝段狹窄等并發(fā)癥,因此容易并發(fā)膽管梗阻,誘發(fā)膽管狹窄及局灶性感染,影響膽管內結石排出[2]。消除結石,解除患者身體不適,預防肝纖維化、反復性膽管炎及膽管癌發(fā)作是臨床治療膽管結石的主要目標。不同類型肝內膽管結石選用不同術式,對手術時間、術中出血量、術后并發(fā)癥、結石殘留及復發(fā)率均有不同影響[3-4]。盡可能減少術后結石殘留及復發(fā)是衡量手術治療效果的重要指標[5]。為探究治療區(qū)域型肝內膽管結石有效術式,盡可能減少術后結石殘留與復發(fā),本研究回顧性分析了兩種術式在區(qū)域型肝內膽管結石治療中的效果及術后出現(xiàn)結石殘留、復發(fā)的主要危險因素,現(xiàn)將結果總結如下。
1 資料與方法
1.1 一般資料 選擇2017年3月至2019年6月在本院被確診為區(qū)域型肝內膽管結石且完成接受手術治療的168例患者為研究對象。病例納入標準:《符合肝膽管結石病診斷治療指南》中有關區(qū)域型肝內膽管結石的相關標準[6],且經CT、MRI、磁共振胰膽管造影(MRCP)或經皮肝穿刺膽道造影(PTC)等檢查確診;符合肝切除手術指征;臨床及隨訪資料記錄完整。排除標準:既往存在手術取石治療病史;肝臟解剖學結構變異;術前診斷合并癌性病變;膽汁性肝硬化;術后隨訪期間即死亡。依照患者手術方式將結石患者分為兩組。肝組織切開組77例,男42例,女35例;年齡36~73歲,平均(53.84±8.17)歲。解剖學組91例,男48例,女43例;年齡30~77歲,平均(55.84±8.15)歲。兩組上述資料間比較差異無統(tǒng)計學意義(P>0.05),具有可比性。
1.2 手術方法 患者入室,取仰臥位,氣管插管靜脈麻醉復合全麻,選擇上腹部肋緣下斜反“L”型切口作為手術切口進入腹腔,安放全腹自動牽開器;隨后,觀察肝臟組織的表面形態(tài),并依據(jù)術前影像學檢查結果判斷結石位置,對肝臟進行充分游離;結合術中超聲定位等探查結果,最終確定結石具體位置,劃定肝切除線;實施肝切除操作。①肝組織切開組采用肝切開取石術,具體:于肝臟表面捫及結石處切除部分萎縮性肝臟,或在距離萎縮肝組織邊緣切開肝實質,探尋到擴張膽管;使用取石鉗,經擴張膽管的殘段向肝門端膽管疏通,使用灌洗器對管內膽管反復進行沖洗;隨后,分別經肝總管和斷面的膽管殘段植入膽道鏡,進一步確定是否有結石殘留,若無殘石,即可使用圓針絲線,對肝斷面的主要膽管殘段進行間斷式縫合,若探查到有殘石,則實施膽道鏡下取石術,并在膽總管中留置T型引流管,同時對肝斷面主要膽管斷端進行間斷式縫合。②解剖學組實施解剖性肝切除治療:術中,操作者在B超引導下,以肝段為切除單元進行解剖學切除治療,完整切除發(fā)生病變的膽管,一并切除所引流的肝臟區(qū)域、狹窄部位和擴張膽管;同樣,使用膽道鏡進一步探查肝總管內是否有殘石存在,有殘石者實施膽道鏡下取石或膽道鏡下取石鉗取石,膽總管中留置T型引流管,并確定膽總管切口、膽管殘段及肝斷面等部位均無膽漏存在。肝段面參照肝腫瘤切除的處理方式進行處理,即肝斷面膽管直徑<0.5 cm時,采用鈦夾夾閉;膽管直徑>0.5 cm時,采用4-0 prolene進行連續(xù)性縫合(盡可能減少肝斷面殘留絲線)。兩組術后預防性使用抗菌藥物預防感染。術后3~7 d內采用超聲或經T管行膽道造影,檢查是否存在肝內膽管結石殘留,有殘留者3 d后重復取石。
1.3 觀察指標 ①記錄兩組術中出血量、手術時間、肝功能恢復時間、住院時間;②統(tǒng)計兩組術后切面感染(術后1周至1個月內肝斷面出現(xiàn)液化性壞死和積液,伴隨發(fā)熱癥狀,存在中性粒細胞、白細胞計數(shù)升高等感染癥狀)、膽漏(膽道造影顯示膽斷面出現(xiàn)漏膽,或有膽汁從引流管或切面滲出)、肝功能衰竭(依據(jù)術后5 d內肝功能復查情況判斷)、膽道出血(或有滲血切面滲出)等并發(fā)癥發(fā)生情況;③術后隨訪,出院后前3個月每月復查次肝功能和彩超,此后每6個月復查1次,統(tǒng)計兩組結石殘留和復發(fā)率,其中出院后3個月內復查發(fā)現(xiàn)肝內外膽管結石定義為結石殘留;出院3個月后排除術后殘留結石外,通過任何形式檢查結石者。

2 結 果
2.1 兩組一般手術情況比較 見表1。解剖學組術中出血量和住院時間明顯短于肝組織切開組(P<0.01);兩組手術時間和術后肝功能恢復時間比較,差異無統(tǒng)計學意義(P>0.05)。
2.2 兩組術后并發(fā)癥比較 見表2。解剖學組術后切面感染、膽漏、結石殘留和結石復發(fā)率均明顯低于肝組織切開組(P<0.05);兩組肝功能衰竭和膽道出血發(fā)生率比較,差異無統(tǒng)計學意義(P>0.05)。
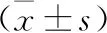
表1 兩組一般手術情況比較

表2 兩組術后并發(fā)癥比較[例(%)]
2.3 術后結石殘留單因素分析 見表3。術后結石殘留患者與無殘留患者性別、年齡、結石數(shù)目、結石大小間比較,差異無統(tǒng)計學意義(P>0.05),但術后出現(xiàn)結石殘留患者術前膽道狹窄率、結石雙側分布率和接受肝組織切除治療占比均明顯高于術后無殘留者(P<0.05)。

表3 術后結石殘留單因素分析[例(%)]

續(xù) 表
2.4 術后結石殘留的Logistic回歸分析 見表4。以結果2.3中P<0.05的因素為協(xié)變量(膽道狹窄:無=0,有=1;結石分布:單側=0,雙側=1;手術方式:解剖學組=0,肝組織切開組=1),結石殘留為因變量,進行Logistic回歸分析顯示,術前合并膽道狹窄、結石呈雙側分布及肝組織切開治療是影響區(qū)域型肝內膽管結石術后殘留的獨立危險因素(P<0.05)。
2.5 術后結石復發(fā)的單因素分析 見表5。術后出現(xiàn)結石復發(fā)者與無復發(fā)者性別、年齡分布、結石數(shù)目、結石大小間比較,差異無統(tǒng)計學意義(P>0.05),但術后出現(xiàn)結石復發(fā)者術前膽道狹窄率、結石雙側分布率、接受肝組織切除治療占比和術后結石殘留率均明顯高于術后無結石復發(fā)者(P<0.05)。

表4 術后結石殘留Logistic回歸分析
2.6 術后結石復發(fā)的Logistic回歸分析 見表6。以結果2.5中P<0.05的因素為協(xié)變量(膽道狹窄:無=0,有=1;結石分布:單側=0,雙側=1;手術方式:解剖學組=0,肝組織切開組=1;結石殘留:無=0,有=1),結石復發(fā)為因變量,進行Logistic回歸分析顯示,術前合并膽道狹窄、結石呈雙側分布、肝組織切開治療和術后結石殘留是影響區(qū)域型肝內膽管結石術后復發(fā)的獨立危險因素(P<0.05)。

續(xù) 表

表6 術后結石復發(fā)Logistic回歸分析
3 討 論
肝內膽管結石雖為良性病變,但機體所出現(xiàn)的反復性膽管炎仍會造成肝實質受損,造成患者預后不良[7]。手術“消除病灶、取盡結石、消除結石梗阻、矯正膽管狹窄,預防復發(fā)”是臨床治療肝內膽管結石主要原則。但因肝內膽管結石,尤其是區(qū)域型肝內膽管結石多發(fā)生于存在肝膽管狹窄或結石梗阻的部位,肝組織切開取石完全清除存在較大難度,而未清除徹底的殘石則會導致患者術后反復發(fā)生膽管炎,增加結石復發(fā)風險[8]。探究取石效率高,降低術后反復性膽管炎、殘石發(fā)生率的術式,成為肝膽外科手術工作者研究重點。
從病理學角度看,肝內膽管結石的病變范圍分布呈現(xiàn)出嚴格區(qū)域性,并伴隨膽管狹窄,誘發(fā)肝纖維萎縮。傳統(tǒng)對“消除病灶”的理解僅限于取盡結石、糾正膽道狹窄、解除膽道梗阻、消除肝膿腫等,但忽略了病變肝葉、肝段等本身就屬于病灶這一事實,術中對于出現(xiàn)散在的或非整段或整葉肝纖維萎縮者,通常持保留肝組織的態(tài)度;但諸多臨床實踐發(fā)現(xiàn),這些被保留肝組織雖有部分肝細胞暫時存在肝功能,但因其本身所伴隨慢性炎癥,加之多數(shù)細小膽管屬支殘留有細小膽砂粒,肝內膽管中存在膿血、膽泥等形成的炎性膽栓等,導致該部分肝組織最終完全喪失肝功能,且上述諸多因素存在,膽管炎癥、梗阻、結石殘渣等互為因果,會導致術后結石復發(fā),患者預后差[9-10]。解剖性肝切除是一種以肝段作為切除單元的膽管結石治療方法,在治療膽管結石方面存在諸多優(yōu)勢:首先,以肝段為單位治療,能較為徹底消除病灶,預防膽管癌的發(fā)生;其次,因一個肝段僅為肝臟體積的1/8,故解剖性肝切除不同于大面積肝切除;再次,肝段界面無大的膽管和血管,通過無血管界面治療,可有效降低術中失血量,減少術后殘肝缺血性壞死、膽漏、膽道出血等并發(fā)癥[11];此外,此類術式,術前和術中即可決定需切除肝段,依照肝臟解剖學切面進行手術操作,能確保足夠切緣,降低術后肝象[12]。本研究通過對比分析發(fā)現(xiàn),解剖學組術中出血量和住院時間明顯短于肝組織切開組,術后切面感染、膽漏、結石殘留和結石復發(fā)率均明顯低于肝組織切開組,該結果與蔣輝[13]、胡偉等[14]報道結果相似。表明,解剖性肝切除術在治療區(qū)域型肝內膽管結石中能發(fā)揮相對更好地近遠期療效。
168例區(qū)域型肝內膽管結石患者經兩種手術治療后仍有25例(14.88%)患者術后出現(xiàn)結石殘留,34例(20.24%)患者術后出現(xiàn)結石復發(fā),與以往報道術后結石殘留及復發(fā)率相當[15]。進一步證實,區(qū)域型肝內膽管結石存在較高結石殘留及復發(fā)風險。探究影響結石殘留和復發(fā)危險因素對于預防減少其發(fā)生,改善患者預后具有重要指導意義。本研究通過單因素和二元多因素Logistic回歸分析顯示,術前合并膽道狹窄、結石呈雙側分布及肝組織切開治療是影響區(qū)域型肝內膽管結石術后殘留的獨立危險因素(P<0.05);術前合并膽道狹窄、結石呈雙側分布、肝組織切開治療和術后結石殘留是影響區(qū)域型肝內膽管結石術后復發(fā)的獨立危險因素(P<0.05)。膽管狹窄是肝內膽管結石,尤其區(qū)域型肝內膽管結石重要病理性改變,膽管狹窄較難糾正,其較細屬支中充滿的結石、膽泥、膽砂等較難徹底清除,術后容易引發(fā)膽管再次梗阻,從而誘發(fā)膽管炎反復發(fā)作,最終誘發(fā)結石復發(fā)[16]。區(qū)域型肝內膽管結石發(fā)病特殊,主要發(fā)生于膽管狹窄或梗阻基礎上,分布范圍通常呈肝段、肝葉或半肝的區(qū)域性,雙側分布合并膽管狹窄及梗阻風險相對單側發(fā)病增倍,故而發(fā)生術后結石殘留及復發(fā)的風險相對單側發(fā)病高。此外,相對肝組織切開取石,解剖性肝部分切除整體切除發(fā)病肝段病變組織,包括結石、梗阻和狹窄膽管及附著于該肝段的細小結石,大大降低術后結石殘留和結石復發(fā)[17]。
綜上所述,解剖學肝切除術治療區(qū)域型肝內膽管結石安全且有效,可作為該類膽管結石臨床治療的首選術式。術前合并膽道狹窄、結石呈雙側分布及手術方式選擇不當均會增加區(qū)域型肝內膽管結石術后殘留及復發(fā)風險。

