高危型甲狀腺癌術中使用納米碳效果的臨床分析
許玉春 李飛 陳強 王金津
甲狀腺手術切除是治療甲狀腺腫瘤首選治療手段[1],但手術引起的不良后果中,主要是甲狀旁腺損傷導致的甲狀旁腺激素釋放水平降低[2]。在甲狀腺腫瘤持續或復發中,頸部或縱膈區域的淋巴結轉移的比例尤為高,可達總數的70%[3]。臨床中應探索更優的旁腺保護手段、更完整的(central lymph node dissection)CLND 策略。尤其對于合并多灶性、近峽部、腺體外侵犯、瘤體大(≥3 cm)、淋巴結異常等危險因素的分化型腫瘤。近年來,納米碳混懸液已逐漸應用于消化道、呼吸道、乳腺腫瘤等手術中,對淋巴系統的示蹤、清掃,取得了很好價值,在甲狀腺腫瘤外科治療過程中亦有使用。本研究回顧性分析了我院在高危類型分化型甲狀腺癌中行全甲切除及雙側中央區清掃過程中納米碳示蹤的應用價值。
1 資料與方法
1.1 一般資料
選取我科2017 年10 月31 日—2019 年10 月31 日住院手術病例。納入標準:選擇符合多灶性、近峽部、瘤體外侵犯、腫瘤大(≥3 cm)、淋巴結異常影像等因素的分化型甲狀腺癌病例。排除標準:(1)非全腺體切除病例。(2)僅一側CLND 清掃。(3)慢性腎病、腎衰竭。(4)甲狀旁腺結構與功能異常。(5)MEN。(6)凝血系統功能障礙。(7)伴發其他系統惡性疾患。按上述標準執行最終納入均行全甲切除及CLND 符合入組標準的病例86 例。其中,男性17例,女性69例。年齡10~72歲,平均(46.05±11.37)歲。按是否注射納米碳,分為試驗組與觀察組,各43 例。其中,試驗組,男性9 例,女性34 例,10 ~65 歲,平均(45.48±12.86)歲。對照組中,男性8 例,女性35 例,年齡25 ~72 歲,平均(46.60±9.77)歲。兩組在性別、年齡上差異無統計學意義,P >0.05。本研究術中注射納米碳混懸液均經過南平市第一醫院醫學倫理委員會批準,所有患者及直系親屬均對手術中是否注射納米碳注射液有知情,愿意使用與否簽署藥物使用知情同意書。
1.2 研究方法
手術:兩組均采用氣管插管聯合靜脈全身麻醉方案,手術均為同一手術治療組。完全暴露甲狀腺后,用1 mL 針筒抽取納米碳0.4 mL,用等滲氯化鈉溶液稀釋至1 mL,在雙側甲狀腺葉非病灶內上中下取3 點、峽部非病灶內上下2 點將配置溶液勻速注射入腺體內,每點0.1 ~0.2 mL,用紗布輕壓、輕揉15 秒,等待10 分鐘。腺體及淋巴脂肪組織則快速呈現黑染狀態,甲狀旁腺則呈現正常色澤[4]。而后開始行全甲切,冰凍證實惡性病變,繼續行CLND,術前有側區異常影像者加做功能性側頸清或擇區清掃,所有清掃組織均送檢。手術過程中:一,若發現貼附甲狀腺被膜、或甲狀腺腺體內甲狀旁腺,切取部分組織快速術中冰凍證實后,用組織剪碎為甲狀旁腺勻漿,加2 mL 鹽水稀釋搖勻后分層注入左前臂肱橈肌肉內。二,上旁腺位置相對固定,在上甲狀旁腺下方結扎甲狀腺上動脈后支,原位保留甲狀旁腺及分支血運,若出現褐紫色淤血表現,則使用細針穿刺減壓或組織剪部分剪開淤血甲狀旁腺至恢復棕黃色,保證其血運及功能;三、對于下甲狀旁腺的保護關鍵在于貼近腺體下極結扎血管,避免影響下旁腺血供。四、術中對于保留的旁腺組織存疑時,附近結扎線留2 cm 作為標記,取部分腺體送冰凍檢查證實后予以保留。手術完成,麻醉蘇醒后返回病房。術后1/2 h 時抽取血檢查Ca2+及PTH。
1.3 觀察指標
采用型號AU 丨2700 生化儀,電極法測Ca2+,區間值2.1 ~2.7 mmol/L,采用型號DX 丨DXI800 LIA 生化檢測儀檢測法查血清。PTH,標準區間為12 ~88 pg/mL。統計兩組CLND 數目,術后病理提示CLN 轉移數目,甲狀腺癌灶數目、手術時長、術中出血量等指標。統計標本含甲狀旁腺病例例數,低血鈣臨床表現(手足麻木、抽搐等)病例數目。以Ca2+≤2.0 mmol/L 作為為低鈣血癥分界線[5],PTH ≤15 pg/mL 為低甲狀旁腺素血癥標準[6]。
1.4 統計學方法
2 結果
2.1 性別、年齡、Ca2+、PTH 分析
表1 示,觀察兩組術后1/2 h Ca2+(mmol/L)、術后1/2 h PTH(pg/mL),對照組檢測數值降低,差異具有統計學意義(P<0.05)。兩組在性別、年齡、術前Ca2+(mmol/L)、術后45 d Ca2+(mmol/L)、術前PTH(pg/mL),術后45 d PTH(pg/mL)水平,差異無統計學意義,P >0.05。
2.2 CLND 枚數、CLN 轉移枚數、腺體癌灶個數、手術時長、出血量分析
表2 示,組間CLND 枚數(個),試驗組枚數增多,差異具有統計學意義(P <0.05)。CLN 轉移枚數(個)、腺體內平均癌灶數目(個)、手術時間(min)、手術出血量(mL),差異無統計學意義,P >0.05。
2.3 術后病理甲狀旁腺誤切例數比較、手足麻木抽搐病例數分析
表3 示,兩組間旁腺誤切患者數比例、低血鈣臨床表現手足麻木抽搐病例數比例,試驗組旁腺誤切、手足麻木抽搐癥狀比例低,差異具有統計學意義(P<0.05)。

表1 性別、年齡、Ca2+、PTH 分析分析
表2 CLND 枚數、CLN 轉移枚數、腺體癌灶個數、手術時長、出血量分析(±s)
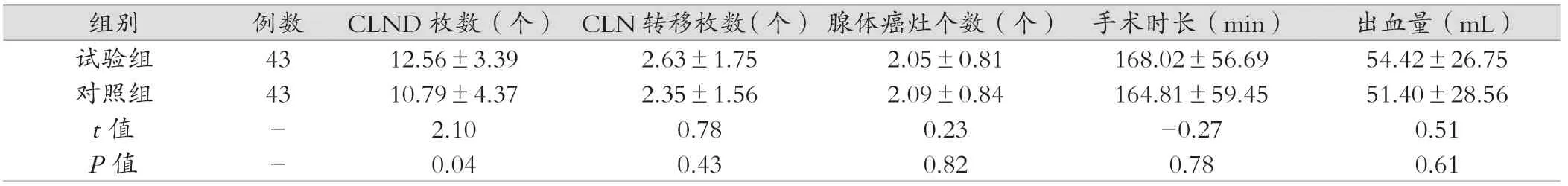
表2 CLND 枚數、CLN 轉移枚數、腺體癌灶個數、手術時長、出血量分析(±s)
組別 例數 CLND 枚數(個) CLN 轉移枚數(個) 腺體癌灶個數(個) 手術時長(min) 出血量(mL)試驗組 43 12.56±3.39 2.63±1.75 2.05±0.81 168.02±56.69 54.42±26.75對照組 43 10.79±4.37 2.35±1.56 2.09±0.84 164.81±59.45 51.40±28.56 t 值 - 2.10 0.78 0.23 -0.27 0.51 P 值 - 0.04 0.43 0.82 0.78 0.61
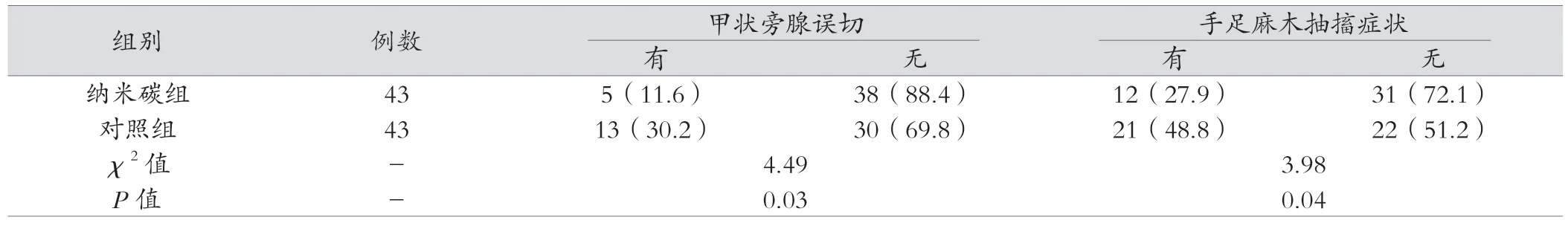
表3 甲狀旁腺誤切例數比較、手足麻木抽搐癥狀例數分析[例(%)]
3 討論
手術是甲狀腺癌最主要治療手段,文獻記載[7]甲狀腺全切術后暫時性與永久性甲狀旁腺功能減退的發生率分別為發生率分別為14%~60%和0%~43%,甲狀腺癌淋巴結轉移是其預后不良的獨立預后因素之一[8]。淋巴結清掃不徹底也是甲狀腺二次手術的常見原因[9]。對于甲狀旁腺組織,首先:熟悉甲狀旁腺解剖位置。上旁腺移動性小,下旁腺移動度大,可位于甲狀腺背側下極、腺體內、胸腺內、中央區淋巴結內、鞘外等多處[10],其次:具備被膜理念,術者在甲狀腺被膜間隙內細致耐心分離,保證視野清晰,層次分明。盡量避免無效的牽拉、鉗夾等造成旁腺局部供血受阻,導致患者麻木、抽搐、甚至呼吸困難的出現。在手術中無法避免的甲狀旁腺切除,應將其回植到肌肉內,待重新建立血運后,恢復其功能。而納米碳注射后旁腺不被黑染仍呈現正常色澤,達到更好的區分、保護旁腺作用[11]。淋巴結清掃:對于分化型甲狀腺惡性病變,其中央區域轉移的比例40%以上,雙側病變行雙側CLND 清掃后結果提示CLN 轉移的比例更高[12]。無論是臨床轉移,還是預防性淋巴結清掃,CLND 都應包括前上/下、左/右、前/后緣,保證清掃到位,但有時解剖界限不清,仍可能出現遺漏。納米碳注射后可迅速進入淋巴系統,示蹤速度快,染色明顯,不易快速消退,可以提高微小淋巴結的檢獲量,更有利、徹底的CLND[13]。術中納米碳使用:我們的經驗是注射過程中使用1 mL 注射針頭分點位注射后,用血管鉗夾紗布對角線處精確按壓及輕柔注射點,加快注射液進入腺體內,避免注射點位滲出,影響視野及手術進程。甲狀旁腺保護方面:注射納米碳使甲狀旁腺相對負顯影效果更加明顯,在精細的頸部解剖基礎上,對于甲狀旁腺AB 分型[14]應熟練掌握;對于游離的可疑甲狀旁腺組織,我們可以用沉浮試驗使其與未染色的脂肪相鑒別[15],或用免疫膠體金技術在術后快速鑒別是否甲狀旁腺[16],對于游離的旁腺組織,本試驗采用剪碎組織,顆粒移植的方法回植,保證更好的成活率[17]。因此在甲狀腺外科手術中,如何運用多種方式結合的辦法減少手術引起的甲狀旁腺功能損傷、更徹底的淋巴結清掃是值得探討的重要問題。除了納米碳的使用,亦包括手術機械的精細化、手術理念的進步、術中甲狀旁腺激素測定如甲狀旁腺試紙、術中甲狀旁腺激素檢測等運用。
本臨床回顧性分析結果顯示:在高危分化類型中,無論是精細被膜分離、還是無獨立血供的旁腺自身種植,均不能完全避免旁腺及其功能損傷。本研究共納入全甲切及CLND 符合入組標準的病例86 例,以是否使用納米碳分組進行分析,探討了術中納米碳應用在高危分化甲狀腺惡性病變手術中甲狀旁腺保護及區域清掃淋巴結的應用價值。結果兩組在CLND 數目、旁腺保護、防止旁腺誤切、減少手足麻木抽搐癥狀有優勢,分析考慮顯影效果能更好的區分淋巴結與旁腺,有利于術者發現較小淋巴結或病理科人工篩查時發現微小淋巴結,有助于更徹底的區域清掃。本試驗組更低的旁腺誤切比例分析:首先,負顯影增強了識別效果,尤其是更好辨認與甲狀腺關系密切類型的旁腺,減少旁腺損傷率,其次:因負顯影效果,增加被切除甲狀旁腺的回植概率。
綜上所述,高危分化型甲狀腺癌行全甲切除加CLND 中,合理使用納米碳,利用其不同組織滲透與否達到顏色對比,更利于旁腺檢出及保護,更徹底CLND。

