無痛分娩技術對COOK 球囊引產的初產婦疼痛、自然分娩率、產程時間及母嬰結局的影響
陳美娜,羅美娣
福建中醫藥大學附屬廈門第三醫院婦產科,福建廈門 361100
初產婦由于不具備分娩經驗, 對于分娩疼痛存在明顯的恐懼感,因此可能會使產程受到影響,也可能在巨大心理壓力的作用下,自行選擇剖宮產,使無指征剖宮產率提高,不利于母嬰結局[1]。 通過有效的鎮痛干預可將無指征剖宮產率降低,縮短分娩產程,對于母嬰結局改善具有積極作用[2]。 隨著醫療水平的不斷發展及人們生活質量的提升, 孕婦對于分娩過程中的分娩疼痛也提出了更高要求, 將分娩疼痛盡可能減輕是產科工作者探索的重要內容,無痛分娩為新型分娩方式,其可在保障母嬰安全的前提下,使產婦分娩疼痛盡量減輕,并可改善產婦子宮胎盤血流量,緩解產婦的焦慮、緊張情緒,在第一產程得到充分的休息,積攢足夠力量完成分娩,將無指征剖宮產發生率降低[3~4]。 該次研究方便選取2019 年5 月—2020 年5 月該院收治的接受COOK球囊引產的初產婦160 名,探討無痛分娩技術對COOK球囊引產的初產婦疼痛、自然分娩率、產程時間及母嬰結局的影響,現報道如下。
1 資料與方法
1.1 一般資料
方便選取該院收治的接受COOK 球囊引產的初產婦160 名, 研究所選產婦已經過倫理委員會批準且產婦及家屬知情同意。 以隨機數表法,分為對照組與觀察組,各80 名。對照組年齡22~34 歲,平均(28.50±3.15)歲;體質量49~65 kg,平均(55.16±4.52)kg;孕周38~42 周,平均(39.52±1.08)周。觀察組年齡22~34 歲,平均(28.45±3.22)歲;體質量50~63 kg,平均(55.23±4.81)kg;孕周38~42 周,平均(39.40±1.15)周。 兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
納入標準:均接受產前檢查結果無異常;單胎頭位妊娠;初次妊娠;具備自然分娩指征;具備清晰意識;未合并妊娠并發癥。
排除標準:意識障礙產婦;肝腎功能異常產婦;心肺功能異常產婦;凝血功能障礙產婦;對麻醉藥過敏產婦。
1.2 方法
對照組應用COOK球囊實施引產,首先采用Bishop評分評估宮頸成熟度,Bishop 評分<6 分,在引產日當晚采用COOK 雙球囊置入宮頸管內, 兩個球囊分別可容納液體80 mL。 指導產婦保持膀胱截石位,借助陰道內窺鏡充分暴露宮頸,采用COOK 雙球囊導管置入,在完成置入后采用40 mL 生理鹽水注入, 并將球囊向外牽拉,使球囊與宮頸內口緊貼,并向宮頸外口處的球囊采用40 mL 生理鹽水注入。 然后移除內窺鏡,并繼續采用生理鹽水注入, 使球囊內生理鹽水容積達到80 mL,球囊放置時間為12 h,在放置過程中若產婦出現宮縮,則可取出球囊。 對放置時間進行記錄,并再次開展宮頸成熟度評估,實施人工破膜處理,對羊水情況進行觀察,期間不開展鎮痛處理。 后續常規監測產程進展直至分娩結束,未予鎮痛處理。
觀察組接受無痛分娩,前期處理與對照組相同,當產婦的宮口開大2~3 cm 時,為其開展無痛分娩,開展硬膜外麻醉鎮痛,開放靜脈通路,取側臥位及屈膝,常規消毒穿刺部位,同時在L2~L3間隙實施穿刺,成功穿刺后置入硬膜外導管,連接自控鎮痛泵(PCEA),采用50 ~75 g枸櫞酸舒芬太尼注射液(國藥準字H20054171)及100 mg 0.1%鹽酸羅哌卡因注射液(國藥準字H20103552),溶于150 mL 0.9%氯化鈉溶液,首先采用4 mL 試探劑量,30 min 后若無異常情況,則持續注射符合劑量,將感覺平面控制于T10~S4以下,以4~6 mL/h劑量維持用藥,單次劑量為4 mL,鎖定時間為15 min,直至宮口全開甚至分娩結束后,可停止用藥。 并監測胎心、血壓、血氧飽和度等。
1.3 觀察指標
①兩組產婦胎兒胎頭娩出時的分娩疼痛度, 應用視覺模擬評分法(VAS)評價,共0~10 分,0 分表示無痛;1~3 分為輕度疼痛;4~6 分為中度疼痛;7~10 分為重度疼痛[5]。 ②兩組產程時間,包括第一產程、第二產程、第三產程與總產程時間。 ③兩組順產分娩率與剖宮產分娩率。 ④兩組不良妊娠結局發生率,包括產后出血、胎兒宮內窘迫、產后尿潴留、新生兒窒息(Apgar 評分<7分)等。
1.4 統計方法
采用SPSS 22.0 統計學軟件進行數據分析,計量資料采用(±s)表示,進行t 檢驗;計數資料采用[n(%)]表示,進行χ2檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 兩組產婦疼痛度比較
觀察組重度疼痛率低于對照組, 差異有統計學意義(P<0.05),見表1。
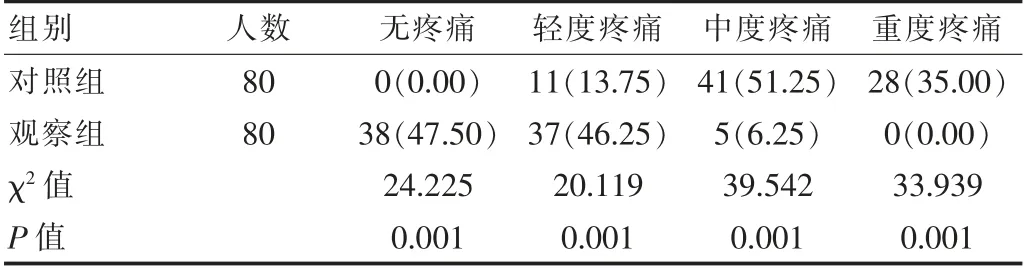
表1 兩組產婦疼痛度比較[n(%)]
2.2 兩組產婦分娩方式比較
對照組順產分娩64例, 順產分娩率為80.00%,剖宮產分娩16例,剖宮產率為20.00%;觀察組順產分娩75例,順產分娩率為93.75%,剖宮產分娩5例,剖宮產率為6.25%。 觀察組順產分娩率高于對照組,剖宮產率低于對照組,差異有統計學意義(χ2=6.632,P=0.010)。
2.3 兩組產婦產程時間比較
觀察組第一產程與總產程時間短于對照組, 差異有統計學意義(P<0.05),見表2。
表2 兩組產婦產程時間比較[(±s),h]
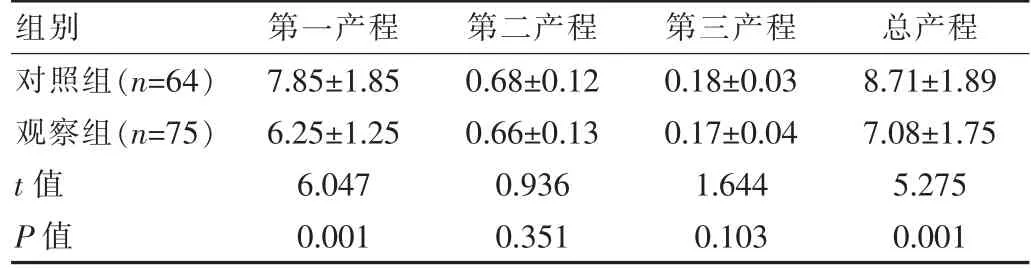
表2 兩組產婦產程時間比較[(±s),h]
組別第一產程第二產程第三產程 總產程對照組(n=64)觀察組(n=75)t 值P 值7.85±1.85 6.25±1.25 6.047 0.001 0.68±0.12 0.66±0.13 0.936 0.351 0.18±0.03 0.17±0.04 1.644 0.103 8.71±1.89 7.08±1.75 5.275 0.001
2.4 兩組產婦不良妊娠結局率比較
觀察組不良妊娠結局率低于對照組, 差異有統計學意義(P<0.05),見表3。
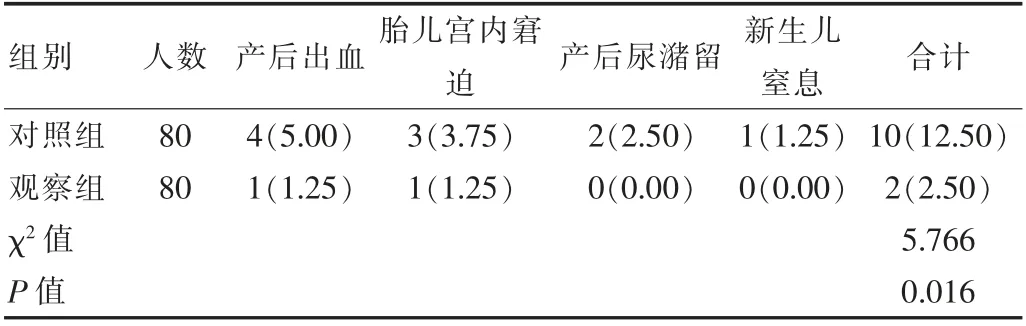
表3 兩組產婦不良妊娠結局率比較[n(%)]
3 討論
足月妊娠是指具有終止妊娠指征而未自然臨產的孕婦,引產需要依靠人工干預促使宮頸成熟,實現有效宮縮,縮短產程,改善產婦的妊娠結局。 在為足月妊娠產婦實施引產時, 將宮頸成熟度提高是保障引產成功的關鍵措施。 當Bishop 評分<6 分時,表明產婦自身的宮頸成熟度較低,若開展引產操作,則會使剖宮產率與胎兒窘迫發生率提高。 目前臨床上主要應用機械擴張以使宮頸成熟加快,COOK 宮頸球囊屬于應用率較高的機械引產方式, 其具備比藥物引產更廣泛的適用性以及更高的安全性,可依靠膨脹宮頸,將產婦內源性前列腺素分泌增加,加快宮頸成熟以及產程啟動[6]。 但大量研究發現,應用COOK 宮頸擴張球囊實施引產后,子宮收縮及宮頸擴張會使產婦疼痛度加重, 由此引發宮縮乏力,使產程延長,容易增加不良妊娠結局[7-8]。 為將產婦疼痛度減輕, 在臨產后為其實施有效的鎮痛干預尤為重要。
無痛分娩也被稱為分娩鎮痛, 是通過鎮痛藥物將疼痛刺激傳入以及交感神經傳出阻斷, 降低血中腎上腺皮質以及兒茶酚胺的水平。 羅哌卡因屬于長效酰胺類局麻藥物, 低濃度應用可將感覺神經以及運動神經阻滯分離,控制陰道與子宮的感覺神經阻滯,具備較好的麻醉效果,獲取較長的阻滯時間[9]。 羅哌卡因具備較低的心臟毒性與神經毒性, 且應用后具備較快的代謝速度,可發揮血管收縮作用,蛋白質親和力較高,從而可獲取長時間神經阻滯功效, 低濃度應用可達到運動感覺分離的效果, 因此其為臨床上神經阻滯的常用藥物。 在低濃度應用鹽酸羅哌卡因時,可使機體運動神經和感覺神經阻滯得到分離, 由此促使神經纖維膜對鈉離子閾值的可逆性得到提高, 使機體感覺運動神經得到分離,首先阻滯感覺纖維,從而擴寬治療區域,因此其在臨床硬膜外麻醉中具備較高的應用率。 舒芬太尼屬于強效阿片受體激動劑, 可與脊髓中的阿片受體結合,使痛覺傳入被阻斷,將其與羅哌卡因聯合應用,可發揮理想的鎮痛效果,使宮縮節律性得到保持,加快產程速度。 舒芬太尼具備較強的鎮痛效果, 且作用時間長,同時在肝臟內通過細胞毒性生物轉化為N-去烴基以及O-去甲基產物,通過產婦腎臟代謝,用藥24 h 內便可全部排出體外,因此不良反應少。 有研究報道稱,舒芬太尼可使產婦分娩后泌乳時間縮短, 并增加泌乳量, 由此使產婦產后乳腺炎與新生兒營養不良的發生率降低[10]。
疼痛應激會增加引產失敗率,VAS 評分量表為臨床上評估疼痛度的常用指標。 該次研究中,觀察組無疼痛率為47.50%,輕度疼痛率為46.25%,均高于對照組的0.00% 與13.75%, 同時觀察組中度疼痛度率為6.25%,重度疼痛度率為0.00%,低于對照組的51.25%與35.00%。 與前人研究報道中無痛分娩組分娩過程中觀察組無疼痛率為55.00%, 輕度疼痛率為45.00%,高于常規分娩組的無疼痛率為0.00%, 輕度疼痛率為15.00%基本相符[11]。 同時該次研究中,對照組順產分娩率為80.00%,剖宮產率為20.00%;觀察組順產分娩率為93.75%,剖宮產率為6.25%,觀察組具備更高順產成功率,更低的剖宮產率,提示無痛分娩技術可有效降低COOK 球囊引產初產婦的疼痛度,但不會對宮頸成熟度產生影響,可使產婦的自然分娩率提高[12]。 分析原因,無痛分娩采用羅哌卡因與舒芬太尼實施硬膜外麻醉,羅哌卡因屬于單一對映結構體的長效酰胺類局部麻醉藥,具備較長的低濃度持續時間,可使支配子宮的感覺神經得到阻滯,舒芬太尼屬于強效阿片類受體激動劑,其聯合羅哌卡因應用,可使鎮痛效果進一步增強,將產婦疼痛度降低[13]。
第一產程屬于產程中最長的前奏階段, 由于分娩屬于難以預知結局的過程, 尤其是初產婦, 易出現焦慮、緊張情緒,其會增加產婦機體兒茶酚胺水平,使縮宮素分泌受到抑制,由此引發宮縮乏力,使產程延長[14]。該次研究中,觀察組第一產程(6.25±1.25)h 與總產程時間(7.08±1.75)h 短于對照組[(7.85±1.85)、(8.71±1.89)h],提示無痛分娩技術可縮短COOK 球囊引產初產婦的產程時間。 分析原因,無痛分娩的應用可將疼痛刺激的傳入以及交感神經傳出阻斷, 使兒茶酚胺的異常釋放得到抑制,使宮縮保持正常,可防止子宮收縮乏力而延長產程[15]。 同時鎮痛藥物可使產婦疼痛感減輕,由此促使盆底肌肉保持松弛, 將胎頭下降與胎兒轉體中的阻力減輕,使宮頸擴張速度以及胎頭下降加快,促使垂體后葉分泌催產素,加快子宮收縮,縮短產程[16-17]。 該次研究中, 觀察組不良妊娠結局率為2.50%, 低于對照組的12.50%, 提示無痛分娩技術可有效改善COOK 球囊引產初產婦的妊娠結局[18]。
綜上所述, 無痛分娩技術可有效緩解COOK 球囊引產初產婦的疼痛程度,提高自然分娩率,降低剖宮產率,縮短第一產程時間,并改善母嬰結局。

