不同分娩方式對瘢痕子宮再次妊娠孕婦產后應激狀態及母嬰結局的影響
張麗偉
(商丘市第四人民醫院 婦產科,河南 商丘 476100)
剖宮產是目前臨床上用于解決難產及產科綜合征的有效手段。但隨著剖宮產率日益升高,致使瘢痕子宮發生率隨之升高,可導致瘢痕子宮再次妊娠孕婦有較高的子宮破裂風險,由于現代醫學水平不斷發展,孕婦及醫生更偏向于剖宮產分娩[1]。但相關研究表明,瘢痕子宮孕婦接受剖宮產會導致并發癥增多,而接受陰道分娩則可避免并發癥[2]。本研究選取2017年 1月至2019年7月商丘市第四人民醫院婦產科收治的70例瘢痕子宮再次妊娠孕婦作為研究對象,探討不同分娩方式對其產后應激狀態及母嬰結局的影響。
1 資料與方法
1.1 一般資料選取2017年1月至2019年7月商丘市第四人民醫院婦產科收治的70例瘢痕子宮再次妊娠孕婦作為研究對象,根據分娩方式分為對照組與觀察組,各35例。對照組:年齡26~34歲,平均(30.13±1.25)歲;孕周36~42周,平均(39.24±1.37)周。觀察組:年齡27~35歲,平均(30.52±1.42)歲;孕周37~41周,平均(39.51±1.25)周。兩組孕婦年齡、孕周比較,差異無統計學意義(P>0.05)。產婦及其家屬自愿簽署知情同意書。本研究經商丘市第四人民醫院醫學倫理委員會批準。
1.2 選取標準(1)納入標準:①二次分娩;②單胎妊娠;③配合體格檢查。(2)排除標準:①合并心、肝、肺等功能障礙;②合并精神疾病;③合并全身性感染系統疾病以及血液系統疾病;④全身性免疫系統及精神系統功能異常;⑤治療依從性差;⑥對本研究有干擾性的疾病;⑦中途退出本研究或未完成相關隨訪。
1.3 分娩方法兩組孕婦入院待產后,均進行常規產前檢查,包括胎心監測、腹圍、宮高等。對照組接受剖宮產分娩,護理人員對產婦進行術前、術中、術后護理等。觀察組接受陰道自然分娩,具體內容如下。(1)分娩前護理人員對孕婦進行知識宣教,使孕婦了解陰道分娩知識以及相關注意事項,給予孕婦心理護理,緩解其緊張、焦慮的精神狀態,囑咐孕婦注意多食用高營養食物,確保分娩期間有充足體力。(2)第一產程:嚴密監測產婦心率、血壓、宮縮等情況,觀察是否存在異常表現,當宮口擴張>3 cm時,可進行人工破膜,且需仔細觀察胎心、羊水情況,如宮口擴張<4 cm,給予產婦靜脈滴注地西泮注射液(天津藥業焦作有限公司,國藥準字H41020631)10 mg。(3)第二產程:依據產婦不同情況選擇胎頭吸引器或產鉗輔助生產,以縮短分娩時間,必要時對產婦注射縮宮素注射液(南京新百藥業有限公司,國藥準字H32025281)2.5~5單位,以促進子宮收縮。(4)在胎兒產出后,應迅速對產婦注射縮宮素,必要時口服米索前列醇片(北京紫竹藥業有限公司,國藥準字H20000668)0.6 mg以防產后出血,胎盤娩出后,注意觀察產婦子宮瘢痕處是否存在異常情況,如有異常應馬上處理。分娩期間如存在子宮破裂、胎兒窘迫等不良情況,應及時轉剖宮產分娩。
1.4 觀察指標
1.4.1應激狀態 分別于產前、產后24 h采集孕產婦空腹外周靜脈血5 mL,離心5 min后提取血清,采用放射免疫法測定血清醛固酮(aldosterone,ALD)、去甲腎上腺素(norepinephrine,NA)、皮質醇(cortisol,Cor)水平。
1.4.2母嬰結局 觀察術中出血量、住院時間、產褥感染率、新生兒Apgar評分,其中新生兒Apgar評分滿分為10分,評分越高表明新生兒狀況越佳。
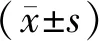
2 結果
2.1 應激狀態產前,兩組ALD、NA、Cor水平比較,差異無統計學意義(P>0.05);產后24 h,兩組ALD、NA、Cor水平均上升,且觀察組ALD、NA、Cor水平均高于對照組(P<0.05)。見表1。
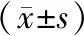
表1 兩組產婦應激狀態比較
2.2 母嬰結局觀察組產褥感染發生率[2.86%(1/35)]較對照組[22.86%(8/35)]低(χ2=4.590,P=0.032)。觀察組術中出血量少于對照組,住院時間短于對照組,Apgar評分高于對照組(P<0.05)。見表2。
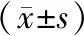
表2 兩組產婦母嬰結局比較
3 討論
瘢痕子宮多由剖宮產手術引起,而瘢痕子宮再次妊娠孕婦分娩方式該如何選擇一直都是臨床難題[3]。因瘢痕部位是子宮最脆弱的部位,陰道分娩易增加子宮破裂風險,故臨床上更偏向于再次采用剖宮產分娩[4]。
目前,由于剖宮產技術日益完善,加上孕婦對于陰道分娩疼痛的恐懼,大多數孕婦更傾向于選擇剖宮產分娩,同時也導致了剖宮產后瘢痕子宮發生率較高[5]。研究表明,瘢痕子宮再次妊娠孕婦接受剖宮產分娩存在一定的手術風險,且會引起多種并發癥,影響母嬰結局[6]。而隨著近年來自然分娩技術的不斷進步,陰道分娩的安全性已有明顯提高,相關報道顯示,瘢痕子宮再次妊娠孕婦接受陰道分娩可改善其應激狀態,有利于母嬰預后[7]。而由于瘢痕子宮孕婦可能存在對于自然分娩疼痛的恐懼及焦慮心理,故在行陰道分娩前,醫護人員應加強對孕婦的心理護理,使其以平和的心態積極面對分娩,術中給予其專業、貼心的護理,確保分娩順利進行,如若出現胎兒窘迫、宮縮乏力、子宮破裂等情況,應及時轉剖宮產,術后嚴密監測產婦各項身體指標、出血狀況、并發癥情況以及新生兒生命體征。本研究結果顯示,產后24 h兩組ALD、NA、Cor水平均上升,且觀察組ALD、NA、Cor水平均高于對照組,且觀察組術中出血量少于對照組,住院時間短于對照組,Apgar評分高于對照組,產褥感染率低于對照組,表明瘢痕子宮再次妊娠孕婦接受陰道分娩利于產后應激狀態的改善,減少出血量,縮短住院時間,提高新生兒Apgar評分,降低并發癥發生率,促進康復。李靈玲等[8]研究結果顯示,瘢痕子宮再次妊娠孕婦接受陰道分娩出血量較少,住院時間較短,可有效改善母嬰結局,與本研究結果相似。
綜上所述,瘢痕子宮再次妊娠孕婦接受陰道分娩利于改善產后應激狀態,減少出血量,縮短住院時間,提高新生兒Apgar評分,降低產褥感染發生率,改善母嬰結局,值得臨床應用。

