人類免疫缺陷病毒陽性患者股骨頭缺血性壞死的臨床特點淺析
李曙光,趙汝崗,張耀,王晶晶,趙昌松,張強
(首都醫科大學附屬北京地壇醫院骨科,北京 100015)
獲得性免疫缺陷綜合征(acquired immunodeficiency syndrome,AIDS)是由人類免疫缺陷病毒(human immunodeficiency virus,HIV)侵入人體后引起的以免疫系統結構破壞和功能缺陷為主的疾病[1]。高效抗病毒(Highly active antiretroviral therapy,HAART)治療大大的改善了艾滋病患者的預后,延長了艾滋病患者的生命,但是其引起的骨骼系統的不良反應成為影響HIV陽性患者生存質量的重要因素。股骨頭無菌性壞死是股骨頭血供受損引起的骨細胞死亡,繼而出現骨小梁微骨折和股骨頭塌陷的病理過程。目前普遍認為HIV陽性患者合并非創傷性股骨頭壞死的發病率較正常人群高,并且其病因復雜,預防和治療難度大。本文旨在通過回顧性分析首都醫科大學附屬北京地壇醫院就診的HIV陽性合并非創傷性股骨頭壞死的臨床資料,探討其臨床特征,旨在為此類患者的預防、診斷和治療提供臨床依據。
1 資料與方法
1.1 一般資料 選取我院2015年10月至2019年10月81例HIV陽性合并非創傷性股骨頭壞死患者作為觀察組,另外采用病例對照成組對比的研究方法(1︰1)選取同時期、同地域來源、性別、年齡(與觀察組對應病例的年齡差距≤2歲)相對應的81例HIV陰性非創傷性股骨頭壞死患者作為對照組。艾滋病診斷均符合《中國艾滋病診療指南(2018版)》[1],股骨頭壞死診斷均符合《成人股骨頭壞死臨床診療指南(2016)》[2]。病例排除標準:創傷性股骨頭壞死;臨床或影像資料不全患者。根據國際骨循環研究會(the assciation research circulation osseuse,ARCO)《非創傷性股骨頭壞死病因學分類標準(2019)》確定兩組患者股骨頭壞死病因學[2-3];對于觀察組中持續應用抗病毒藥物的非酒精相關非激素相關股骨頭壞死患者,病因學定義為抗病毒藥物。
觀察組81例,其中男75例,女6例;年齡23~65歲,平均(45.14±9.82)歲。對照組81例,其中男73例,女8例;年齡24~67歲,平均(43.93±11.44)歲。兩組患者性別、年齡比較差異無統計學意義(t=0.722,P=0.471)。
1.2 研究方法 回顧性分析兩組患者就診時的一般情況(職業、身體質量指數等)、合并疾病(高血壓、糖尿病、心血管疾病、高脂血癥等)、病因學(激素、酒精、抗病毒藥物、其他)、癥狀(疼痛視覺模擬評分等)、體征(Harris 髖關節功能等)、影像學表現(ARCO分期等)以及相關的實驗室檢查結果(血紅蛋白、白蛋白等),觀察組記錄患者的外周血CD4+T細胞水平。
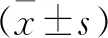
2 結 果
2.1 兩組患者一般情況和合并疾病比較 觀察組和對照組在性別、年齡以及職業方面相比較,差異無統計學意義(P>0.05);但是觀察組平均身體質量指數(body mass index,BMI)為(22.98±2.52)kg/m2,相比于對照組(24.13±1.46)kg/m2,差異具有統計學意義(P<0.001,見表1)。

表1 觀察組和對照組一般情況和合并疾病的比較
2.2 兩組患者病因學比較 觀察組81例患者中,激素性股骨頭壞死65例(80.25%),酒精相關性股骨頭壞死2例(2.50%),抗病毒藥物相關股骨頭壞死11例(13.58%),其他(病因不明)3例(3.70%)。對照組激素性股骨頭壞死46例(56.79%),酒精相關性股骨頭壞死35例(43.21%),無抗病毒藥物相關股骨頭壞死以及病因不明股骨頭壞死病例。兩組在病因學方面比較,差異具有統計學意義(P<0.001,見表2)。

表2 兩組病因學比較
2.3 兩組患者癥狀、體征、影像學和實驗室檢查結果比較 兩組髖關節疼痛視覺模擬評分(visual analogue scale,VAS)差異無統計學意義(P>0.05);兩組Harris髖關節功能評分比較差異無統計學意義(P>0.05)。ARCO分期:觀察組Ⅱ期2例(2.47%),Ⅲ期29例(35.80%),Ⅳ期50例(61.73%);對照組患者Ⅱ期6例(7.41%),Ⅲ期30例(37.04%),Ⅳ期45例(55.56%),兩組比較差異無統計學意義(P>0.05)。白蛋白<40 g/L:觀察組12例(14.81%),對照組9例(11.11%),兩組之間比較差異無統計學意義(P>0.05)。觀察組的血紅蛋白小于正常值下限患者15例(18.52%),明顯多于對照組5例(6.17%),差異有統計學意義(P<0.05,見表3)。

表3 兩組癥狀、體征、影像學和實驗室檢查結果比較
2.4 觀察組患者外周血CD4+T細胞水平 觀察組患者的外周血CD4+T細胞計數普遍偏低,其中CD4+T細胞<200個/μL 32例(39.51%),CD4+T細胞200~499個/μL 22例(27.16%),CD4+T細胞≥500個/μL 27例(33.33%)。
2.5 兩組術后感染情況比較 觀察組81例患者中,接受髖關節置換術共72例,其中CD4+T細胞<200個/μL 30例(41.67%),CD4+T細胞200~499個/μL 18例(25.00%),CD4+T細胞≥500個/μL 24例(33.33%)。72例患者中,術后手術部位感染4例(5.56%),其中CD4+T細胞<200個/μL 3例(10.00%),CD4+T細胞200~499個/μL 1例(5.56%),CD4+T細胞≥500個/μL 0例。與對照組(75例接受手術治療,2例出現手術部位感染)相比,差異無統計學意義(P=0.640)。所有手術患者未發現下肢深靜脈血栓、假體脫位、假體周圍骨折等嚴重并發癥。
3 討 論
隨著艾滋病患者壽命的逐漸延長,這類患者合并的慢性疾病逐漸引起重視。Cummins等[4]通過文獻回顧分析指出:HIV陽性患者股骨頭壞死的發病率為1%。Cabrita等[5]的研究表明:正常人群發生股骨頭壞死概率為0.01%~0.14%,HIV陽性患者發生股骨頭壞死概率1.33%~4.4%,其中出現雙側股骨頭壞死概率高達57%。Morse等[6]綜合339例HIV陽性患者對其股骨頭壞死發生率的研究指出,HIV陽性患者發生股骨頭壞死的概率是正常人群的100倍。但是目前為止,關于股骨頭壞死的病因,尚未形成統一認識。HIV陽性患者發生股骨頭壞死至今并沒有闡述明確的機制。引起股骨頭壞死的傳統因素除外,HIV陽性患者存在其他的危險因素導致其發生股骨頭壞死,如HIV病毒本身毒性,抗逆轉錄病毒治療尤其是蛋白酶抑制劑的使用,都被認為會增加HIV陽性患者發生骨壞死的風險[7]。
本研究中,在81例HIV合并股骨頭壞死的患者中,具有明確的傳統股骨頭壞死病因的67例,其中激素性股骨頭壞死65例(80.25%),酒精相關性股骨頭壞死2例(2.50%);無明確傳統病因,但是長時間行抗病毒治療,因此判定為抗病毒藥物相關股骨頭壞死11例(13.58%);另外有3例患者抗病毒藥物使用時間短(<3個月),既往也不存在傳統股骨頭壞死病因接觸病史,因此判定為病因不明的3例(3.70%)。這與對照組(激素性股骨頭壞死46例,56.79%;酒精相關性股骨頭壞死35例,43.21%;無抗病毒藥物相關股骨頭壞死以及病因不明股骨頭壞死病例)相比形成鮮明的差別。我們的研究提示HIV股骨頭壞死的病因與普通股骨頭壞死患者存在一定的差別,其中酒精相關性股骨頭壞死比例明顯減少。既往有研究指出,與HIV陰性人群相比,國內HIV陽性人群飲酒率和重度飲酒率明顯降低,酒精濫用在國內HIV陽性人群中并不常見,這可能是此人群酒精相關性股骨頭壞死比率較低的可能原因。
既往研究明確指出,抗病毒藥物在HIV陽性人群股骨頭壞死發生中起到很大作用。Ries等[8]研究中指出,83.3%的HIV陽性股骨頭壞死患者有蛋白酶抑制劑應用史;Mary-Krause等[9-10]的研究顯示服用抗逆轉錄病毒藥物的患者發生股骨頭壞死的風險是不接受治療患者的5.1倍。本研究中,明確判定為抗病毒藥物相關股骨頭壞死11例(13.58%),這與既往的研究相對應。但是抗病毒藥物引起股骨頭壞死的機制仍在探索中[11]。
HIV陽性患者發生骨壞死多以股骨頭壞死為主,Whitlock等[12]在HIV陽性患者骨壞死對照研究中發現,15例HIV骨壞死研究對象中有一半的患者在初診股骨頭壞死后出現了其他部位的骨壞死。因此,對于出現股骨頭壞死的HIV陽性患者,應及時預防其他部位發生骨壞死的可能。在我們的研究中,有1例患者在出現雙側股骨頭壞死之后,又出現了右側肱骨頭壞死。之前的報道中也有關于HIV陽性患者其他部位骨壞死[13]。
晚期髖關節受累的股骨頭壞死主要選擇全髖關節置換術。Kigera等[14]在最新的關于HIV陽性患者接受假體植入手術術后感染率的Meta分析中指出,HIV陽性患者接受假體置換手術后的感染風險約是正常人的2倍,其中非洲人群的研究中HIV陽性患者與普通人群接受假體植入手術后感染率比值為2.3,這有可能與當地的醫療條件有關。Lin等[15]在HIV陽性患者術后感染率的研究中得出,HIV陽性患者術后感染率是正常人群的4倍,但是差異無統計學意義。Cabrita在HIV陽性股骨頭壞死患者接受關節置換手術的研究中,12例接受全髖置換手術的患者術后均未出現下肢深靜脈血栓、假體脫位等并發癥,也沒有明顯的術后感染[5]。同樣的,Dimitriou和Lubega等[16-17]在HIV陽性患者進行髖置換術后也沒有發現并發癥和術后感染。Bahebeck等[18]在HIV陽性患者的術后感染率研究中指出,CD4+T細胞計數<500個/μL的A組與CD4+T細胞≥500個/μL的B組,正常人群的C組,術后感染率分別是4.5%、6.6%、6.4%,其感染率比較差異無統計學意義。本研究中共72例HIV陽性患者接受了髖關節置換手術,其中感染共4例(5.56%),與既往相關報道基本一致。在這其中CD4+T細胞<200個/μL 3例,CD4+T細胞200~499個/μL 1例,CD4+T細胞≥500個/μL 0例。盡管統計學未見明顯差異,但是可以看到HIV陽性患者接受髖關節置換時,CD4+T細胞<200個/μL患者術后出現感染并發癥的概率(10.00%)較CD4+T細胞≥500個/μL患者(0)高。
CD4細胞是血液中淋巴細胞的一種,主要功能是輔助CD8細胞消滅人體內被病毒、細菌等微生物感染的異常細胞,保護機體,避免感染擴散。因此,對于股骨頭壞死需行關節置換的患者,由于其CD4+T細胞計數普遍偏低,醫務人員應當充分并且嚴格的評估患者手術風險,并且患者應被告知感染發生的可能性。
本研究存在以下幾點不足:首先,作為單中心小樣本的回顧性研究,存在一定的選擇偏倚;其次,受樣本量和病例選擇影響,我們未能分析HIV感染、抗病毒藥物是否為股骨頭壞死的獨立危險因素,相關問題需要進一步的研究。
總之,HIV陽性患者相比正常人群在非創傷性股骨頭壞死的患病部位和嚴重程度無明顯差異;在HIV陽性患者中,酒精相關性股骨頭壞死患者比例明顯較對照組低;此類患者外周血CD4+T細胞計數普遍偏低,手術治療時需要引起一定的重視,佩戴好面罩,防護鞋套和雙層手套,做好防護,避免職業暴露。

