全膝關節置換術后患者早期離床活動的實施與護理*
林妙君 周云飛
(佛山市第一人民醫院, 廣東 佛山 528000)
加速康復外科(fast track surgery,FTS)是近年來在外科興起的一種新理念[1]。 “術后早期下床活動”在快速康復外科理念中占有非常重要的地位。 全膝關節置換術( total knee arthroplasty,TKA)是治療終末期膝關節炎的有效手段,能夠幫助患者緩解疼痛、恢復關節功能,提高生活質量。 TKA 術后出血是關節置換專科面臨的一大難題[2]。術后早期活動可起到改善焦慮情緒、提高滿意度、改善關節功能的作用[3]。但對于傷口出血的影響值得探討。 2016 年發表的《中國髖、 膝關節置換術加速康復-圍術期管理策略專家共識》[4]中提出,按照規范進行圍手術期血液管理,早期下床活動不會增加手術后的失血量。本研究通過對患者實施術后3~4 h 離床的早期活動, 與常規護理組相比較, 早期離床活動患者全膝關節置換術后的失血并未增加。 現總結報告如下。
1 對象與方法
1.1 研究對象 收集自 2018 年 9 月至 2019 年 3 月在本院關節微創中心行單側膝關節置換的患者80例。 納入標準: ①符合臨床診斷為膝關節重度骨關節炎[5]; ②首次行單側膝關節置換術,術后生命體征穩定,能夠配合治療者;③患者及家屬知情同意。排除標準: ①既往有膝關節感染、 合并嚴重的內科疾病使行走受限等的患者;②有血管栓塞史患者;③有血液系統疾病或接受抗凝藥物治療的患者。 兩組患者一般資料比較差異無統計學意義(P>0.05)。 見表1。 本研究得到醫院倫理委員會批準。
表1 兩組患者一般資料比較()
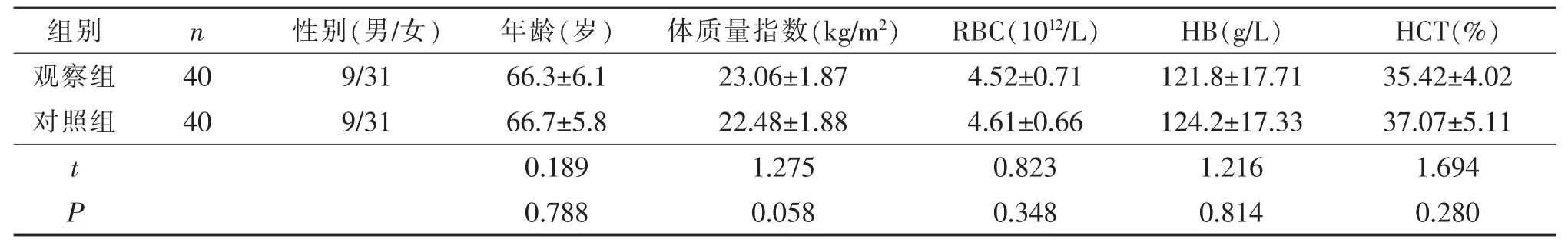
表1 兩組患者一般資料比較()
組別觀察組對照組t P n 40 40性別(男/女) 年齡(歲) 體質量指數(kg/m2) RBC(1012/L) HB(g/L) HCT(%)9/31 66.3±6.1 23.06±1.87 4.52±0.71 121.8±17.71 35.42±4.02 9/31 66.7±5.8 22.48±1.88 4.61±0.66 124.2±17.33 37.07±5.11 0.189 1.275 0.823 1.216 1.694 0.788 0.058 0.348 0.814 0.280
1.2 方法 兩組患者術前均在醫生或護士指導下學會使用助行器輔助行走的正確步態。 在腰硬聯合麻醉下由同一組醫生施行手術, 采用相同的手術入路和假體。 所有患者術中均采用充氣止血帶。 術前15 min 靜脈滴注氨甲環酸氯化鈉注射液100 mL 預防術中出血。 手術結束時經引流管向關節腔內注入氨甲環酸30 mL。 術畢回病房患側膝關節持續使用冷療系統24 h。 術后6 h 常規使用低分子肝素預防深靜脈血栓。
1.2.1 對照組 采取常規圍手術期護理方法。 術后第1 天拔除傷口引流管后行患膝關節X 光檢查, 醫生閱片后決定是否下床活動。
1.2.2 觀察組 患者在手術結束后4 h 由主管醫生與康復護士共同評估病情, 依據評估情況給予不同形式的早期下床活動項目。 評估內容包括: 生命體征、血氧飽和度、傷口外觀與引流量、疼痛評分、四肢肌力、進食情況、活動意愿、合作程度、惡心嘔吐情況等。 下床活動前進行跌倒風險評估并簽署知情同意書。 要求病室環境寬敞明亮,地面干爽無障礙物。 備好高度合適的助行器,固定好引流管,下床前暫時夾閉引流管。 如評估病情結果該患者適合早期下床活動則先抬高床頭45°持續2 min。 測量生命體征與血氧飽和度。 待患者無頭暈惡心等不適后繼續抬高床頭為60°持續2 min,再次測量生命體征與血氧飽和度。 心率、 血壓的變化不超過或低于基礎數值的20%,血氧飽和度>95%的情況下即可去除心電監護裝置,戴上指尖微型血氧飽和度儀進行下床活動。活動形式為:床椅轉移、離床坐位、床邊站立及平地行走。活動過程中重視患者主訴,密切觀察面色及血氧飽和度儀數值變化。 如果患者出現面色蒼白、胸悶、大汗、心率變化±20%,血氧飽和度<95%等立即終止活動,返回病床并立即進行干預處理。 首次下床活動過程中醫護人員不離開患者,行走距離不超過10 m、時間控制在10~20 min。 行走完畢后患者取平臥位或半坐臥位, 協助患者抬高下肢并指導進行踝泵運動,繼續進行心電監護監測,妥善放置好引流管并打開引流夾,觀察引流液與生命體征情況,做好記錄與交接班。首次下床活動由醫護共同評估協助進行,之后的下床活動由康復護士評估后在健康助理與家屬的協助下進行。 根據患者病情、 生理需要與活動意愿,24 h 內下床活動次數約為 2~4 次。 術后 24 h 拔除引流管總結記錄引流量并復查血常規。患者出院后由專科康復護士通過專科門診、電話、微信、病友交流會等形式開展延續性護理服務,了解患者最新康復,及時在科內報告康復效果、識別各種并發癥、與主管醫生交流康復方案并做好健康檔案的完整記錄保存。
1.3 評價指標 記錄患者術后24 h 引流管引出液體量;記錄患者術前與術后24 h 的血紅蛋白值(HB,g/L)、紅細胞計數(RBC,×1012/L)、紅細胞比容(HCT,%)、凝血功能(PT、APTT,s)。
1.4 統計學方法 采用SPSS 13.0 統計軟件對數據進行統計學分析。 計量資料采用均數±標準差表示,兩樣本量之間的比較采用t 檢驗。 P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者術后引流量的比較 兩組患者術后24 h引流量差異無統計學意義(P>0.05)。 見表2。
表2 兩組患者術后引流量比較(mL,)

表2 兩組患者術后引流量比較(mL,)
組別 n 引流量觀察組 40 187.38±41.23對照組 40 196.14±44.21 t 0.395 P 0.079
2.2 兩組患者手術前后血細胞分析比較 兩組患者術中術后均無需輸血。 且血細胞分析兩組比較差異無統計學意義(P>0.05)。 說明早期下床活動并不會造成患者更多的失血, 同時對患者凝血功能也不會有明顯的影響。 見表3。
表3 兩組患者手術前后血細胞分析比較()
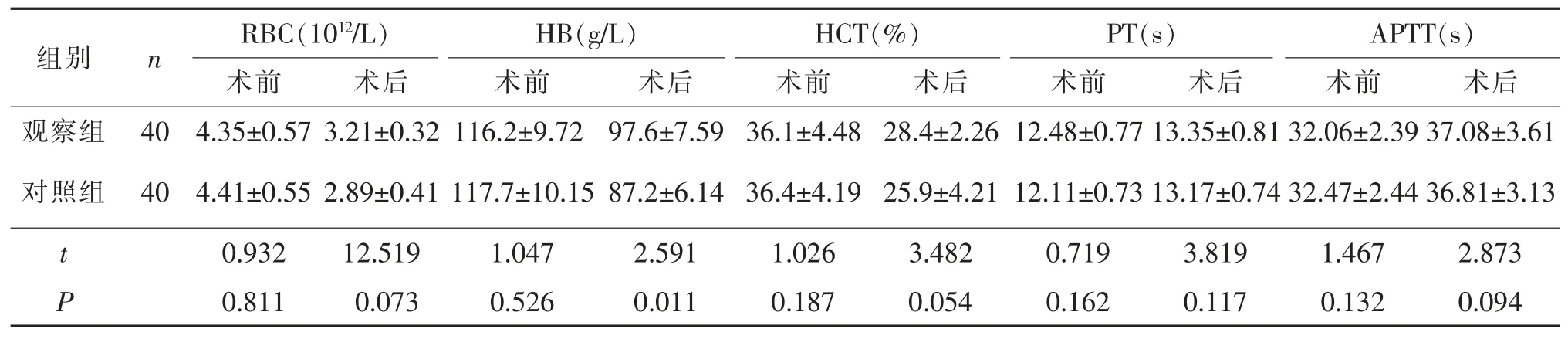
表3 兩組患者手術前后血細胞分析比較()
RBC(1012/L) HB(g/L) HCT(%) PT(s)組別n觀察組對照組40 40 t P APTT(s)術前 術后 術前 術后 術前 術后 術前 術后 術前 術后4.35±0.57 3.21±0.32 116.2±9.72 97.6±7.59 36.1±4.48 28.4±2.26 12.48±0.77 13.35±0.81 32.06±2.39 37.08±3.61 4.41±0.55 2.89±0.41 117.7±10.15 87.2±6.14 36.4±4.19 25.9±4.21 12.11±0.73 13.17±0.74 32.47±2.44 36.81±3.13 0.932 12.519 1.047 2.591 1.026 3.482 0.719 3.819 1.467 2.873 0.811 0.073 0.526 0.011 0.187 0.054 0.162 0.117 0.132 0.094
3 討論
3.1 加速康復外科理念在膝關節置換術圍手術期已廣泛成熟應用 膝關節骨性關節炎的發病率隨著全國人口逐漸老齡化而逐年增高。 作為治療老年人膝關節骨性關節炎的成熟而有效的治療方法, 全膝關節置換術后患者功能康復、 治療滿意程度也越來越受到重視[6]。 隨著該手術的迅速發展和逐步推廣,其圍手術期康復鍛煉,成為保證療效、鞏固手術效果、促進患者功能恢復的重要的環節, 引起人們越來越多的重視。
3.2 快速康復護理縮短患者首次下床時間 目前國外文獻報道,關節置換術后患者的住院時間已從4~12 天減少至1~3 天。 術后早期下床活動時間多在術后第1 天,并且術后并發癥發生率以及再入院率等方面均無顯著提高[7]。 國內臨床實際情況患者多在術后2~7 天下床活動。 有少量文獻報道,在FTS理念下,TKA 患者術后早期下床活動時間多在術后2~3 天。 《中國髖、膝關節置換術加速康復-圍術期管理策略專家共識》 推薦手術當天即可下床活動。在Reilly 等[8]關于TKA 患者快速康復的安全性及有效性研究中,患者術后2 h 就在助行器輔助下下床活動,術后24 h 內出院,并發癥發生率并未增加。術后早期下床活動促進全身血液循環,加快胃腸道功能恢復,減輕血液在下肢瘀滯,預防深靜脈血栓的形成(已經是共識,本研究并未作為觀察指標)。早期下床活動已經被許多學者研究證實在許多疾病的快速康復中安全有效,不僅加速了患者的康復過程,提高了患者的滿意度,更為主要的是節約了寶貴的醫療資源。
3.3 術后早期離床活動不會使引流量與失血量增多 對于術后早期下床活動環節是否增加或減少引流量,目前國內尚缺乏關于這方面的相關報道。 Tai[9]提出術后暫時夾閉負壓引流管,然后再負壓引流,可達到減少術后失血并降低血腫和感染的并發癥。 夾閉切口引流管使滲血積存在傷口內, 增加了切口內的壓力,從而起到壓迫和止血的作用。本研究活動中采用的方法是患者離床過程夾閉引流管, 回床位后即打開引流管。 觀察兩組患者術后24 h 引流出的傷口液體總量,結果提示差異無統計學意義。術前與術后 24 h 的血紅蛋白值(HB)、紅細胞計數(RBC)、紅細胞比容(HCT)差異無統計學意義。 早期離床活動對全膝關節置換術后失血無影響。

