氟喹諾酮類抗生素不良反應藥學研究
程斌
大慶油田總醫院藥劑科,黑龍江大慶 163000
抗生素治療中,氟喹諾酮類抗生素表現出持久的藥效和極強的殺菌效果,能對螺旋體、霉菌等進行抑制,在各抗生素中使用頻率高[1]。氟喹諾酮類抗生素,在其藥代動力學中,展現出極高的生物利用度,經口服、靜脈注射均能得到較好的療效,且耐藥性不會得到增強。隨著氟喹諾酮類抗生素的廣泛使用,較多患者有不良反應,除累及消化、泌尿系統外,呼吸、循環系統也會出現損傷,不僅無法使疾病得到改善,還可能會加重感染情況,使其應用受限[2]。有學者提出,氟喹諾酮類抗生素不良反應多,經抗生素藥物藥學分析后,能對其不良反應情況做出具體觀察,繼而采取針對性的預防措施,在強化抗感染療效的基礎上,使氟喹諾酮類抗生素用藥安全性得到增強[3]。基于此,課題納入在2019年10月—2020年10月簽署同意書的108例氟喹諾酮類抗生素不良反應者,旨在觀察其不良反應具體情況。
1 資料與方法
1.1 一般資料
課題納入108例氟喹諾酮類抗生素不良反應者,其中女50例,男58例,年齡22~64歲,平均(43.91±5.82)歲;用藥時間1~4 d,平均(2.80±1.04)d。納入者均簽署同意書,有氟喹諾酮類抗生素服用史,且出現程度不一的不良反應,此前無高血壓、糖尿病,此前無氟喹諾酮過敏史,此前無心肺損傷。醫院倫理委員會批準該課題。
1.2 方法
納入108例氟喹諾酮類抗生素不良反應者后,翻閱其病歷資料,并行面對面溝通,了解納入者具體服用的氟喹諾酮類抗生素類型、不良反應類型、抗生素給藥途徑等。
1.3 觀察指標
觀察納入者服用的氟喹諾酮類抗生素具體類型,并經同一醫生對不良反應類型進行評估,同時統計記錄抗生素給藥途徑。
1.4 統計方法
采用SPSS 24.0統計學軟件分析數據,計數資料采用頻數或百分比(%)表示。
2 結果
2.1 氟喹諾酮類抗生素用藥類型分析
氟喹諾酮類抗生素不良反應者中,左氧氟沙星不良反應者37.96%,環丙沙星、氟羅沙星不良反應是27.78%、25.93%,洛美沙星、氧氟沙星、加替沙星不良反應是3.70%、2.78%、1.85%。見表1。

表1 氟喹諾酮類抗生素不良反應者用藥類型分析(n=108)
2.2 氟喹諾酮類抗生素用藥不良反應類型分析
氟喹諾酮類抗生素用藥不良反應類型中,神經系統、消化系統不良反應占比高,為36.11%、27.78%,其次是皮膚系統和循環系統,數據為14.81%、10.19%,不良反應類型在泌尿系統和呼吸系統中較少,數據為7.41%、3.70%。見表2。

表2 氟喹諾酮類抗生素用藥不良反應累及的系統分析(n=108)
2.3 氟喹諾酮類抗生素不良反應者給藥途徑
靜脈滴注造成的氟喹諾酮類抗生素不良反應較多,有53.70%,其次是靜脈注射和口服用藥,不良反應數據是34.26%、12.04%。見表3。
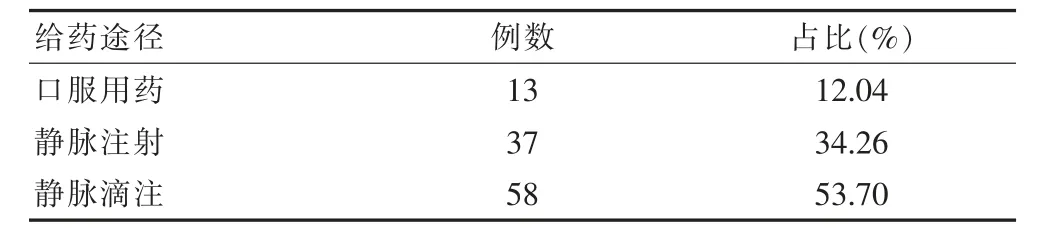
表3 氟喹諾酮類抗生素不良反應者給藥途徑分析(n=108)
3 討論
醫藥技術得到長足進步,抗生素藥物類型多樣,各感染性疾病經抗生素用藥后,病情可得到好轉,在各類型抗生素中,氟喹諾酮類抗生素應用較多,經用藥后,會直接對細菌DNA發揮作用,抑制微生物DNA回旋酶,使細菌基因復制表達受阻,繼而發揮抑菌效果,改善各感染性疾病癥狀[4]。細菌種類不同,選擇性不同,氟喹諾酮類抗生素能和其他藥物共同使用,且能保持良好的生物利用度和穩定度,在臨床感染性疾病中應用較廣。在廣泛性的氟喹諾酮類抗生素使用后,有研究發發現[5],其不良反應較多,可能使感染性疾病加重,帶給患者較大痛苦,對其不良反應具體情況進行研究,能有效控制氟喹諾酮類抗生素使用風險性,對強化療效有重要作用。該課題中,氟喹諾酮類抗生素不良反應者中,左氧氟沙星不良反應占37.96%,環丙沙星、氟羅沙星不良反應占27.78%、25.93%,洛美沙星、氧氟沙星、加替沙星不良反應占3.70%、2.78%、1.85%。徐媛媛等[6]觀察100例氟喹諾酮類抗生素不良反應者,其中左氧氟沙星不良反應者38%,環丙沙星、氟羅沙星不良反應者28%、24%,洛美沙星、加替沙星、氧氟沙星不良反應是4%、2%、4%。結果和該課題一致,深入分析發現,左氧氟沙星應用范圍廣,用藥人口基數大,可能會造成較多不良反應,而環丙沙星、弗加替沙星等應用較少,所呈現的不良反應容易被忽視。
該課題中,氟喹諾酮類抗生素用藥不良反應類型中,神經系統、消化系統不良反應占比高,為36.11%、27.78%,其次是皮膚系統和循環系統,數據為14.81%、10.19%,不良反應類型在泌尿系統和呼吸系統中較少,數據為7.41%、3.70%。對其深入分析發現,人體神經系統受影響因素多,經氟喹諾酮類抗生用藥后,藥物會直接對靶器官發揮作用,除有優異的療效外,可能會導致神經功能的損傷。氟喹諾酮類抗生素有靜脈用藥和口服用藥,前者需經血管被機體吸收,后者經胃腸道被機體吸收,此過程中皮膚系統、消化系統均可能受到較嚴重的損傷[6]。此外,靜脈滴注時,氟喹諾酮類抗生素藥物會直接進入血液,在滲透壓、酸堿失衡等因素下,會使感染性疾病者不良反應增加。而口服用藥時,氟喹諾酮類抗生素會經胃黏膜被機體吸收,此過程中胃黏膜可能會受到損傷,繼而引起不良反應[7]。
氟喹諾酮類抗生素在近年應用范圍得到拓展,若不良反應事件未得到解決,使用藥者遭受較多痛苦,增加醫患矛盾,對此,需全面評估感染患者的身體情況,進行氟喹諾酮類抗生素使用指導,以減少不良反應事件。由于氟喹諾酮類抗生素經使用后,多經腎臟器官進行代謝,若感染者有腎臟損傷或存在腎病綜合征,經氟喹諾酮類抗生素治療后,可能會造成毒性物質的堆積,使腎臟損傷者面臨極大的生命威脅,對此需評估腎臟功能,調整氟喹諾酮類抗生素使用情況,并向其強調遵醫囑用藥的重要性,防止患者隨意增減藥量,繼而保證氟喹諾酮類抗生素使用安全性[8]。有研究提出,氟喹諾酮類抗生素經使用后,不良反應還體現在體質較弱的群體中,比如哺乳妊娠器婦女、腦供血不足者、兒童等,此類群體為保證用藥安全性,需禁止氟喹諾酮類抗生素的使用。同時慢性疾病者本身有一定的身體損傷,且有長期慢性病用藥史,若行氟喹諾酮類抗生素的隨意使用,可能會使原本慢性病加重,因此在氟喹諾酮類抗生素使用中應咨詢主治醫師,確保用藥安全性后方能使用[9]。此外,氟喹諾酮類抗生素生物利用度好的特點,使其能和其他藥物功能共同使用,但這要求醫生明確藥物聯合使用的配伍禁忌,防止藥物相互作用造成的不良反應[10]。
課題經實施后發現,氟喹諾酮類抗生素不良反應多,涉及機體損傷多,若有用藥不合理情況,會使用藥者遭受到較大損傷,因此需進行氟喹諾酮類抗生素用藥措施的調整,對有用藥禁忌證者堅決避免氟喹諾酮類抗生素用藥,在聯合用藥或慢性病者用藥時,需明確氟喹諾酮類抗生素的用藥安全性,并在醫生指導下進行氟喹諾酮類抗生素的用藥規范,遵醫囑用藥,對保持氟喹諾酮類抗生素用藥安全性有重要作用[11-12]。
綜上所述,氟喹諾酮類抗生素用藥后,神經系統、消化系統及其他系統均會受到程度不一的損傷,且經各途徑用藥均有不良反應,需根據醫生指導行氟喹諾酮類抗生素的規范用藥,以保證抗生素用藥安全性。

