咳痰機聯合早期活動干預法對重癥加強護理病房獲得性衰弱患者的療效分析
陳 丹,李 清,呂豐梅,荊 璐
(深圳市鹽田區人民醫院重癥醫學科,廣東 深圳 518081)
重癥加強護理病房獲得性衰弱(intensive care unit acquired weakness,ICU-AW)是重癥患者的一種常見并發癥,其臨床癥狀主要表現為脫機困難、反射減少及肌肉萎縮等。現階段,臨床治療ICU-AW多采取呼吸循環穩定、臟器保護等常規治療,可緩解患者的臨床癥狀,但其在臨床應用中療效欠佳[1]。咳痰機可模擬機體正常生理咳嗽,首先在正常吸氣過程中向氣道提供一次正壓通氣,使患者肺部能夠得到充分擴張,然后在患者呼氣時迅速轉變為一次負壓抽吸,可有效促使患者氣道內分泌物從其肺部深處咳出,進而發揮排痰作用,臨床常用于治療重癥肺部疾病[2]。早期活動干預是臨床治療期間對ICU-AW患者常用的干預措施,其可通過循序漸進、階梯式的早期活動進行輔助治療,有利于促進患者四肢功能恢復,改善患者預后[3]。本研究旨在探討咳痰機聯合早期活動干預法對ICU-AW患者呼吸力學參數、血氣分析指標的影響,現將本研究結果詳細報道如下。
1 資料與方法
1.1 一般資料 將2019年6月至2021年3月深圳市鹽田區人民醫院收治的100例ICU-AW患者,按隨機數字表法分為對照組(50例)和研究組(50例)。對照組患者中男性30例,女性20例;年齡20~76歲,平均(66.31±2.23)歲;肌力評定量表(MRC)[4]評分43~48分,平均(46.31±0.53)分。研究組患者中男性31例,女性19例;年齡21~75歲,平均(66.38±2.26)歲;MRC評分44~48分,平均(46.37±0.48)分。兩組患者一般資料對比,差異無統計學意義(P> 0.05),組間可進行對比分析。納入標準:符合《實用臨床重癥診治指南》[5]中關于ICU-AW的診斷標準者;經實驗室檢查確診者;伴有脫機困難、反射減少、肌萎縮等癥狀者;存在自主呼吸者等。排除標準:合并明確的神經肌肉疾病者;嚴重肝、腎功能異常者;患有嚴重氣胸、肺大皰及氣壓傷者等。本研究經深圳市鹽田區人民醫院醫學倫理委員會審核批準,且患者及家屬對本研究均知情并簽署知情同意書。
1.2 方法
1.2.1 治療方法 根據實際病情,予以對照組患者維持呼吸循環穩定、臟器保護、抗感染治療等常規治療,使用高頻胸壁振蕩排痰儀(上海涵飛醫療器械有限公司,型號:V17)進行排痰,按需吸痰,3次/d。研究組患者在對照組的基礎上予以咳痰機(淄博芙萊特醫療設備有限公司,型號:PTJ-300 A)進行輔助排痰,根據患者病情進行參數設置,并且嚴格按照說明書操作,吸氣(2~3次)-呼氣(2~3次)-停頓(2~4次)為1個咳嗽周期,5個咳嗽周期為1個循環,4~6個循環/次,3次/d,治療完成后,使用呼吸機繼續機械通氣。兩組患者均連續治療5 d。
1.2.2 護理干預 以循序漸進、階梯式為原則予以兩組患者早期活動干預法。活動開始時間:麻醉清醒后,對躁動與鎮靜評估量表(PASS)[6]評分為0分的患者進行主動運動:①協助患者完成屈伸、環繞兩組動作(踝泵運動),5 min/次。②患者完成搭橋運動,并重復10次。③患者完成四肢關節運動(內收、外展、旋轉運動),每個關節運動1 min,必要時可協助患者完成。對于PASS評分不為0分的患者可行被動運動:責任護士按摩患者的肌肉、活動四肢關節(內收、外展、旋轉運動,每個關節運動1 min)、擠捏腓腸肌等,并協助患者踝關節進行背伸、跖屈運動,每個方向30次,3次/d。于患者脫機1 d后,且處于循環穩定的情況下,責任護士可協助患者進行床旁運動:①協助床邊坐立鍛煉,10 min/次,1次/d;進行床-椅轉移和坐立訓練,30 min/次,2次/d。②患者離床主動運動,嘗試站立、原地踏步練習,5~10 min/次,1次/d。③患者短距離協調運動,責任護士需全程陪同患者進行輔助器械下行走、無輔助獨立行走等過程,20~30 min/次,1次/d。兩組患者均于治療期間進行護理干預。
1.3 觀察指標 ①治療前、治療1~5 d后排痰量。統計兩組患者排痰量情況,采用量杯對患者的排痰量進行測量記錄。②治療5 d后排痰效果、痰涂片結果。于治療后統計兩組患者排痰效果、痰涂片陽性占比情況,其中排痰效果參照《臨床疾病診斷與療效判斷標準》[7],顯效:呼吸音正常,且肺部無啰音;有效:呼吸音基本正常,且肺部無濕性啰音,痰液易咳出;無效:呼吸音弱,且肺部有濕性啰音。排痰總有效率=顯效率+有效率。對痰涂片進行細菌培養,通過鏡檢檢出痰涂片有抗酸桿菌為陽性,未檢測出抗酸桿菌為陰性,統計痰涂片陽性占比。③機械通氣時間、重癥加強護理病房(ICU)住院時間、MRC評分。統計兩組患者機械通氣時間、ICU住院時間、治療5 d后的MRC評分,其中MRC評分總分60分,得分越低,表明患者的病情越嚴重。④治療前與治療2 d后呼吸力學參數指標。統計呼吸機記錄的呼吸與參數值情況,包括壓力支持/壓力控制(PS/PC)、氣道阻力、肺順應性、咳嗽峰流速(PCF)指標。⑤治療前與治療5 d后血氣分析指標。采集兩組患者動脈血5 mL,采用血氣分析儀檢測兩組患者動脈血二氧化碳分壓(PaCO2)、動脈血氧分壓(PaO2)、動脈血氧飽和度(SaO2)水平。
1.4 統計學方法 使用SPSS 23.0統計軟件分析數據,計量資料以(±s)表示,行t檢驗,多時間點計量資料比較采用重復測量方差分析;計數資料以[例(%)]表示,行χ2檢驗。以P< 0.05為差異有統計學意義。
2 結果
2.1 排痰量 與治療前比,治療1~5 d后兩組患者排痰量呈先升高后降低的趨勢,其中研究組患者治療1、2、3 d后排痰量顯著高于對照組,治療4、5 d后排痰量顯著低于對照組,差異均有統計學意義(均P< 0.05),見表1。
表1 兩組患者排痰量比較(±s, mL)
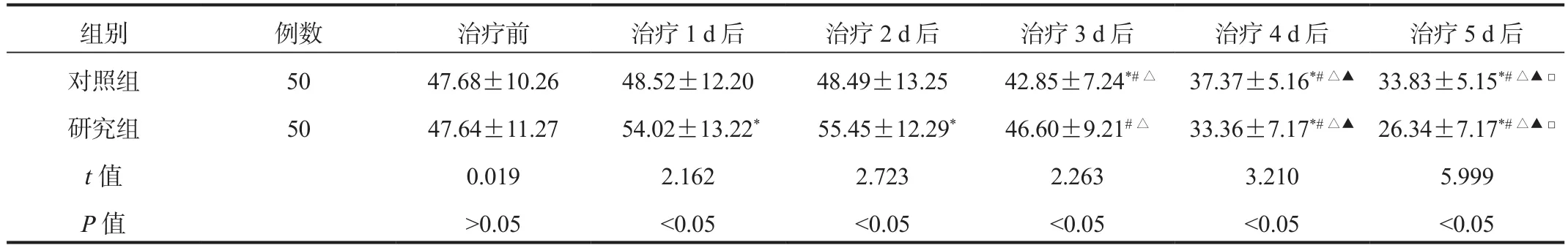
表1 兩組患者排痰量比較(±s, mL)
注:與治療前比,*P < 0.05;與治療1 d后比,#P<0.05;與治療2 d后比,△P < 0.05;與治療3 d后比,▲P < 0.05;與治療4 d后比,□P < 0.05。
組別 例數 治療前 治療1 d后 治療2 d后 治療3 d后 治療4 d后 治療5 d后對照組 50 47.68±10.26 48.52±12.20 48.49±13.25 42.85±7.24*#△ 37.37±5.16*#△▲ 33.83±5.15*#△▲□研究組 50 47.64±11.27 54.02±13.22* 55.45±12.29* 46.60±9.21#△ 33.36±7.17*#△▲ 26.34±7.17*#△▲□t值 0.019 2.162 2.723 2.263 3.210 5.999 P值 >0.05 <0.05 <0.05 <0.05 <0.05 <0.05
2.2 排痰效果與痰涂片陽性占比 治療后研究組患者排痰總有效率為96.00%,顯著高于對照組的84.00%,痰涂片陽性占比為40.00%,顯著低于對照組的64.00%,差異均有統計學意義(均P< 0.05),見表2。
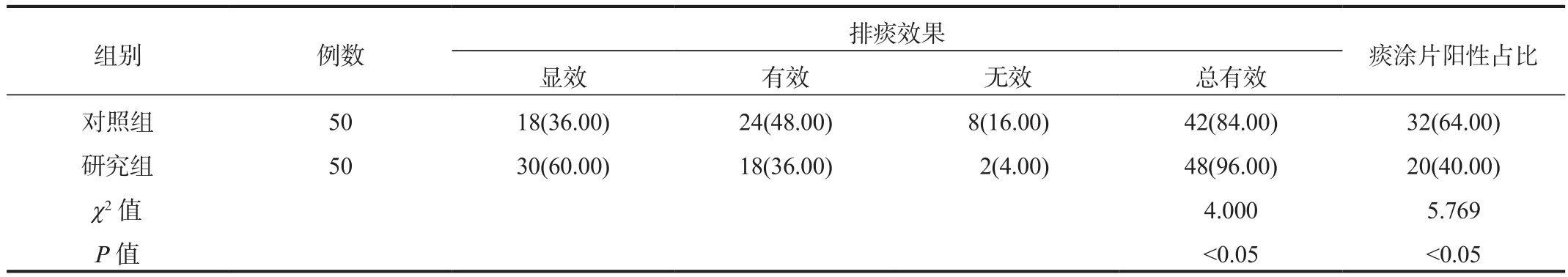
表2 兩組患者排痰效果與痰涂片結果比較[例(%)]
2.3 機械通氣時間、ICU住院時間、MRC評分 研究組患者機械通氣時間、ICU住院時間顯著短于對照組,差異均有統計學意義(均P< 0.05),而兩組患者治療5 d后MRC評分比較,差異無統計學意義(P> 0.05),見表3。
表3 兩組患者機械通氣時間、ICU住院時間、MRC評分比較(±s)
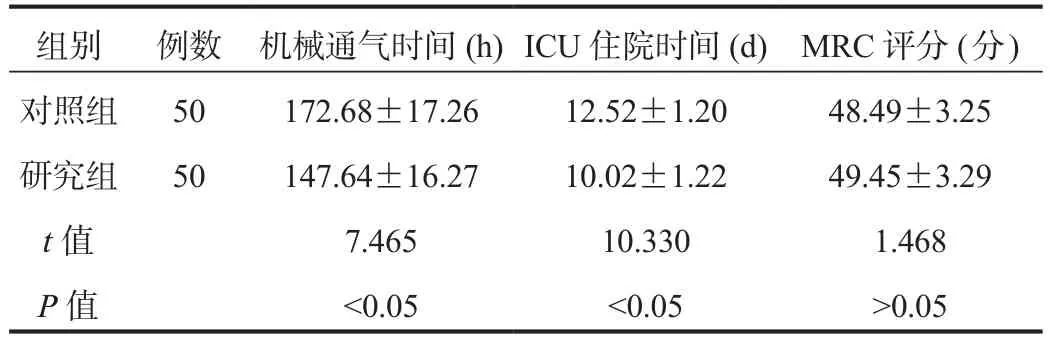
表3 兩組患者機械通氣時間、ICU住院時間、MRC評分比較(±s)
注:MRC:肌力評定量表。
組別 例數 機械通氣時間(h)ICU住院時間(d)MRC評分(分 )對照組 50 172.68±17.26 12.52±1.20 48.49±3.25研究組 50 147.64±16.27 10.02±1.22 49.45±3.29 t值 7.465 10.330 1.468 P值 <0.05 <0.05 >0.05
2.4 呼吸力學參數 與治療前比,治療2 d后兩組患者肺順應性、PCF水平均顯著升高,且研究組顯著高于對照組,而氣道阻力、PS/PC水平均顯著降低,且研究組顯著低于對照組,差異均有統計學意義(均P< 0.05),見表4。
表4 兩組患者呼吸力學參數指標比較(±s)
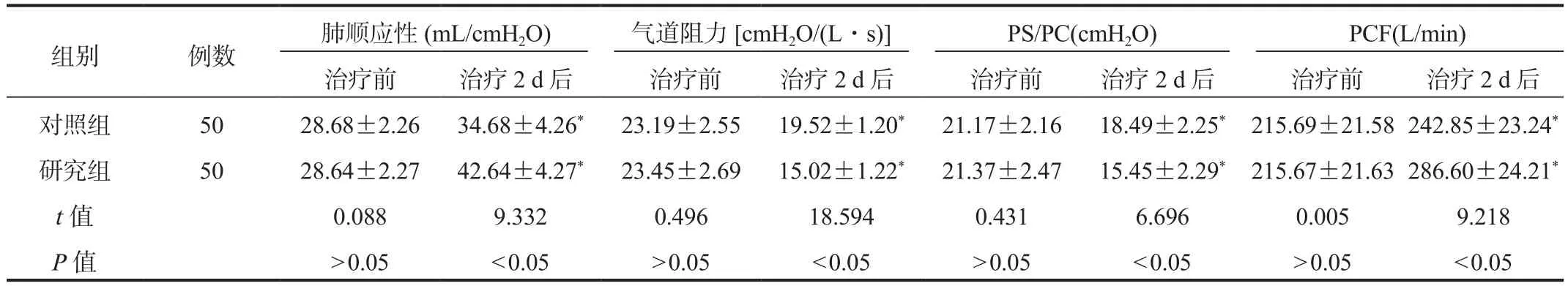
表4 兩組患者呼吸力學參數指標比較(±s)
注:與治療前比,*P<0.05。PS/PC:壓力支持/壓力控制;PCF:咳嗽峰流速。1 cmH2O=0.098 kPa。
組別 例數 肺順應性(mL/cmH2O) 氣道阻力[cmH2O/(L·s)] PS/PC(cmH2O) PCF(L/min)治療前 治療2 d后 治療前 治療2 d后 治療前 治療2 d后 治療前 治療2 d后對照組 50 28.68±2.26 34.68±4.26* 23.19±2.55 19.52±1.20* 21.17±2.16 18.49±2.25* 215.69±21.58 242.85±23.24*研究組 50 28.64±2.27 42.64±4.27* 23.45±2.69 15.02±1.22* 21.37±2.47 15.45±2.29* 215.67±21.63 286.60±24.21*t值 0.088 9.332 0.496 18.594 0.431 6.696 0.005 9.218 P值 > 0.05 < 0.05 > 0.05 < 0.05 > 0.05 < 0.05 > 0.05 < 0.05
2.5 血氣分析指標 與治療前比,兩組患者治療5 d后PaO2、SaO2水平均顯著升高,且研究組顯著高于對照組,PaCO2水平顯著降低,且研究組顯著低于對照組,差異均有統計學意義(均P< 0.05),見表5。
表5 兩組患者血氣分析指標比較(±s)
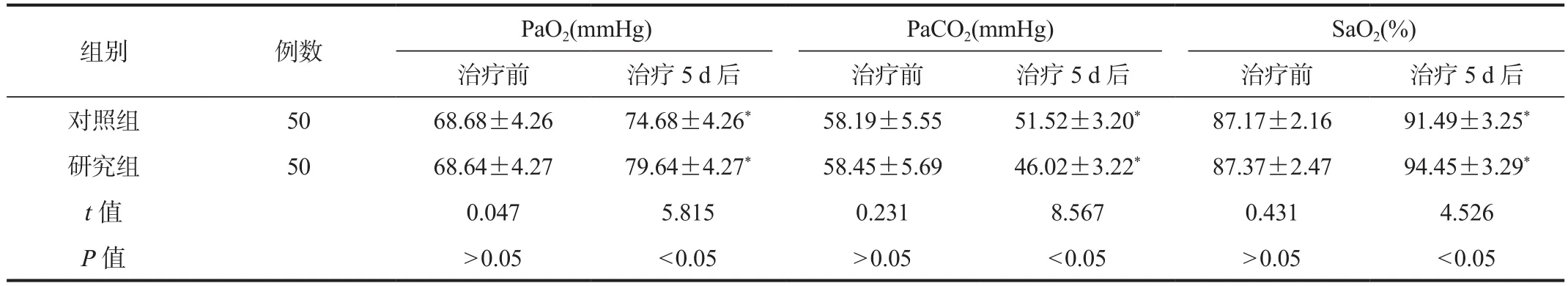
表5 兩組患者血氣分析指標比較(±s)
注:與治療前比,*P < 0.05。PaO2:動脈血氧分壓;PaCO2:動脈血二氧化碳分壓;SaO2:動脈血氧飽和度。1 mmHg = 0.133 kPa。
組別 例數 PaO2(mmHg) PaCO2(mmHg) SaO2(%)治療前 治療5 d后 治療前 治療5 d后 治療前 治療5 d后對照組 50 68.68±4.26 74.68±4.26* 58.19±5.55 51.52±3.20* 87.17±2.16 91.49±3.25*研究組 50 68.64±4.27 79.64±4.27* 58.45±5.69 46.02±3.22* 87.37±2.47 94.45±3.29*t值 0.047 5.815 0.231 8.567 0.431 4.526 P值 > 0.05 < 0.05 > 0.05 < 0.05 > 0.05 < 0.05
3 討論
ICU-AW主要是由制動、應激等因素導致機體的肌肉蛋白水平降低,出現骨骼肌萎縮、肌肉結構及功能發生改變的一種病癥。常規治療是通過維持呼吸循環穩定、基礎排痰等措施緩解患者的臨床癥狀,但其在應用中部分患者會出現呼吸機相關性肺炎等并發癥,影響治療效果。
咳痰機可模仿在咳嗽時機體呼吸系統的運動過程,經呼吸道灌輸正氣壓,擴張肺部,進而促進呼吸道內的分泌物、栓塊等松動,隨后予以負壓抽吸,推動分泌物移動至大氣道,有利于清理呼吸道分泌物,促進患者恢復,通過咳痰機治療后可使患者肺內分泌物有效減少,有利于患者肺泡通氣,改善其肺部通氣狀態[8]。早期活動干預法主要是通過對患者實施主動或被動運動的方式提高患者院內治療效果,改善日常生活活動能力,有利于改善患者預后[9]。本研究結果顯示,研究組患者治療1、2、3 d后排痰量、排痰總有效率,治療2 d后肺順應性、PCF水平均顯著高于對照組,治療4、5 d后排痰量、治療后痰涂片陽性占比、治療2 d后氣道阻力、PS/PC水平顯著低于對照組,機械通氣時間、ICU住院時間均顯著短于對照組,而兩組患者MRC評分比較,差異無統計學意義,表明咳痰機聯合早期活動干預法治療ICU-AW可有效緩解患者的臨床癥狀,提高排痰效率,優化呼吸力學參數,降低細菌感染的發生率。分析其原因可能在于,患者在使用咳痰機治療后,通過咳痰機的作用機制,可減輕其肺部深處較為黏稠的痰液的黏附力,有利于加速患者痰液排出,使患者肺部通氣得到改善,因此治療短期內患者排痰量較多,而在治療4 d后,患者通過咳痰機將肺部深處痰液排除干凈,則排痰量出現下降趨勢;MRC評分是評價患者肌力的常用量表,通過咳痰機治療可擴張患者的肺部容量,使肺部被動運動,但對患者的呼吸肌功能改善影響較小[10]。
由于ICU-AW患者肺部分泌物無力咳出,使痰液黏附于肺泡,加重患者缺氧狀態。PaO2、SaO2、PaCO2是反映機體血氣分析的敏感指標,其中PaO2、SaO2升高及PaCO2降低,提示ICU-AW患者的血氣分析逐漸改善,病情好轉。咳痰機是通過改善呼吸力學參數,促進排痰,進而解除氣道梗阻,降低氣道阻力,促進呼吸通氣功能恢復,從而提高氧分壓,減輕二氧化碳潴留,優化血氣分析指標[11]。早期活動干預通過由淺入深、循序漸進的方式對患者進行簡單的肢體運動,可有效提高其肌力,減少ICU-AW的發生,促進病情恢復[12]。本研究結果顯示,研究組患者治療5 d后PaO2、SaO2水平顯著高于對照組,PaCO2水平顯著低于對照組,表明咳痰機聯合早期活動干預法治療ICU-AW可有效改善患者血氣分析指標。
綜上,咳痰機聯合早期活動干預法治療ICU-AW可有效緩解患者臨床癥狀,提高排痰效率,優化呼吸力學參數,改善血氣分析指標,抑制細菌感染,值得臨床進一步推廣應用。

