腹腔鏡膽囊切除術對膽結石的臨床療效研究
胡海洲,段萬里,詹旭恩
(五華明鑫醫院外科,廣東梅州 514499)
由于不健康的生活習慣和飲食習慣使膽汁分泌紊亂、成分改變,導致膽汁內有結晶出現,結晶鈣化后逐漸變成結石[1]。膽結石多發于女性成年人、不吃早餐類人群,有研究指出,女性患者的發病率占0.9%~10.1%[2]。大多數結石患者在早期無明顯癥狀,病情逐漸加重時,會出現膽絞痛、惡心、嘔吐等癥狀。手術方式分開腹膽囊切除術和腹腔鏡膽囊切除術。腹腔鏡技術是腹部外科應用最多的一種微創手術,與傳統開腹手術比較,手術時間短、創傷小、疾病恢復快、并發癥少等優點,但手術術野小,對醫生技術要求高[3]。基于此,現對80例膽結石患者進行傳統開腹手術和腹腔鏡膽囊切除術臨床療效研究,對其炎癥因子、免疫功能指標及腸黏膜損傷程度進行比較,旨在為臨床選取優勢方案提供參考。
1 資料與方法
1.1 一般資料 選取2019 年12 月至2021 年2 月五華明鑫醫院收治的膽結石患者80 例為研究對象,按照隨機數字表法分為研究組40 例和對照組40 例,研究組男性21 例,女性19 例;平均年齡(41.3±12.10)歲。對照組男性24例,女性16例;平均年齡(42.3±12.50)歲。兩組一般資料比較,差異無統計學意義(P>0.05)。納入標準:①所有患者均符合《膽石癥中西醫結合診療共識意見》[4]中膽結石的診斷標準;②均具備手術指征;③臨床資料完整。排除標準:①合并心肝腎嚴重疾病者;②有腹部手術史;③有凝血障礙者;④妊娠期、哺乳期婦女;⑤合并惡性腫瘤以及其他肝膽疾病者。本研究經五華明鑫醫院倫理委員會批準,經患者及家屬同意并簽署知情同意書。
1.2 方法 ①對照組:行傳統的開腹膽囊切除術治療。具體的操作內容如下:全身麻醉,插管,在右肋緣下取5 cm 斜切口,逐層切開腹壁,觀察腹腔內膽囊及其與周圍組織粘連情況,并將膽囊壁切開以便減壓。采用鈦夾夾閉、切斷膽囊動脈,再切除膽囊,經切口取出膽囊。最后縫合、消毒。②研究組:行腹腔鏡膽囊切除術治療。具體操作如下:全身麻醉,氣管插管。主操作孔在劍突下10 mm 作10 mm 橫向切口,插入電凝鉤。副操作孔在鎖骨中線和肋緣下10 mm處作5 mm切口。建立氣腹,在腹腔鏡下觀察膽囊及其與周圍組織粘連情況,分辨膽囊管、膽總管、肝總管,沿膽囊壺腹以電凝鉤切開漿膜,沿膽總管方向作鈍性分離,夾閉并切斷膽囊管,在膽囊三角區鈍性分離膽囊動脈,夾鉗、切斷,切除膽囊。將腹腔沖洗完后,關腹,縫合切口。
1.3 觀察指標 ①記錄兩組患者圍術期指標,包括手術時間、術中出血量、下床活動時間、排氣時間、排便時間、進食時間以及腸鳴音恢復時間。②于手術前后分別采集兩組患者空腹靜脈血標本進行檢測,將血標本進行離心,離心速度3 000 r/min,離心5 min,取血清,采用全自動生化免疫分析儀(美國強生公司,型號:VIT-ROS4600)以散色比濁法檢測血清C-反應蛋白(CRP)、免疫球蛋白A(IgA)、免疫球蛋白G(IgG),以酶聯吸附法檢測白細胞介素-6(IL-6)、腫瘤壞死因子-α(TNF-α)。③采用流式細胞儀(美國貝克曼庫爾特有限公司,型號:Epics XL)及其配套原裝試劑盒檢測T 淋巴細胞CD3+、CD4+水平,血液采集方法同②。④Chiu's 分級[5],評估腸黏膜損傷程度,共5個級別,級別越高腸黏膜損傷越大。消化病生存質量指數(GLQI)[6]量表評估生活質量,總分144分,評分越高生活質量越好。⑤記錄患者不良反應情況,包括切口感染、腹部不適、膽管損傷等。
1.4 統計學分析 采用SPSS 21.0統計學軟件進行數據處理,計量資料符合正態分布,以(±s)表示,組間比較采用t檢驗;計數資料以[例(%)]表示,組間比較采用χ2檢驗,等級資料采用秩和檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者圍術期比較
研究組患者的圍術期指標均優于對照組,差異均有統計學意義(均P<0.05),見表1。
表1 兩組患者圍術期指標比較(±s)
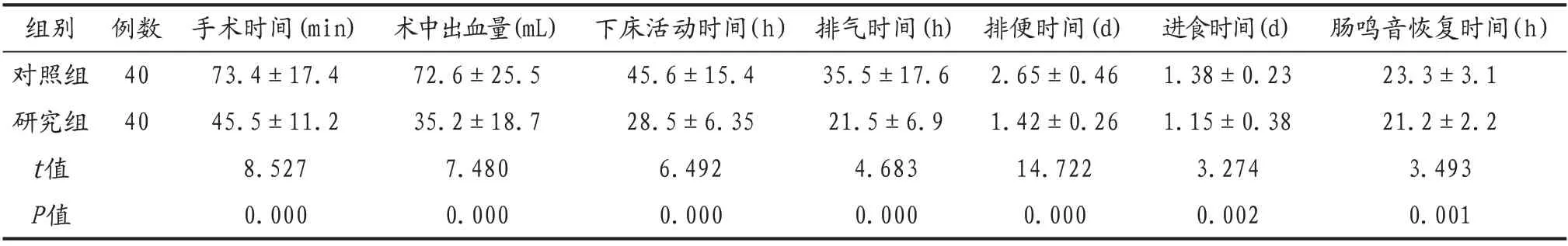
表1 兩組患者圍術期指標比較(±s)
組別對照組研究組t值P值例數40 40手術時間(min)73.4±17.4 45.5±11.2 8.527 0.000術中出血量(mL)72.6±25.5 35.2±18.7 7.480 0.000下床活動時間(h)45.6±15.4 28.5±6.35 6.492 0.000排氣時間(h)35.5±17.6 21.5±6.9 4.683 0.000排便時間(d)2.65±0.46 1.42±0.26 14.722 0.000進食時間(d)1.38±0.23 1.15±0.38 3.274 0.002腸鳴音恢復時間(h)23.3±3.1 21.2±2.2 3.493 0.001
2.2 兩組患者炎癥因子和免疫功能比較
術前兩組患者炎癥因子和免疫功能指標比較,差異均無統計學意義(P>0.05);與術前相比,術后24 h 兩組患者的炎癥因子和免疫功能指標均顯著降低,差異有統計學意義(P<0.05),研究組患者的炎癥因子水平低于對照組,免疫功能指標高于對照組,差異均有統計學意義(均P<0.05),見表2。
表2 兩組患者炎癥因子和免疫功能指標比較(±s)
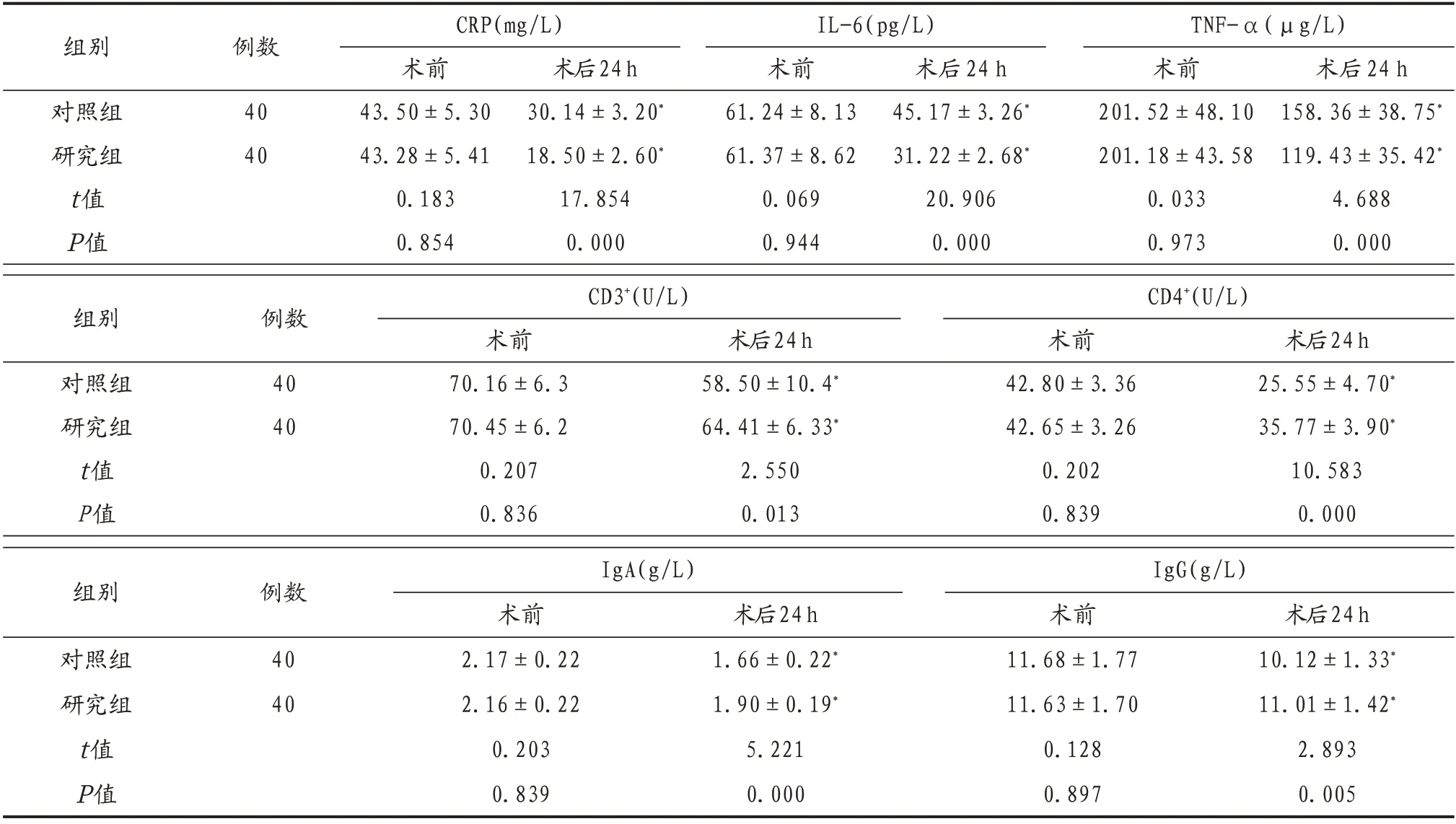
表2 兩組患者炎癥因子和免疫功能指標比較(±s)
注:組內與治療前比較,*P<0.05。CRP:血清C-反應蛋白;IL-6:白細胞介素-6;TNF-α:腫瘤壞死因子-α;CD3/CD4:T淋巴細胞;IgA:免疫球蛋白A;IgG:免疫球蛋白G。
組別對照組研究組t值P值例數40 40 CRP(mg/L)術前43.50±5.30 43.28±5.41 0.183 0.854術后24h 30.14±3.20*18.50±2.60*17.854 0.000 IL-6(pg/L)術前61.24±8.13 61.37±8.62 0.069 0.944術后24 h 45.17±3.26*31.22±2.68*20.906 0.000 TNF-α(μg/L)術前201.52±48.10 201.18±43.58 0.033 0.973術后24 h 158.36±38.75*119.43±35.42*4.688 0.000組別對照組研究組t值P值例數40 40 CD3+(U/L)術前70.16±6.3 70.45±6.2 0.207 0.836術后24h 58.50±10.4*64.41±6.33*2.550 0.013 CD4+(U/L)術前42.80±3.36 42.65±3.26 0.202 0.839術后24h 25.55±4.70*35.77±3.90*10.583 0.000組別例數IgA(g/L)IgG(g/L)對照組研究組t值P值40 40術前2.17±0.22 2.16±0.22 0.203 0.839術后24h 1.66±0.22*1.90±0.19*5.221 0.000術前11.68±1.77 11.63±1.70 0.128 0.897術后24h 10.12±1.33*11.01±1.42*2.893 0.005
2.3 兩組患者Chiu's分級比較
研究組黏膜損傷程度(Ⅰ級19 例、Ⅱ級14 例、Ⅲ級5 例、Ⅳ~Ⅴ級2 例)輕于對照組(Ⅰ級8 例、Ⅱ級10 例、Ⅲ級17 例、Ⅳ~Ⅴ級5 例),兩組患者Chiu's 分級分布情況比較,差異有統計學意義(P<0.05),見表3。
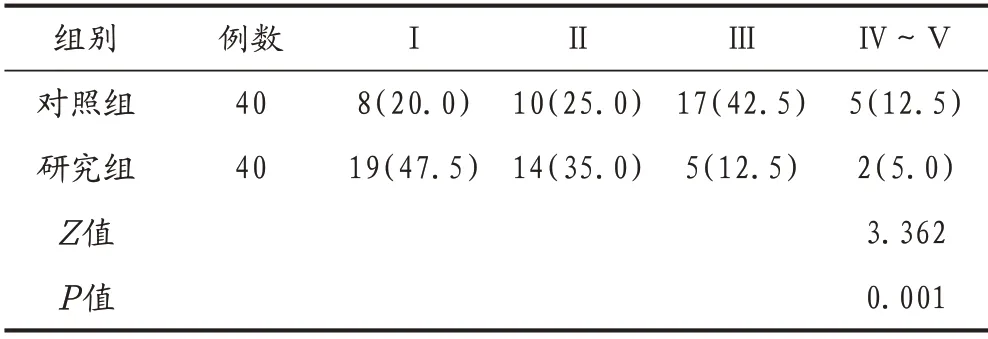
表3 兩組患者Chiu's分級比較[例(%)]
2.4 兩組患者GLQI量表評分比較
兩組患者術前GLQI 量表評分比較,差異無統計學意義(P>0.05);術后研究組GLQI 量表評分高于對照組,差異有統計學意義(P<0.05),見表4。
表4 兩組患者GLQI量表評分比較(±s)
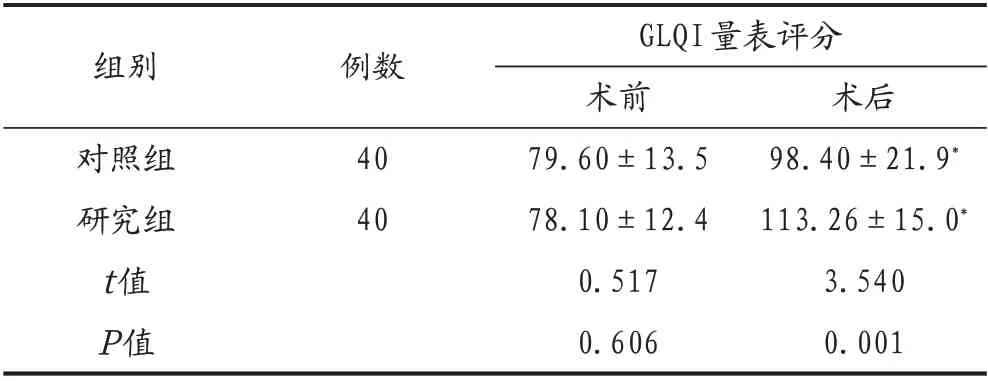
表4 兩組患者GLQI量表評分比較(±s)
注:與治療前比較,*P<0.05。
組別例數對照組研究組t值P值40 40 GLQI量表評分術前79.60±13.5 78.10±12.4 0.517 0.606術后98.40±21.9*113.26±15.0*3.540 0.001
2.5 兩組患者不良反應情況
研究組患者中腹部不適1例;對照組患者中切口感染2 例,腹部不適3 例,膽簍2 例,膽管損傷1例。研究組不良情況總發生率為2.5%,低于對照組的20.0%,兩組比較,差異有統計學意義(P=0.034)。
3 討論
膽結石患者在治療方面可以采取膽囊切除和腹腔鏡切除。膽囊切除的手術視野大,創傷口也較大,患者耐受力和配合度較低,且容易增加感染風險,腹腔鏡膽囊切除術屬于一種微創技術,相對于其他治療方式更有優勢[7]。目前臨床多數采取手術的方法治療膽結石,由于兩種手術方式各有不同,因此臨床上選擇一種安全性高、術后并發癥少且經濟的手術方案尤為重要。
本研究結果顯示,研究組患者圍術期指標優于對照組,提示相較于傳統開腹切除術,腹腔鏡切除術可以有效提高臨床有效率。腹腔鏡切除術是一種微創手術,切口較小,因此出血量會大大減少,小傷口有利于患者術后恢復。腹腔鏡具有放大效果,可輔助觀察膽囊內情況,使手術視野變得清晰,減少誤傷率,提高治療效果,與傳統開腹切除術相比更具有優勢[8]。本研究中,研究組患者術后24 h的炎癥因子以及免疫功能水平均優于對照組,表明腹腔鏡切除術可以更有效地改善炎癥因子水平,減少手術對患者免疫功能的抑制和損害。分析其原因可能是腹腔鏡切除術切口較少,清晰的視野下可更好地分離膽囊及其周圍組織,減少不必要的機體損傷,減輕機體的炎癥反應。機體免疫功能作為維持機體平衡和預防疾病的重要功能,在外傷或手術后可表現出不同程度的免疫功能抑制或損害[9]。機體黏膜防御系統主要成分是IgA、IgG等免疫球蛋白相關指標,主要用于調控機體體液免疫;而T 淋巴細胞亞群CD3+、CD4+等主要介導細胞免疫,起到抵抗病毒和調節免疫系統功能的作用[10]。當機體發生免疫失衡時,體內免疫指標水平均下調,易引發疾病。腹腔鏡切除術對機體的傷害小于傳統開腹手術,故此,研究組患者機體免疫功能損害小。研究組的腸黏膜損傷程度小于對照組,分析原因可能是,腹腔鏡的操作孔為0.5~1 cm,極小的操作孔可以減輕患者疼痛,且腹腔鏡下視野清晰,操作更精細化,不易損傷腹壁等周圍組織。二氧化碳氣腹的建立減少了機體炎癥和免疫應答,減少了氧自由基的產生,進而減少了細胞膜和膜功能蛋白結構的破壞,避免了腸道上皮細胞功能受損[10]。本研究中,研究組GLQI 量表評分均優于對照組,提示腹腔鏡切除術可以提高患者生活質量。腹腔鏡切除術的操作簡單,切口小,對患者機體刺激小,同時,小的切口對患者的疼痛相對應地減輕,有利于患者術后快速康復,改善生活質量[11]。研究組患者不良反應發生率更低,傳統開腹術的手術時間長,切口多,對機體的損傷較大,容易引起切口感染等,腹腔鏡切除術可避免諸多不良反應的發生。本研究存在不足之處,因納入的樣本量小,仍需要更大樣本的前瞻性研究進一步論證。
綜上所述,腹腔鏡膽囊切除術治療膽結石能有效改善患者的圍術期指標,有利于患者術后康復,降低炎癥反應及提高免疫功能,減輕對腸黏膜的損傷程度,提高患者生活質量,不良反應少,臨床價值顯著。

