經陰式單孔腹腔鏡與經腹多孔腹腔鏡下子宮肌瘤剝除術對比研究
李秋香,白云
(1. 河源長安醫院婦產科;2. 河源長安醫院院感染科,廣東河源 517000)
子宮肌瘤是女性生殖器官中最常見的一種良性腫瘤,其主要由子宮平滑肌細胞增生而成,又被稱為纖維肌瘤、子宮纖維瘤[1]。臨床常見癥狀有子宮出血,即月經量增多,周期延長或縮短、腹部包塊及壓迫感、白帶增多等癥狀。但多數患者患病時無癥狀或癥狀不明顯,經盆腔檢查或超聲檢查得以發現,若無法得到及時治療將引起月經失調、經期疼痛等癥狀,嚴重可導致不孕,對女性的身心健康造成嚴重影響[2]。腹腔鏡具有創傷小、痛苦小、術后恢復快等優點,成為臨床治療子宮肌瘤的常用手段[3]。然而患者在接受手術治療后不可避免會造成創傷,因此,行子宮剝除術后對卵巢功能是否有影響,何種手術方式對子宮肌瘤患者卵巢功能損傷更小是臨床研究的重點。本研究旨在對患者行經陰式單孔腹腔鏡與經腹多孔腹腔鏡下子宮肌瘤剝除術,探討經陰式單孔腹腔鏡治療子宮肌瘤的安全性,現報道如下。
1 資料與方法
1.1 一般資料 選取2020年1月至2021年1月收治于河源長安醫院的60 例子宮肌瘤患者作為研究對象,隨機分為觀察組(30例)和對照組(30例)。兩組患者基本資料比較,差異均無統計學意義(均P>0.05),具有可比性,見表1。納入標準:①符合《中醫婦科常見病診療指南》[4]中子宮肌瘤的診斷標準并確診;②需手術治療且術前12 個月未服用甾體激素類藥物。排除標準:①合并子宮內膜、宮頸等婦科疾病者;②具有凝血功能障礙;③合并有子宮頸惡性腫瘤者。本研究經河源長安醫院醫學倫理委員會審批通過。所有患者及其家屬均知情并簽署知情同意書。
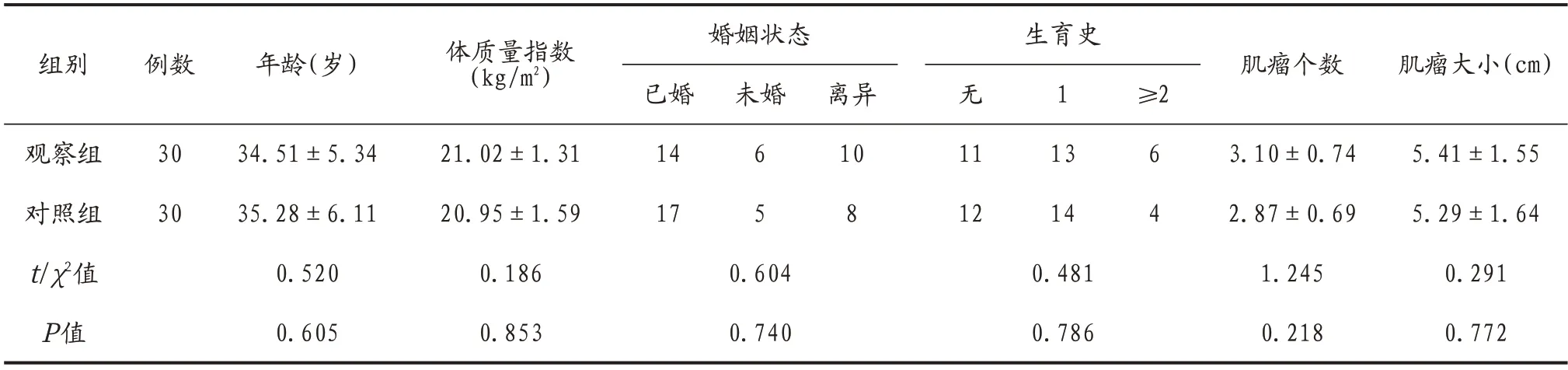
表1 兩組患者一般資料比較
1.2 方法 對照組行經腹多孔腹腔鏡下子宮肌瘤剝除術,患者取平臥位,全身氣管進行插管麻醉,取臍正上方1 cm 處作觀察孔,建立氣腹,并維持氣腹壓在10~14 mmHg,分別于左下腹2 cm處作輔助操作孔,主操作孔于輔助操作孔上6 cm 處與觀察孔連線,經觀察孔置入腹腔鏡,主操作孔和輔助操作孔置入腔鏡套管,切除子宮肌瘤。
觀察組行經陰式單孔腹腔鏡下子宮肌瘤剝除術,患者全身麻醉后取膀胱截石位,置入導尿管,行外陰及陰道消毒,覆蓋手術巾;將小陰唇用絲線固定,鉗夾宮頸前后唇做牽引;再次消毒陰道,用100 mL 生理鹽水稀釋0.5 mL 腎上腺素,通過長針向宮頸兩側及陰道前后壁黏膜注射收縮劑。打開陰道穹隆,置入切口保護套,將其固定,置入操作平臺,建立氣腹后置入單孔腹腔鏡觀察盆腔情況。子宮體部注射垂體后葉素,用單極電鉤切開肌瘤結節子宮漿肌層,暴露瘤核,用鈍性分離鉗在肌瘤表面的假包膜層進行分離處理,將瘤體進行剝除。用雙極電凝處理子宮創面,徹底止血,再用0-1 可吸收縫線間斷或連續合子宮漿肌層切口。查子宮無活動性出血,常規沖洗腹腔、吸液、排氣取操作臺及單孔腹腔鏡,縫合各孔。
1.3 觀察指標 記錄兩組患者術中出血量、手術時間、術后排氣時間、術后首次下次時間及住院時間。記錄兩組患者術前、術后1、3、6月時月經量及月經周期。采用電化學發光法分別于術前、術后1、3、6個月對FSH、E2及LH水平進行檢測,試劑盒(羅氏公司)。采用視覺模擬疼痛(VAS)評分,分別于術后1、3、7 d進行術后疼痛評價,分值為0~10分,得分越高表示疼痛程度越嚴重[5]。
1.4 統計學分析 采用SPSS 22.0 軟件進行數據處理,計量資料以(±s)表示,組內間比較采用t檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者手術情況比較 觀察組患者術中出血量少于對照組,差異有統計學意義(P<0.05),觀察組患者手術時間、術后排氣時間、術后首次下床時間及住院時間均顯著短于對照組,差異有統計學意義(P<0.05),見表2。
表2 兩組患者手術情況比較(±s)
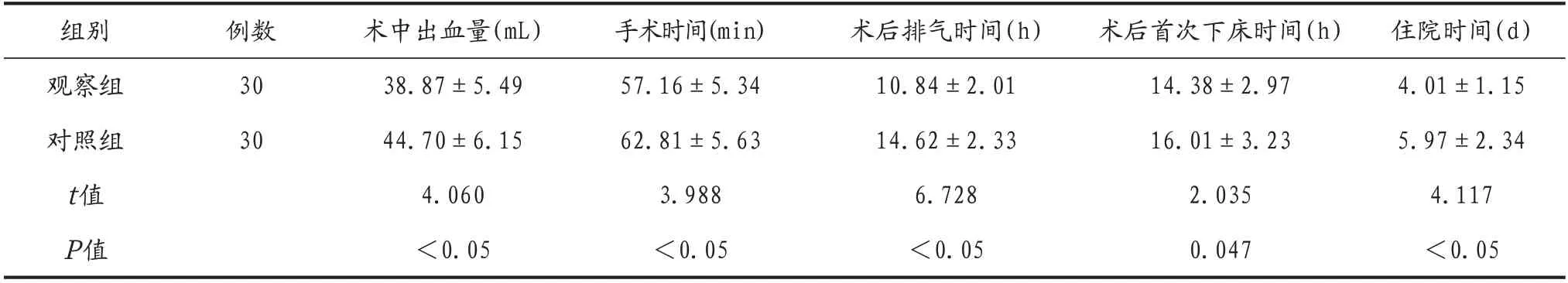
表2 兩組患者手術情況比較(±s)
組別觀察組對照組t值P值例數30 30術中出血量(mL)38.87±5.49 44.70±6.15 4.060<0.05手術時間(min)57.16±5.34 62.81±5.63 3.988<0.05術后排氣時間(h)10.84±2.01 14.62±2.33 6.728<0.05術后首次下床時間(h)14.38±2.97 16.01±3.23 2.035 0.047住院時間(d)4.01±1.15 5.97±2.34 4.117<0.05
2.2 兩組患者手術前后卵巢功能比較 兩組患者術前FSH、E2 及LH 比較均無統計學意義(均P>0.05);與術前相比,術后1~6 個月,兩組患者FSH、LH 呈下降趨勢,且觀察組低于對照組,組間、組內比較差異均有統計學意義(均P<0.05);兩組患者E2均高于術前,并呈升高趨勢,且觀察組高于對照組,差異均有統計學意義(均P<0.05),見表3。
表3 兩組患者手術前后卵巢功能比較(±s)
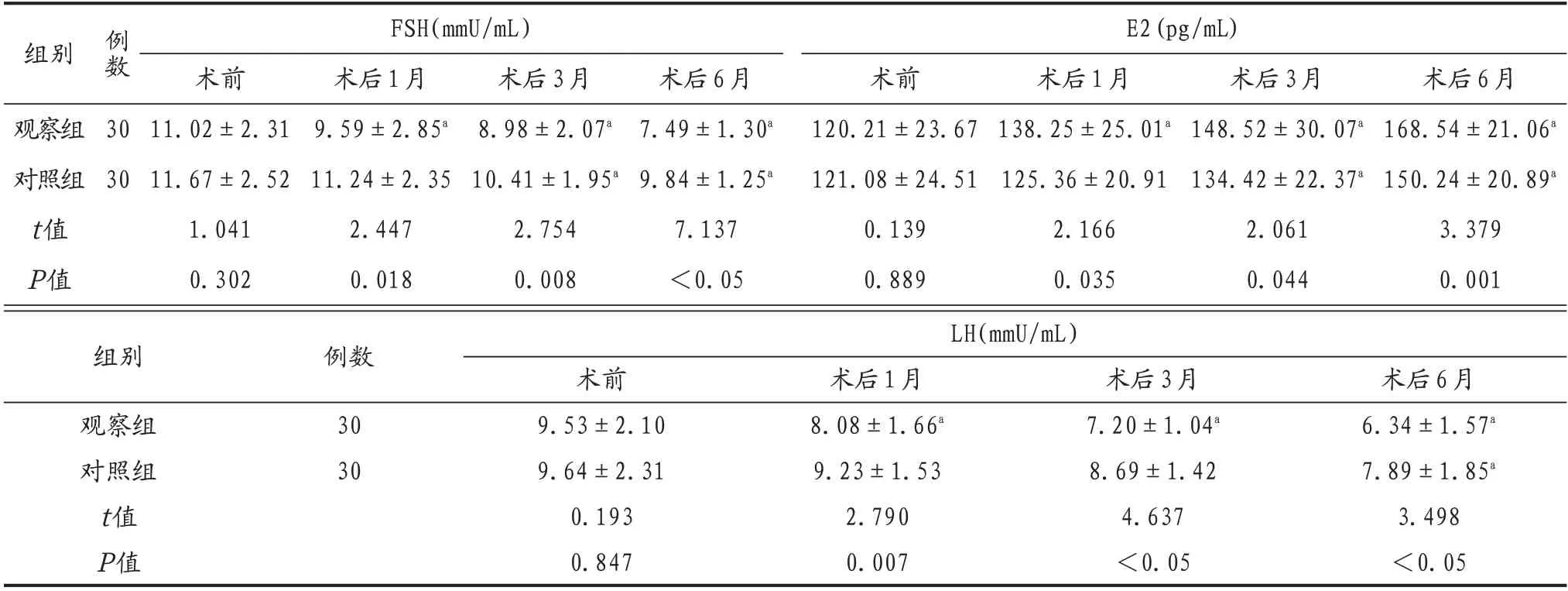
表3 兩組患者手術前后卵巢功能比較(±s)
注:與術前比較,aP<0.05。FSH:促卵泡刺激素;E2:雌二醇;LH:促黃體生成素。
組別FSH(mmU/mL)E2(pg/mL)例數3 0觀察組對照組t值P值30術前11.02±2.31 11.67±2.52 1.041 0.302術后1月9.59±2.85a 11.24±2.35 2.447 0.018術后3月8.98±2.07a 10.41±1.95a 2.754 0.008術后6月7.49±1.30a 9.84±1.25a 7.137<0.05術前120.21±23.67 121.08±24.51 0.139 0.889術后1月138.25±25.01a 125.36±20.91 2.166 0.035術后3月148.52±30.07a 134.42±22.37a 2.061 0.044術后6月168.54±21.06a 150.24±20.89a 3.379 0.001組別觀察組對照組t值P值例數30 30 LH(mmU/mL)術后6月6.34±1.57a 7.89±1.85a 3.498<0.05術前9.53±2.10 9.64±2.31 0.193 0.847術后1月8.08±1.66a 9.23±1.53 2.790 0.007術后3月7.20±1.04a 8.69±1.42 4.637<0.05
2.3 兩組患者手術前后月經情況比較 兩組患者術前月經量、月經周期比較均無統計學意義(均P>0.05);術后1、3、6 月,兩組患者月經量、月經周期均改善,且觀察組改善情況優于對照組,差異均有統計學意義(均P<0.05),見表4。
表4 兩組患者手術前后月經情況比較(±s)
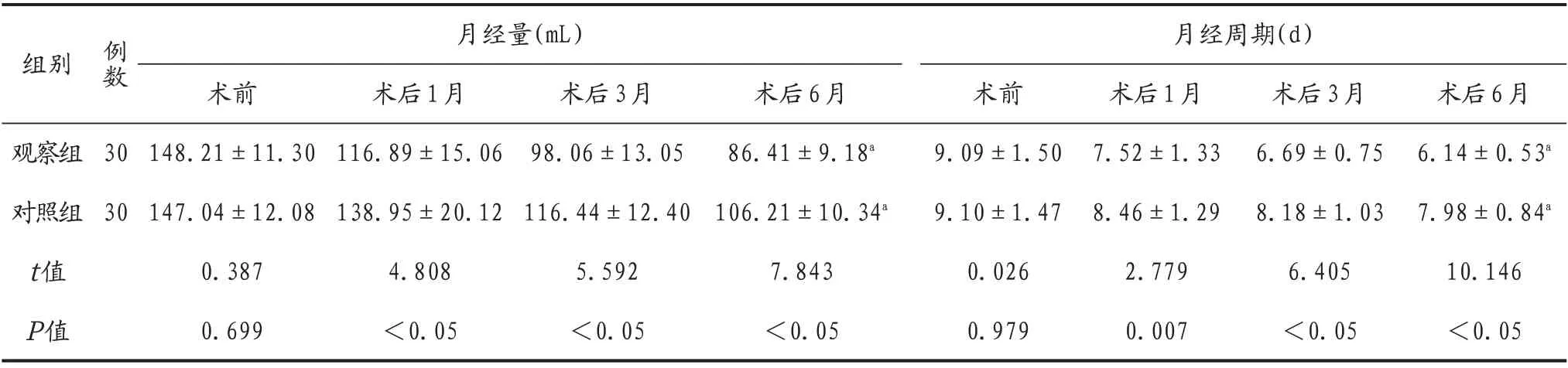
表4 兩組患者手術前后月經情況比較(±s)
注:與術前比較,aP<0.05。
月經量(mL)月經周期(d)組別觀察組對照組t值P值例數3 0 30術前148.21±11.30 147.04±12.08 0.387 0.699術后1月116.89±15.06 138.95±20.12 4.808<0.05術后3月98.06±13.05 116.44±12.40 5.592<0.05術后6月86.41±9.18a 106.21±10.34a 7.843<0.05術前9.09±1.50 9.10±1.47 0.026 0.979術后1月7.52±1.33 8.46±1.29 2.779 0.007術后3月6.69±0.75 8.18±1.03 6.405<0.05術后6月6.14±0.53a 7.98±0.84a 10.146<0.05
2.4 兩組患者術后VAS評分比較 術后1、3、7 d時觀察組患者的VAS評分明顯低于對照組,差異有統計學意義(P<0.05),見表5。
表5 兩組患者術后VAS評分比較(±s,分)

表5 兩組患者術后VAS評分比較(±s,分)
組別觀察組對照組t值P值例數30 30術后1 d 4.03±0.94 5.46±1.02 5.646<0.05術后3 d 2.31±0.35 3.61±0.37 13.980<0.05術后7 d 0.56±0.17 1.69±0.18 24.998<0.05
3 討論
子宮是女性的生殖器官,具有調理內分泌、分泌激素等功能。據資料統計,約25%的35 歲以上婦女會發生子宮肌瘤,臨床研究認為該疾病的發生與患者雌激素水平異常相關,病情嚴重者一般采用手術治療。隨著微創技術的不斷更新,常規子宮肌瘤剝除術對患者傷害較大,術后并發癥及不良反應較多,無法取得滿意療效。經陰式單孔腹腔鏡利用人體自然腔道,具有創傷更小、住院時間短、術后恢復快等特點,且具有更高的滿意度[6]。
本研究對子宮肌瘤患者采用經陰式單孔腹腔鏡下子宮肌瘤剝除術治療,并與經腹多孔腹腔鏡下子宮肌瘤剝除術進行比較顯示,兩組手術均獲得成功,體現了經陰式單孔腹腔鏡治療子宮肌瘤的有效性。經陰式單孔腹腔鏡能精準、快速地清除病灶,手術時間較短。本研究結果顯示,觀察組的手術時間明顯短于對照組,體現了其優點。既往也有報道發現,經陰式單孔腹腔鏡因為直線視野,單孔操作易發生牽絆,使手術時間延長[7],與本文結果不一致,這可能與術者對手術操作的熟練程度有關。因而,對于單孔腹腔鏡手術,應提高術者專業操作技能,這對于進一步優化手術方案,提高療效具有重要意義。觀察組患者的術中出血量少于對照組,可能與手術時間、手術創傷等有關。本研究還顯示,術后觀察組患者排氣時間及住院時間均低于對照組,提示經陰式單孔腹腔鏡治療子宮肌瘤的術后恢復較經腹多孔腹腔鏡更快。分析其原因,可能是經腹多孔腹腔鏡切口多,手術創傷更重,影響患者出院時間。綦小蓉等[8]的研究表明,與傳統多孔腹腔鏡手術相比,經陰式單孔腹腔鏡術后疼痛小,有利于術后恢復。由于其僅有一個切口,術中實現在肌瘤表面的假包膜層進行分離,減少對腹壁的損傷,降低術區感染風險,有利于術后恢復。這與本研究結果一致,本研究顯示,觀察組患者術后1、3、7 d的VAS評分明顯低于對照組,由此可見經陰式單孔腹腔鏡手術可降低手術創傷,減輕術后疼痛,更符合微創治療理念。劉曉紅[9]的研究顯示,相比傳統經腹子宮肌瘤剝除術,腹腔鏡下子宮肌瘤剝除術對于子宮肌瘤患者的卵巢功能影響更小。自蓉[10]的研究亦顯示,與經腹子宮肌瘤剝除術相比,腹腔鏡術后1、3、6個月血清E2高于經腹組,FSH、LH均低于經腹組,表明腹腔鏡下子宮肌瘤剝除術可減輕對患者卵巢功能的影響。這與本研究結果一致。本研究在術后6個月進行血清指標復測,結果顯示,觀察組患者術后6個月FSH、LH水平均低于對照組,E2高于對照組,提示經陰式單孔腹腔鏡術對卵巢功能影響更小,安全性高。女性卵巢功能減退時就會表現出月經異常。本研究通過對患者月經量及月經周期的記錄,得出術后6個月,兩組患者月經情況均有所改善,且觀察組改善情況優于對照組,再次驗證經陰式單孔腹腔鏡術治療子宮肌瘤可行高。
綜上,經陰式單孔腹腔鏡術安全可行,相比于經腹多孔腹腔鏡術,術后疼痛感更低,對卵巢功能影響更小,有利于患者術后恢復。

