營養聯合疼痛管理對晚期胃癌患者營養狀況及癌因性疲乏的影響研究
程 瑩 瑩
(南陽醫學高等專科學校第一附屬醫院 南陽 473000)
晚期胃癌患者會出現明顯的消耗以及惡病質狀態,營養不良及癌痛的進行性發展導致患者生存質量每況愈下,而在患者有效的生存期限內實施良好的營養及疼痛干預,減輕腫瘤疾病應激刺激,成為患者臨床護理體系的重要組成部分。本研究以我院收治的110例晚期胃癌患者為研究對象,探討營養聯合疼痛管理的實施方法及臨床應用價值,現報道如下。
1 資料與方法
1.1 臨床資料
選取2018年1月~2020年12月我院收治的晚期胃癌患者110例為研究對象,采用隨機分組法分為C組和C+Y+T組各55例。兩組病例一般資料對比,無明顯差異(P>0.05),見表1。

表1 C組和C+Y+T組患者一般資料分布
1.2 方法
C組55例患者實施一般性護理,主要包括指導患者合理飲食、心理支持、生活方式調整、注意事項交代等。
C+Y+T組55例患者在C組的基礎上聯合開展營養和疼痛護理,具體干預措施:(1)營養管理。以循證醫學指導,結合臨床護理經驗,分析晚期胃癌患者營養不良發生、發展的風險因素,明確患者前饋控制護理重點,包括:缺乏動態的營養評估、缺乏強化性的營養支持、胃腸功能紊亂等,并實施針對性的營養管理方案。①營養評估:采用營養風險篩查簡表(NRS-2002)予以患者營養風險動態篩查,根據篩查結果,NRS≥3分者給予強化營養支持護理[1]。并根據“能量需要=基礎能量消耗×活動系數×應激系數×體溫系數”公式,計算患者每日能量需要。并根據食物成分表,為患者配制合理的營養結構,滿足機體營養代謝所需[2]。②腸內營養:腸內營養經胃腸道提供患者代謝需要的營養物質,可提高胃腸功能,加強機體營養代謝。臨床護理中予以患者安素口服,熱量供給為 2 092kJ/d(500kcal/d),約 2~4 次/d。③改善胃腸功能:在指導患者建立良好作息規律的基礎上可通過穴位按摩、腹部推拿等方法促進胃腸蠕動,改善胃腸功能。(2)疼痛管理。①合理應用止痛藥物:根據患者疼痛性質、疼痛程度及對人體影響方式的綜合評估,遵醫囑制定個性化的止痛藥應用方案。如輕、中度疼痛者建議采用非阿片類藥物,重度疼痛者建議采用阿片類藥物,并可聯合應用抗驚厥藥、抗焦慮藥物等。同時,根據患者疼痛規律指導患者服用止痛藥的劑量、時間,以提高藥物生物利用度。另外,指導患者積極應對止痛藥所產生的不良反應,減輕藥物毒副作用刺激。②指導疼痛改善方法:包括物理止痛法,如對疼痛周圍皮膚進行按摩或涂擦清涼止痛藥;心理暗示法,如正念干預法,減輕疼痛對患者造成的心理應激刺激;放松止痛法,如放松腹肌、背肌等,以阻斷疼痛反應。
1.3 觀察指標
1.3.1營養指標
于兩組患者干預前及干預14d后,分別采集患兒血液標本,離心分離血清后檢測營養指標,包括血清前白蛋白(ALB)、血紅蛋白(Hb)和總蛋白(TP)。
1.3.2癌因性疲乏狀態
于兩組患者護理干預前及干預2個月后,采用CFS量表對患者的癌因性疲乏狀態進行評價。該量表總分60分,分值越高,提示癌因性疲乏狀態越嚴重[3]。
1.3.3癌因性疲乏臨床癥狀
包括疲勞、嗜睡及無力緩解時間。
1.3.4ADL評分
用日常生活功能量表對患者的日常生活能力的狀態進行評估,總分為100分,分數越高提示患者日常生活能力越高。
1.4 統計學方法
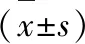
2 結果
2.1 營養指標
干預前兩組患者血清ALB、Hb、TP比較無明顯差異(P>0.05);干預后C+Y+T組患者血清ALB、Hb、TP均高于C組(P<0.05),見表2。
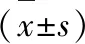
表2 C組和C+Y+T組患者干預前后血清ALB、Hb、TP比較
2.2 癌因性疲乏狀態
干預前兩組CFS量表評分比較無明顯差異(P>0.05);干預后C+Y+T組患者CFS量表中軀體、認知、情感疲乏評分及總分均低于C組(P<0.05),見表3。
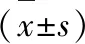
表3 C組和C+Y+T組患者護理干預前后癌因性疲乏狀態評分比較
2.3 分析兩組患者分別干預前后的ADL評分以及臨床癥狀緩解時間
在兩組患者分別干預前分析患者的ADL評分可見兩組并無明顯差異(P>0.05),在兩組患者干預后分析可見,C+Y+T組患者的癌因性疲乏臨床癥狀緩解時間明顯更低,ADL評分更高,對比差異明顯(P<0.05),見表4。
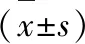
表4 兩組患者分別干預前后的ADL評分以及臨床癥狀緩解時間對比分析
3 討論
據相關調查數據統計顯示,胃癌晚期病例中高達55%的患者存在不同程度的營養不良,而營養不良嚴重影響腫瘤患者的預后及治療耐受性,降低腫瘤病人的生活質量[4]。《胃癌患者營養治療指南》(2015年)強調,遵循腫瘤營養治療通則,提供患者個性化的營養支持[5]。本研究C+Y+T組患者營養管理中,首先明確患者營養干預重點,即營養評估、強化營養支持及胃腸功能紊亂,然后采用NRS-2002量表予以患者營養風險動態篩查,針對存在營養風險的患者給予強化營養支持,并通過腸內營養干預,加強機體營養代謝。腸內營養護理不但能提供代謝所需的物質,還可以促進腸道蠕動、恢復腸道免疫,對維持患者腸道的屏障功能有著至關重要的作用。另外,通過調整胃腸功能,提高胃腸動力學,促進營養物質的吸收,從而在整體上改善患者營養狀況。同時,癌痛是大多數晚期腫瘤患者最常見的癥狀,同時也是增加患者痛苦程度及影響生理功能的重要因素。臨床護理中疼痛管理通過鎮痛藥物及多種疼痛改善方法的綜合運用,可最大限度的降低患者疼痛感受,減輕疼痛應激刺激,符合腫瘤患者人性化護理理念[6]。
本研究中,以我院收治的110例晚期胃癌患者為研究對象,采用營養聯合疼痛管理干預,C組、C+Y+T組患者分別實施一般性護理、一般性護理+營養管理+疼痛管理。研究結果顯示:干預后C+Y+T組患者血清ALB、Hb、TP均高于C組(P<0.05),C+Y+T組患者CFS量表評分低于C組(P<0.05),分別干預前ADL評分可見兩組并無明顯差異(P>0.05),干預后C+Y+T組患者的癌因性疲乏臨床癥狀緩解時間明顯更低,ADL評分更高(P<0.05),提示營養聯合疼痛管理干預措施將更有利于改善患者臨床癥狀,改善患者身體營養狀態,以提高患者身體的免疫力,對患者身體恢復有重要作用。
綜上所述,即在常規護理的基礎上聯合開展營養聯合疼痛管理可有效改善晚期胃癌患者的營養狀況和癌因性疲乏狀態,對提高患者生存質量具有重要的意義 。