切開復位鋼板內固定術與經皮撬撥復位克氏針固定術治療跟骨骨折的對照分析
沈孝龍
跟骨骨折在臨床十分常見,普遍由高處跌落,足跟受到垂直撞擊所致,此外也有摔傷、運動傷與交通傷所致,嚴重影響了患者的肢體功能與生活質量[1]。目前,臨床針對跟骨骨折主要采用手術方式治療,常見的術式包括切開復位鋼板內固定與撬撥復位克氏針內固定。其中切開復位鋼板內固定術具有滿意的復位效果,但其存在創傷大、創口愈合速度慢、易感染與壞死等缺陷[2]。近年來,跟骨骨折的治療技術向著創傷小、愈合快的微創方向發展,跟骨經皮撬撥復位克氏針固定術也在臨床得到了廣泛的應用。然而,臨床對于切開復位鋼板內固定術與經皮撬撥復位克氏針固定術治療跟骨骨折的效果仍存在爭議[3]。鑒于此,本研究選擇2019 年2 月~2020 年1 月本院收治的60 例跟骨骨折患者作為研究對象,對其分別應用切開復位鋼板內固定術與經皮撬撥復位克氏針固定術治療,現將結果報告如下。
1 資料與方法
1.1一般資料 選取2019 年2 月~2020 年1 月本院收治的60 例跟骨骨折患者作為研究對象。納入標準:經X 線、磁共振成像(MRI)檢查證實;新鮮閉合性骨折;患者自愿配合本次研究,且對研究內容知情同意;研究方案取得了醫院倫理委員會的批準。排除標準:有踝部外傷史;合并神經關節損傷;其他多發性骨折;開放性骨折或陳舊性病理骨折;嚴重臟器功能障礙或心腦血管疾病;溝通障礙或有精神疾病史。根據隨機數字法將所有患者分為對照組與研究組,各30 例。對照組男18 例,女12 例;年 齡20~59 歲,平均年齡(35.6±7.9)歲;致傷原因:高空墜落摔傷21 例,交通傷7 例,暴力損傷2 例;Sanders 分型:Ⅱ型15 例,Ⅲ型15 例。研究組男19 例,女11 例;年齡21~58 歲,平均年齡(35.5±7.6)歲;致傷原因:高空墜落摔傷20 例,交通傷7 例,暴力損傷3 例;Sanders 分型:Ⅱ型16 例,Ⅲ型14 例。兩組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。
1.2方法 研究組行經皮撬撥復位克氏針固定術治療。協助患者取臥位,硬膜外麻醉,將一側骨折患足抬高并給予常規消毒,鋪好無菌紗布。選擇克氏針(直徑在4.5~5.0 mm),在患者跟骨結節后外側皮膚以15°置入,之后在X 線下觀察跟骨關節下側情況,以克氏針撬撥,對脫離原位的骨塊進行復位,待結構恢復正常后將克氏針置入骨折遠端,最后采用石膏對撬撥骨位進行固定。術后應用抗生素預防感染,術后10 周時通過X 線觀察骨折恢復情況,若關節功能恢復良好則拔除克氏針,并根據恢復情況進行康復訓練。對照組行切開復位鋼板內固定術治療。協助患者取臥位,硬膜外麻醉,將一側骨折患足抬高并給予常規消毒,鋪好無菌紗布。將止血帶綁在股骨下端,并于跟骨外側開放L型切口,整塊剝離跟骨骨膜下的皮瓣組織,在外踝處置入兩根克氏針(直徑為2.0 mm),避免關節處皮瓣組織過度牽拉,待關節面復位滿意后,恢復跟骨的高度與寬度,以鋼板給予固定,完成止血后留置引流管并關閉切口。術后應用抗生素預防感染,并根據恢復情況進行康復訓練。
1.3觀察指標及判定標準 比較兩組患者治療優良率、手術時間、出血量、住院時間、骨折愈合時間、術后并發癥發生情況,術前與術后1 年的Gissane 角、Bohler 角、跟內中部寬度。術后隨訪1 年,采用美國矯形外科足踝協會(AOFAS)制定的Maryland 足功能評分標準判定患者的治療優良率:Maryland 足功能評分包括9 項內容,即前后活動、功能與支撐及自主活動、后足活動、最大步行距離、反常步態、地面步行、踝-后足穩定性、足部對線與疼痛,評分范圍為0~100 分,其中90~100 分為優;75~89 分為良;50~74 分為可;<50 分為差。優良率=(優+良)/總例數×100%。患者骨折愈合判定標準:X 線片下骨折線消失。Gissane角為跟距關節前后面的夾角。Bohler 角為跟內前后關節突連線與跟骨后關節突、跟骨結節連線的夾角。術后并發癥包括:皮膚壞死、切口感染、釘道感染、創傷性關節炎、關節僵硬等。
1.4統計學方法 采用SPSS20.0 統計學軟件處理數據。計量資料以均數±標準差()表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1兩組治療優良率比較 研究組治療后優14 例(46.67%)、良12 例(40.00%)、可3 例(10.00%)、差1 例(3.33%);對照組治療后優15 例(50.00%)、良11 例(36.67%)、可3 例(10.00%)、差1 例(3.33%)。研 究組治療優良率86.67%(26/30)與對照組的86.67%(26/30)比較,差異無統計學意義(P>0.05)。
2.2兩組手術時間、出血量、住院時間、骨折愈合時間比較 研究組手術時間(70.3±16.5)min、出血量(43.5±12.6)ml、住院時間(5.6±0.8)d、骨折愈合時間(13.2±1.8)周;對照組手術時間(98.6±15.7)min、出血量(98.0±18.4)ml、住院時間(10.3±2.2)d、骨折愈合時間(12.5±2.0)周。研究組手術時間、住院時間均短于對照組,出血量少于對照組,差異均具有統計學意義(t=6.806、10.997、13.386,P=0.000、0.000、0.000<0.05);兩組骨折愈合時間比較,差異無統計學意義(t=1.425,P=0.160>0.05)。
2.3兩組患者術前與術后1 年時的Gissane 角、Bohler角、跟內中部寬度比較 術前與術后1 年,兩組患者Gissane 角、Bohler 角、跟內中部寬度比較,差異均無統計學意義(P>0.05);術后1 年,兩組患者Gissane 角、Bohler 角、跟內中部寬度優于術前,差異均具有統計學意義(P<0.05)。見表1。
表1 兩組患者術前與術后1 年時的Gissane 角、Bohler 角、跟內中部寬度比較()
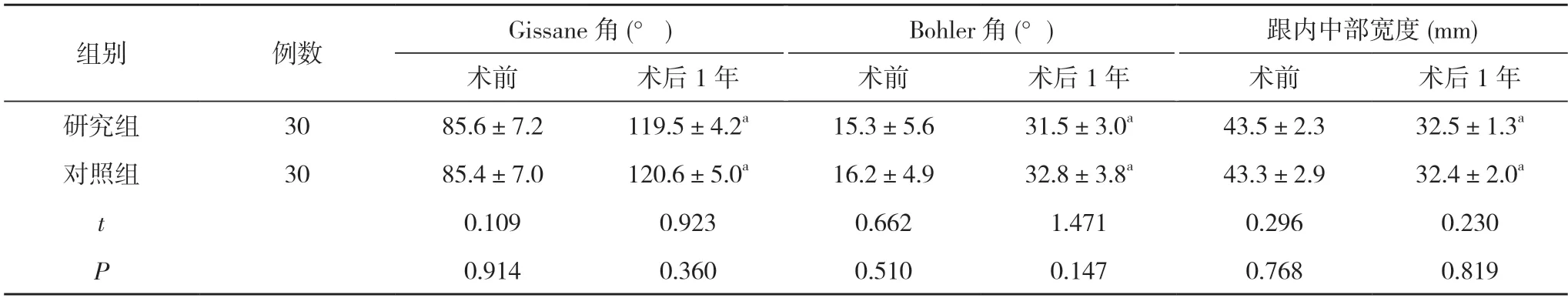
表1 兩組患者術前與術后1 年時的Gissane 角、Bohler 角、跟內中部寬度比較()
注:與本組術前比較,aP<0.05
2.4兩組術后并發癥發生情況比較 研究組術后出現關節僵硬1 例,對照組術后出現皮膚壞死1 例、切口感染2 例、釘道感染1 例、創傷性關節炎2 例、關節僵硬2 例。研究組術后并發癥發生率3.33%低于對照組的26.67%,差異具有統計學意義(χ2=6.405,P=0.011<0.05)。
3 討論
跟骨是人體負重的重要部分,極易發生骨折,據相關調查顯示跟骨骨折約占跗骨骨折的60%[4]。目前,手術是治療跟骨骨折的主要方式,術中操作關鍵在于恢復距下關節面的平整,保證跟骨的高、寬、長度,預防跟骨內翻或外翻[5]。然而,由于跟骨皮膚軟組織脆弱、血供差,加之形狀具有不規則性,所以術后易發生創口感染、皮膚壞死等問題[6]。
近年來,隨著影像學技術與內固定材料的不斷完善,內固定技術也在跟骨骨折的治療中發揮出重要的作用[7,8]。常規切開復位鋼板內固定術具有術中視野清晰、固定效果可靠、復位成功率高等優勢,但其創傷性大,損傷了血液循環系統,不僅不利于術后恢復,且增加了并發癥風險[9,10]。經皮撬撥復位克氏針固定術通過空心釘固定,利于骨折愈合,且整合與撬撥操作利于跟骨寬度與長度的恢復[11,12]。同時,經皮撬撥復位克氏針固定術創口小,可以保護骨膜與軟組織,預防感染、壞死等并發癥的出現[13]。本文結果顯示,研究組治療優良率86.67%(26/30)與對照組的86.67%(26/30)比較,差異無統計學意義(P>0.05)。研究組手術時間、住院時間均短于對照組,出血量少于對照組,差異均具有統計學意義(P<0.05);兩組骨折愈合時間比較,差異無統計學意義(P>0.05)。可見,兩種技術的治療效果相當,而經皮撬撥復位克氏針固定術在保證跟骨功能結構復位與骨折愈合的前提下進一步縮短了手術時間,減少術中失血量,加快術后恢復速度。本文研究中,術前與術后1 年,兩組患者Gissane 角、Bohler 角、跟內中部寬度比較,差異均無統計學意義(P>0.05),但術后1 年,兩組患者Gissane 角、Bohler 角、跟內中部寬度優于術前,差異均具有統計學意義(P<0.05);研究組術后并發癥發生率3.33%低于對照組的26.67%,差異具有統計學意義(χ2=6.405,P=0.011<0.05)。結果說明,兩種技術均可以促使跟骨骨折部位恢復,但經皮撬撥復位克氏針固定術對于機體的損傷更小,有效減少了術后并發癥發生風險。需要注意的是,經皮撬撥復位克氏針固定術也存在一定的局限性,例如該技術主要適用于跟骨后關節面保持完好,且跟骨結節與關節面連接一致的患者,對于嚴重骨損傷,關節面整體不連貫或粉碎性跟骨骨折并不適用,臨床應選擇切開復位內固定術[14]。
綜上所述,切開復位鋼板內固定術與經皮撬撥復位克氏針固定術治療跟骨骨折均有顯著的效果,但經皮撬撥復位克氏針操作簡便、出血量少、術后并發癥發生率低,有效保證了恢復效果,適于臨床推廣。

