睪丸切除結合非那雄胺及鹽酸坦洛新治療老年性前列腺增生的應用效果
劉碩
中老年群體中發生率較高的疾病為前列腺增生,該疾病發病率隨著年齡的增長而增加,通常以尿急、排尿困難、尿頻等癥狀為臨床表現,會嚴重損傷患者身心健康。該疾病發病機制較多,至今尚未明確,統計數據顯示,先極端發病患者呈年輕化發展,因此得更為廣泛的關注和重視。臨床中針對疾病通常會選擇手術治療,常用術式為經尿道電切術、前列腺摘除術等,由于患者年齡偏大,術后并發癥情況控制效果不佳,會影響恢復效果[1]。此類患者通常建議接受睪丸切除術治療,可降低手術創傷,患者承受痛苦較小,術后恢復較快對于老年患者具有良好的實用性。睪丸切除目的為控制雄激素分泌實現治療目的,但是手術切除后無法迅速改善雄激素分泌水平,為此臨床中建議聯合藥物進行治療。本次研究將本院收治的老年性前列腺增生患者作為研究對象,對比分析單獨接受睪丸切除治療,及手術聯合藥物治療的臨床效果差異,為疾病治療方案優化提供更多參考。報告如下。
1 資料與方法
1.1一般資料 選取本院2019 年9 月~2021 年4 月收治的88 例老年性前列腺增生患者,根據計算機隨機建檔法分為觀察組和對照組,各44 例。觀察組患者年齡63~80 歲,平均年齡(71.25±3.39)歲;病程1~12 年,平均病程(5.23±2.26)年。對照組患者年齡65~83 歲,平均年齡(71.37±3.88)歲;病程1~13 年,平均病程(5.40±2.54)年。兩組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。兩組患者和家屬均詳細了解研究情況、治療方案后自愿參與,并同時于同意文件上簽字確認。研究報請院倫理委員會得到批準后開展。納入標準:患者均為老年人(年齡≥60 歲);主要臨床表現為:排尿困難、膀胱出口梗阻,下尿路癥狀;綜合臨床癥狀和輔助檢查結果確診為前列腺增生;均具備手術指征。排除標準:前列腺癌患者;手術及麻醉不耐受患者;肝腎功能異常患者;入組前3 個月內服用過非那雄胺、鹽酸坦洛新患者;血液系統疾病患者;對本次選擇藥物過敏或不耐受患者;精神及意識障礙無法配合研究患者。
1.2方法 兩組患者均接受睪丸切除術治療,手術方法為:切口作于陰囊根部,腹股溝浸潤麻醉(利多卡因)。切開皮膚和肉膜后,精索游離并切開精索鞘膜,對血管和輸精管進行結扎處理,結扎血管貫穿縫合。提起精索并鈍性分離直至陰囊底部,處理出血點,陰囊底部和睪丸練習組織進行鉗夾離斷后,規范進行縫合和結扎。術后陰囊置入橡皮片實施引流,規范縫合切口。觀察組同時接受藥物治療:口服非那雄胺(華潤賽科藥業有限責任公司,國藥準字H20051983,規格:5 mg×10 片),q.d.,5 mg(1 片)/次。同時口服鹽酸坦洛新(昆明積大制藥股份有限公司,國藥準字H20051461,規格:0.2 mg×6 片),q.d.,0.2 mg(1 片)/次。患者用藥時間為3 個月。
1.3觀察指標及判定標準
1.3.1前列腺功能指標 包括前列腺體積、最大尿流量、殘余尿量。
1.3.2前列腺癥狀評分 采用國際前列腺癥狀評分表(IPSS)評價治療后患者前列腺癥狀,量表總計7 個問題,分別積分0~5 分,總分值為0~35 分,分值越高提示癥狀越嚴重。可換分為三個等級:0~7 分提示輕度癥狀,8~19 分為中度癥狀,20~35 分提示重度癥狀。
1.3.3生活質量 采用健康調查簡表(the MOS item short from health survey,SF-36)評估患者生活質量,該量表由美國波士頓健康研究所研制,在國內已經得到較好的信效度檢驗,且適用于老年人群。量表總計8 個維度,36 個項目,共計100 分,分值越低證實患者生活質量越差[2]。
1.4統計學方法 采用SPSS23.0 統計學軟件處理數據。計量資料以均數±標準差()表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1兩組患者治療前后前列腺功能指標比較 治療前,兩組患者前列腺體積、最大尿流量、殘余尿量比較,差異均無統計學意義(P>0.05);治療后,兩組患者前列腺體積、殘余尿量均低于治療前,最大尿流量均高于治療前,且觀察組患者前列腺體積、殘余尿量低于對照組,最大尿流量高于對照組,差異均具有統計學意義(P<0.05)。見表1。
表1 兩組患者治療前后前列腺功能指標比較()
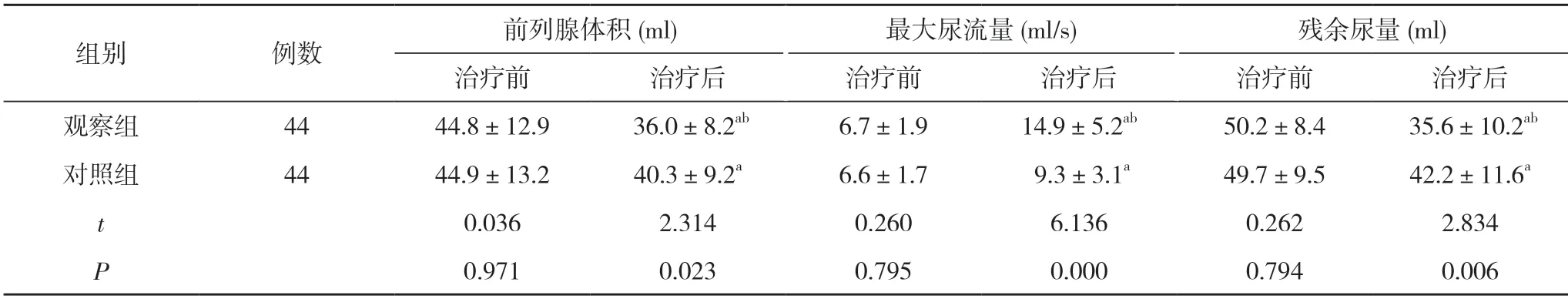
表1 兩組患者治療前后前列腺功能指標比較()
注:與本組治療前比較,aP<0.05 ;與對照組治療后比較,bP<0.05
2.2兩組患者治療后前列腺癥狀、生活質量評分比較 治療后,觀察組患者前列腺功能評分低于對照組,生活質量評分高于對照組,差異均具有統計學意義(P<0.05)。見表2。
表2 兩組患者治療后前列腺癥狀、生活質量評分比較(,分)

表2 兩組患者治療后前列腺癥狀、生活質量評分比較(,分)
注:與對照組比較,aP<0.05
3 討論
老年男性極易發生前列腺增生,且受人們生活、飲食習慣明顯變化等因素影響,近幾年疾病臨床發生率逐漸增加,是現階段威脅男性健康的重要疾病之一[3]。相關研究結果證實,男性雄激素水平主要決定器官為睪丸,睪丸能夠分泌睪酮,并在5α-還原酶的催化作用下能夠生成二氫睪酮(DHT),可明顯激活前列腺組織分化活性,進而引發前列腺增生[4]。且得到證實,男性機體中二氫睪酮水平越高,那么就會明顯提升前列腺增生發生非風險,二者具有密切關聯。臨床中可選擇多種手術術式進行治療,但是對于老年患者來說,身體條件差,多伴有各類疾病,并發癥發生率高、術后恢復較慢,因此臨床應用受限[5]。選擇睪丸切除術治療,可降低手術創傷,提高手術安全性,確保術后盡快恢復。但是手術完成階段內,由于無法迅速改善雌激素水平,因此癥狀改善效果并不顯著。因此臨床提出可聯合藥物進行治療,目的為盡快緩解臨床癥狀,改善老年患者生活質量。臨床研究認為,良性前列腺增生癥狀導致的下尿路梗阻主要包括兩種,分為動力性和靜力性梗阻,主要是因為前列腺體積變大及增加前列腺部位尿道組織導致發病[6]。DHT 屬于睪酮主要的活性表達形式,患者前列腺平滑肌張力增大誘發下尿路動力性梗阻過程中,α1A受體發揮直接作用,根據疾病發病機制臨床中可以合理選擇藥物進行對癥治療[7]。臨床中治療前列腺增生常用藥物包括α 受體阻滯劑、5α 還原抑制酶等。鹽酸坦洛新屬于α1A受體阻滯劑,具有高選擇性特點,藥物作用相比鹽酸哌唑嗪高出0.5~22 倍,相比甲磺酸酚妥拉明高出45~140 倍,另外我,α1受體相比α2受體請合理高出5400~2400 倍。藥物口服后,能夠對膀胱頸部、尿道和前列腺平滑肌發揮作用,降低尿道承受的壓力,從而緩解尿路梗阻產生的癥狀[8]。對于疾病發生和發展來說,雄激素發發揮著積極作用,前列腺中存有大量5α 還原抑制酶,可作用于睪酮使其轉化為DHT,但DHT 在前列腺組織中大量淤積時,可以結合平滑肌細胞和結締組織細胞核,從而導致發生前列腺增生。非那雄胺屬于5α 還原抑制酶,藥物可控制睪酮轉化為DHT,能夠將皮膚組織和血液中的DHT 濃度降低,同時還能夠降低前列腺中DHT 蓄積量,抑制前列腺增生并促進腺體萎縮,縮小前列腺體積,改善排尿情況[9-12]。本次研究結果證實,治療后,兩組患者前列腺體積、殘余尿量均低于治療前,最大尿流量均高于治療前,且觀察組患者前列腺體積(36.0±8.2)ml、殘余尿量(35.6±10.2)ml 低于對照組的(40.3±9.2)、(42.2±11.6)ml,最大尿流量(14.9±5.2)ml/s 高于對照組的(9.3±3.1)ml/s,差異均具有統計學意義(P<0.05)。臨床中通常利用前列腺體積評價患者排尿功能,最大尿流量則可作為判斷膀胱收縮能力典型指標,可依據殘余尿量評價排尿障礙程度。結果證實,手術聯合藥物治療相比單獨手術,可明顯降低前列腺體積,降低排尿障礙程度,并提高患者膀胱收縮能力促進正常排尿。治療后,觀察組患者前列腺功能評分(7.6±1.8)分低于對照組的(10.1±2.2)分,生活質量評分(86.3±3.7)分高于對照組的(82.1±3.2)分,差異均具有統計學意義(P<0.05)。說明手術治療和手術聯合治療均可實現治療效果,但是相比單獨接受睪丸切除術治療來說,手術聯合藥物治療可提升治療效果,對于改善老年患者生活質量具有積極促進作用。鑒于現階段,醫學不斷進步和發展,臨床疾病治療目的不僅僅停留于疾病治療,而是需要根據患者情況選擇最佳治療方案,針對慢性疾病包括前列腺增生來說,治療主要目的為改善患者生活質量。手術治療后,聯合藥物治療,能夠迅速改變患者雄激素水平,從而促進臨床癥狀盡快緩解,術后睪丸切除,機體激素水平分泌逐漸得到控制,可根據情況停止使用藥物。
綜上所述,老年性前列腺增生選擇睪丸切除+非那雄胺及鹽酸坦洛新聯合用藥方案治療效果理想,可盡快提升患者泌尿功能,改善疾病臨床癥狀,對改善患者生活質量具有積極促進作用,應用價值高。

