血清HMGB1、IL-2和Copeptin水平變化與COPD合并Ⅱ型呼吸衰竭患者病情嚴重程度及疾病轉歸的關系
婁海玲
河南省開封市通許縣中醫院檢驗科,河南開封 475400
慢性阻塞性肺疾病(COPD)為臨床多發肺部疾病,近年來受環境污染及人群不良生活方式等諸多因素影響,COPD發病率持續升高,且隨著病程進展和病情加重,患者可發生呼吸衰竭,對其健康及生活質量均造成極大的影響[1]。血清炎癥因子在機體炎性反應和免疫調節中具有重要作用,參與了COPD合并Ⅱ型呼吸衰竭的病理生理過程,因此認為可通過血清炎癥因子的檢測來評估患者病情,預測疾病轉歸,以指導臨床針對性地制訂或調整治療方案[2]。白細胞介素-2(IL-2)為人體重要的細胞因子,可有效反映細胞免疫功能。高遷移率族蛋白B1(HMGB1)為膿毒癥及內毒素血癥的炎癥介質,其釋放至細胞外能作為細胞因子參與炎性反應和氧化應激的調節,進一步加劇炎性反應[3]。和肽素(Copeptin)為急性時相反應蛋白,主要由神經垂體分泌,其可于感染發生后出現異常升高[4]。本研究選取本院COPD合并Ⅱ型呼吸衰竭患者93例為研究對象,探討血清HMGB1、IL-2、Copeptin在該類患者中的水平變化及臨床意義,現報道如下。
1 資料與方法
1.1一般資料 選取2018年11月至2020年11月本院收治的COPD合并Ⅱ型呼吸衰竭患者93例為研究組,另選取同期收治的單純COPD患者93例為對照組,選取體檢健康者93例為健康組。研究組男59例,女34例;年齡51~78歲,平均(64.53±5.68)歲;病情嚴重程度:輕度[第1秒用力呼氣容積(FEV1)占預計值百分比≥80%]19例,中度(50%≤FEV1占預計值百分比<80%)26例,重度(30%≤FEV1占預計值百分比<50%)31例,極重度(FEV1占預計值百分比<30%)17例。對照組男63例,女30例;年齡50~79歲,平均(65.13±5.50)歲。健康組男64例,女29例;年齡48~79歲,平均(63.56±6.01)歲。3組性別、年齡等一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經本院醫學倫理委員會審批通過。研究對象知曉本研究,并簽署同意書。
1.2納入及排除標準 納入標準:(1)研究組及對照組符合《慢性阻塞性肺疾病基層診療指南(2018年)》[5]中的COPD診斷標準,且研究組伴有Ⅱ型呼吸衰竭;(2)具有良好依從性,可配合完成研究者。排除標準:(1)納入研究前COPD急性加重>5 d者;(2)納入研究前采用抗菌藥物治療者;(3)合并其他呼吸系統疾病者;(4)合并良、惡性腫瘤者;(5)合并其他感染性疾病者;(6)合并血液系統疾病者;(7)存在重度營養不良者;(8)合并心、腎、肝等重要器官器質性病變者;(9)合并糖尿病、高血壓者;(10)合并代謝性疾病、內分泌疾病或自身免疫性疾病者;(11)存在認知功能障礙、言語溝通障礙、聽力障礙及神經系統病變者。
1.3方法 (1)標本檢測:入院后抽取研究對象空腹外周靜脈血4 mL,離心處理(2 500 r/min離心15 min,離心半徑為6.5 cm),取上清液,置于-20 ℃中儲存待檢。采用美國Bio-Rad公司生產的Bio-Rad 550型酶標儀經酶聯免疫吸附法檢測血清HMGB1、IL-2、Copeptin水平,試劑盒購于上海江萊生物科技有限公司。(2)治療方法:根據研究組、對照組患者病情給予維持水電解質平衡、糾正酸堿紊亂、解痙平喘、化痰止咳、抗感染等對癥治療。
1.4觀察指標 (1)比較各組血清HMGB1、IL-2、Copeptin水平。(2)比較研究組不同病情嚴重程度患者血清HMGB1、IL-2、Copeptin水平。(3)分析血清HMGB1、IL-2、Copeptin水平與研究組患者病情嚴重程度的相關性。(4)研究組在治療結束后記錄疾病轉歸情況。不良體征及臨床癥狀消失,FEV1改善≥80%為顯效;不良體征及臨床癥狀有所緩解但仍未消失,FEV1改善50%~<80%為有效;其余為無效;將顯效及有效患者納入良好轉歸組,無效患者納入轉歸不良組,比較兩組血清HMGB1、IL-2、Copeptin水平。
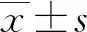
2 結 果
2.1各組血清HMGB1、IL-2、Copeptin水平比較 各組血清HMGB1、IL-2、Copeptin水平比較,差異有統計學意義(P<0.05);對照組血清HMGB1、Copeptin水平高于健康組,IL-2水平低于健康組,差異有統計學意義(P<0.05);研究組血清HMGB1、Copeptin水平高于對照組與健康組,IL-2水平低于對照組與健康組,差異有統計學意義(P<0.05),見表1。

表1 各組血清HMGB1、IL-2、Copeptin水平比較
2.2研究組不同病情嚴重程度患者血清HMGB1、IL-2、Copeptin水平比較 研究組不同病情嚴重程度患者血清HMGB1、IL-2、Copeptin水平比較,差異有統計學意義(P<0.05);隨著患者病情嚴重程度的增加,血清HMGB1、Copeptin水平逐漸升高,IL-2水平逐漸降低,差異有統計學意義(P<0.05),見表2。

表2 研究組不同病情嚴重程度患者血清HMGB1、IL-2、Copeptin水平比較
2.3血清HMGB1、IL-2、Copeptin水平與研究組患者病情嚴重程度的關系 相關性分析結果顯示,血清HMGB1、Copeptin水平與研究組患者病情嚴重程度呈正相關(r=0.622、0.581,P<0.001),血清IL-2水平與研究組患者病情嚴重程度呈負相關(r=-0.591,P<0.001)。
2.4不同疾病轉歸情況患者血清HMGB1、IL-2、Copeptin水平比較 研究組患者治療結束后顯效有48例,有效有34例,無效有11例。良好轉歸組血清HMGB1、Copeptin水平低于轉歸不良組,IL-2水平高于轉歸不良組,差異有統計學意義(P<0.05),見表3。

表3 不同疾病轉歸情況患者血清HMGB1、IL-2、Copeptin水平比較
3 討 論
COPD患者隨著病情進展,反復出現肺部感染、低氧血癥,造成肺小動脈痙攣,血流阻力增大,引起肺部動脈血管重塑等病理改變,并引發Ⅱ型呼吸衰竭,致使患者出現肺部換氣、通氣功能異常等[6]。COPD合并Ⅱ型呼吸衰竭對患者危害較大,及時評估病情、監測疾病進展對改善患者預后具有重要意義。
HMGB1和細胞分化、凋亡、增殖、基因轉錄等具有密切關系,其能參與細胞遷移,誘導炎性反應。朱美愛等[7]研究指出,當機體組織損傷時,單核巨噬細胞、壞死或受損的細胞可大量分泌HMGB1,而HMGB1釋放至細胞外可活化炎癥通路,增加促炎因子的生成,并能以趨化因子的形式促使巨噬細胞遷移,且HMGB1和早期致炎因子間形成正反饋環路,能啟動、維持、放大炎性反應,對組織與器官產生不同程度損傷。同時,炎癥因子可引起呼吸道病理變化,影響患者肺功能。感染是造成COPD合并Ⅱ型呼吸衰竭發生及進展的重要因素,在感染刺激下可使HMGB1及其他炎癥細胞因子水平異常升高,且水平升高程度和病情嚴重程度有關。此外,COPD合并Ⅱ型呼吸衰竭患者體內炎性反應還可影響機體免疫功能,IL-2為反映機體細胞免疫功能的重要指標,其是由輔助性T細胞生成的免疫調節因子,可促使T細胞增殖,誘導Lak細胞分泌抗體,增強自然殺傷細胞活性和T細胞殺傷作用,同時,IL-2也是B細胞增殖及免疫應答調節中的重要因子[8]。Copeptin為精氨酸加壓素(AVP)羥基末端部分肽段,可通過網織蛋白系統來確保AVP發揮生物學效應,研究表明,AVP主要由下丘腦生成,其作為應激激素,可參與機體多種應激反應,且具備抗利尿、增高血壓、縮血管及其他循環調節功能,正常生理狀態下血清AVP水平較低,而發生感染、低血壓、缺氧、缺血等情況時,下丘腦神經元可大量生成AVP,但AVP在機體中的生物活性、穩定性較差,檢測難度較大,而作為AVP羥基末端部分肽段,Copeptin可與AVP一同釋放至血液中,且在機體中幾乎不會被降解,因此其檢測價值更高[9]。本研究結果顯示,研究組血清HMGB1、Copeptin水平高于對照組、健康組,血清IL-2水平低于對照組、健康組,且隨著研究組患者病情嚴重程度的增加,血清HMGB1、Copeptin水平逐漸升高,IL-2水平逐漸降低,血清HMGB1、Copeptin、IL-2水平與患者病情嚴重程度存在相關關系,表明血清HMGB1、IL-2、Copeptin可能參與了COPD合并Ⅱ型呼吸衰竭的發生與發展,上述指標的水平變化可反映患者的病情嚴重程度,臨床可將其作為患者疾病診斷及病情評估的參考指標。此外,不同疾病轉歸情況患者血清HMGB1、IL-2、Copeptin水平存在顯著差異,表明上述指標的監測在COPD合并Ⅱ型呼
吸衰竭患者疾病轉歸評估中也具有一定的應用價值,可結合其水平變化及時制訂、調整治療方案。
綜上所述,血清HMGB1、IL-2、Copeptin可能參與了COPD合并Ⅱ型呼吸衰竭的發生、發展過程,可通過檢測其水平變化來評估患者病情及疾病轉歸情況。

