循證疼痛護理在漏斗胸手術患兒中的應用
尹彥紅,田 聰,陳平平,桑 桑,張 靜,陳祥青
(山東第一醫科大學第二附屬醫院 山東泰安271000)
漏斗胸是小兒常見的先天性胸廓畸形,約占小兒胸壁畸形的90%以上[1]。近年來,微創矯正術(Nuss手術)因為創傷少、手術時間短、恢復快、切口隱蔽等優點得到迅速推廣,成為目前治療漏斗胸的首選方式[2]。但對于大齡兒童的手術多需要通過肋間置入Nuss鋼板,術后因為鋼板卡壓肋骨而引起急性胸壁疼痛,嚴重者疼痛評分高達7~8分[3]。劇烈疼痛限制了患兒術后深呼吸、咳嗽及下床活動,誘發呼吸道并發癥,另外,由于患兒疼痛性躁動可導致鋼板移位而引起后期持續性疼痛,增加非計劃二次手術的風險,影響患兒術后康復進程[4]。所以安全有效的術后鎮痛對于減輕術后疼痛、減少并發癥、改善患兒預后具有重要意義。目前,臨床對漏斗胸患兒實施Nuss術后疼痛進行了相關干預研究,但未形成規范化疼痛護理流程[5]。近年來,循證護理在臨床應用逐漸增多[6-8],但關于疼痛護理方面的報道較少。2018年3月1日~2021年11月30日,我院對漏斗胸手術患兒實施循證疼痛護理,取得滿意效果。現報告如下。
1 資料與方法
1.1 臨床資料 選取2018年3月1日~2021年11月30日我院收治的35例>6歲漏斗胸手術患兒作為觀察組,男27例、女8例,年齡6~18(7.5±2.1)歲。選取2018年3月之前我院收治的35例>6歲漏斗胸手術患兒作為對照組,男26例、女9例,年齡6~17.5(7.4±2.5)歲。納入標準:年齡6~18歲;確診漏斗胸并接受改良Nuss手術行經肋間鋼板固定術,均置入1根鋼板。排除標準:年齡<6歲;合并嚴重心、肺疾病,肝、腎功能異常者;數據收集不全者。兩組患兒及家長一般資料比較差異無統計學意義(P>0.05)。本研究符合《赫爾辛基宣言》相關倫理原則。
1.2 方法
1.2.1 對照組 采用傳統疼痛護理方法。組建以主管護士為組長的疼痛護理小組,首先評估患兒術后疼痛程度、頻次,對中重度疼痛患兒上報主治醫師,遵醫囑給予布洛芬懸液口服(10 mg/kg),鎮痛效果不明顯者追加布洛芬用量。同時對家長給予疼痛相關知識健康教育,指導家長與患兒互動,分散患兒注意力,以減輕疼痛。
1.2.2 觀察組 實施循證疼痛護理。由1名副護士長、2名主管護師、4名護士組成循證小組。護士長擔任組長并培訓小組成員。
1.2.2.1 制訂循證護理策略 ①提出問題。循證小組針對目前漏斗胸術后疼痛護理管理的情況,討論后提出如下問題:手術后產生疼痛的誘因?疼痛帶來哪些風險?如何提高鎮痛效果及睡眠質量?如何降低疼痛導致的相關并發癥?如何縮短患兒住院時間等。②循證支持。采用證據檢索與評價,由2名通過循證護理培訓的人員檢索從2008年1月31日至今公開發表的有關文獻。檢索來源包括:中國知網、維普信息資源系統(VIP)、萬方數據資源系統、中國期刊全文數據庫(CNKI)、Pub Med數據庫、Scopuss、Cochrane Library、OVID等。檢索方式采用關鍵詞和自由詞結合的方式,中文檢索詞為“漏斗胸”“Nuss手術”“并發癥”“疼痛”“循證護理”等;英文檢索詞為“Pectus excavatum”“Nuss procedure”“Acute pain”“Evidence-based nursing”等。使用美國Johns Hopkins證據等級與質量評定方法獨立評定文獻[9]。在充分文獻復習和循證的基礎上明確漏斗胸患兒術后疼痛的原因、現狀及影響因素,制訂患兒術后疼痛管理目標及術后急性疼痛初步規范化循證護理流程。③循證結果。問題1:手術后產生疼痛的誘因?術中需要內置鋼板支撐胸壁,由于鋼板卡壓肋骨,患兒術后可以出現劇烈持久的疼痛感[10]。問題2:疼痛帶來哪些風險?劇烈疼痛可能引起脊柱側彎、矯形板移位等嚴重并發癥以及不能深呼吸及咳嗽,進而引起痰液滯留,誘發呼吸道感染。問題3:如何提高鎮痛效果和睡眠質量?龔臘梅等[3]提出:完善術前預判性疼痛評估,根據患兒年齡、肋骨發育情況制訂術后個性化疼痛干預方案;在可引起疼痛的治療性操作前30 min進行疼痛預評估,根據疼痛模擬評分給予超前鎮痛干預;術后評估,疼痛評分≥7分時給予鎮痛藥物,必要時安放自控鎮痛泵[8]。疼痛減輕是提高睡眠質量的前提,入睡前播放患兒喜歡的音樂。問題4:如何減少疼痛帶來的相關并發癥?術前指導患兒練習有效深呼吸、咳嗽、咳痰;術后保持去枕平臥位,選擇硬板床,蓋薄被避免胸部負重,嚴禁翻身及側臥,以防胸廓受壓變形誘發鋼板移位;適時進行超聲霧化吸入。問題5:如何縮短患兒住院時間?手術順利、優質的循證護理、減少并發癥發生是縮短住院時間的基礎[11]。
1.2.2.2 循證護理實施 根據循證結果實施疼痛護理。術中選擇型號適宜的鋼板,減輕對肋骨的卡壓。根據患兒術后疼痛評分采取多模式超前鎮痛方案。對輕度疼痛患兒采用非藥物干預方法,包括舒適體位、切口冷敷物理鎮痛、家長講故事、微信動漫聯合音樂療法。對中度疼痛患兒采用藥物干預結合上述方法,予以布洛芬懸液(10 mg/kg)口服,鎮痛效果不佳時,考慮予以肌內注射苯巴比妥或使用芬太尼鎮痛貼。對重度疼痛患兒,予以口服布洛芬懸液聯合肌內注射苯巴比妥,鎮痛效果不佳時考慮靜脈推注丁三醇。必要時使用自控鎮痛泵(PCIA),使用時間控制在術后72 h內,藥物配置包括生理鹽水加入芬太尼+地佐辛+鹽酸托烷司瓊等,根據患兒體質量給予相應劑量[8]。預防因疼痛導致的鋼板移位。藥物不良反應:觀察用藥后患兒是否發生惡心、嘔吐、呼吸困難、皮膚瘙癢等不良反應,制訂不良反應相關應急處理預案。適時給予霧化吸入。加強護理巡視,發現問題及時解決。
1.2.2.3 質量控制 建立疼痛管理檔案,設計規范記錄表,內容包括疼痛評分、鎮痛方法、用藥劑量、鎮痛效果等。執行國際疼痛學會治療原則:在保證準確疼痛評估和有效疼痛干預的同時,規范急性疼痛護理流程,做到疼痛管理同質化,提高疼痛質量管理水平[12]。各班責任護士加強巡視,嚴格交接班管理,組長加強檢查督導,發現問題及時糾正,定期召開小組總結會議,采用PDCA循環法持續改進護理質量,確保循證護理落實到位。
1.3 觀察指標 ①比較兩組患兒術后疼痛數字評分法(NRS)[13]評分。采用美國國家衛生研究院臨床研究中心制訂的NRS評估患兒術后疼痛情況。量表評分0~10分,0分表示無疼痛感;1~3分表示疼痛輕微,尚能忍受;4~6分表示疼痛較嚴重,亦能忍受;7~10分表示有劇烈疼痛感,不能忍受。評分越高表明患兒疼痛程度越嚴重。記錄患兒術后第2、4、8、12、24、48、72 h以及術后1周疼痛情況。②比較兩組患兒匹茲堡睡眠質量指數量表(PSQI)評分。該量表共7個條目:入眠時間、睡眠質量、睡眠效率、睡眠障礙、催眠藥物、睡眠時間和日間功能障礙。每個條目按0~3分計分,PSQI總分0~21分,得分越高表示睡眠質量越差,PSQI>7分提示存在睡眠障礙。③比較兩組患兒疼痛緩解率。同樣采用數字評分法對護理效果進行評價。疼痛完全緩解:護理治療后無疼痛(評分0分);疼痛部分緩解:疼痛較循證干預前明顯減輕(評分1~3分),睡眠基本正常;輕度緩解:疼痛較循證干預前減輕,但仍有較明顯疼痛(評分4~6分),影響睡眠;無效:與循證干預前比較無變化,疼痛明顯(評分7~10分)。疼痛緩解率(%)=(完全緩解例數+部分緩解例數+輕度緩解例數)/總例數×100%[14]。④比較兩組家長護理滿意度。護理滿意度調查表從疼痛緩解情況、睡眠質量、患兒情緒及飲食狀況4個維度評估家長護理滿意度。
2 結果
2.1 兩組患兒術后NRS評分比較 見表1。
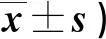
表1 兩組患兒術后NRS評分比較(分,
2.2 兩組患兒PSQI評分比較 見表2。
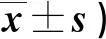
表2 兩組患兒PSQI評分比較(分,
2.3 兩組患兒疼痛緩解率比較 見表3。

表3 兩組患兒疼痛緩解率比較(例)
2.4 兩組家長護理滿意度比較 見表4。

表4 兩組家長護理滿意度比較[名(%)]
3 討論
隨著社會進步,醫學界將疼痛作為繼血壓、脈搏、呼吸、體溫之后的第五大生命體征[15],由此可見疼痛已經成為臨床關注的焦點。漏斗胸手術后疼痛是患兒必然經歷的臨床癥狀,報道顯示約63.08%的住院患者伴不同程度的疼痛癥狀[16]。引起胸部術后疼痛的原因包括手術創傷、肋間神經損傷、胸腔引流管刺激、肋骨卡壓及胸部肌肉炎癥性損傷等[17]。若術后急性期疼痛未得到及時控制,可增加圍術期并發癥發生率,并誘發術后慢性疼痛。所以,醫護人員對術后疼痛采取有效疼痛干預,可以加速患兒康復并有效改善生活質量,提高患兒及家長對疼痛治療的滿意度。
3.1 術后疼痛管理循證實踐的目標 2011年,原衛生部頒布《三級綜合醫院評審標準實施指南》[18]要求醫院應制訂疼痛評估制度并規范開展疼痛評估。為了準確評估患者的疼痛狀況、提升疼痛護理質量,要求將患者的主客觀資料與科學評價相結合開展循證護理實踐。護士作為疼痛管理環節中的第一疼痛評估人,在全面評估疼痛程度、正確執行鎮痛醫囑、給予健康教育、隨時與主管醫生溝通、評估干預效果、有效疼痛管理等方面有著不可替代的作用。近年來,隨著循證醫學的不斷普及,循證護理實踐已成為護理學發展的必然趨勢。漏斗胸患兒Nuss術后疼痛程度與術后24 h疼痛評分、漏斗胸凹陷嚴重程度、肋骨卡壓等多種因素相關[19]。本研究結果顯示,觀察組患兒術后疼痛緩解率高于對照組(P<0.05),與預先疼痛目標的設定、早期識別預判疼痛的誘發因素、制訂疼痛管理目標、充分發揮家屬及患兒主動參與有關,提示循證疼痛護理可明顯提升疼痛管理質量,有效降低漏斗胸患兒Nuss術后疼痛程度、提高術后疼痛緩解率和家長滿意度。
3.2 探索疼痛管理循證實踐體系 疼痛管理體系主要包括疼痛評估和干預、實現患兒術后快速康復2個主要環節。本文結果顯示,患兒術后4~8 h疼痛最嚴重,之后NRS評分呈逐漸下降趨勢,說明循證護理對于術后疼痛干預有效。術后4 h內疼痛較輕,考慮與術后麻醉藥物的延遲作用有關。另外,觀察組患兒術后8、12、24、48、72 h及術后1周疼痛評分逐漸下降,疼痛評分低于對照組(P<0.01),說明循證護理采用多維度、多時間點、連續性疼痛評估可提高疼痛評價的準確性,有效降低了漏斗胸患兒術后急性疼痛評分。有效緩解術后急性疼痛是提高睡眠質量的核心因素,本研究結果顯示,觀察組患兒PSQI評分低于對照組(P<0.01),家長護理滿意度高于對照組(P<0.05,P<0.01),與以往研究[20]結果一致。由此可見,在循證護理的基礎上建立疼痛評估、干預、效果評價一體化管理體系,可以有效改善漏斗胸患兒Nuss術后疼痛程度、促進患兒快速康復、縮短住院時間、提高家長護理滿意度,值得臨床進一步探索和研究。

