雷莫司瓊與昂丹司瓊預防剖宮產蛛網膜下腔阻滯后產婦低血壓的臨床觀察
李福源 鄒麗明 李小婷 陳文華
福建醫科大學附屬協和醫院麻醉科,福建福州 350001
在產科麻醉中應用蛛網膜下腔阻滯技術具有明顯優勢,然而,應用這項技術的過程中,往往會產生一些難以回避的副作用或并發癥,如低血壓、惡心、嘔吐、寒戰等。其中低血壓最常發生,達50%~80%[1]。既往對蛛網膜下腔阻滯后低血壓的防治更多是以左傾體位、預使用升壓藥和麻醉前預補充適量液體為主。但依上述方案處理后,仍有29%~32%的患者發生蛛網膜下腔阻滯后低血壓[2-3]。近年來,部分研究表明5-羥色胺3(5-hydroxytryptamine 3,5-HT3)受體拮抗劑可降低產婦蛛網膜下腔阻滯后低血壓的發生率,這為臨床上防治產科蛛網膜下腔阻滯后低血壓提供了新思路。然而,以往的大多數研究都集中在昂丹司瓊[4-6]。近期臨床研究發現,雷莫司瓊相較于同類5-HT3受體拮抗劑有作用更強,持續時間更久的優勢[7]。本研究旨在探究雷莫司瓊和昂丹司瓊對防治剖宮產蛛網膜下腔阻滯后低血壓的效果,現報道如下。
1 資料與方法
1.1 一般資料
選取福建醫科大學附屬協和醫院2017年9月至2018年1月擇期行剖宮產術的產婦105 例。應用隨機數表法分為A 組(昂丹司瓊4 mg)、L 組(雷莫司瓊0.3 mg+生理鹽水48 ml)和S 組(生理鹽水50 ml),每組各35例。納入標準:①年齡20~40歲,身高150~170 cm,體重指數(body mass index,BMI) 22~32 kg/m2;②美國麻醉醫師協會(ASA)分級Ⅰ~Ⅱ級[4-6];③術前相關檢查均無明顯異常;④產檢胎兒無異常。排除標準:①產婦基礎收縮壓(SBP)≥140 mmHg(1 mmHg=0.133 kPa)或舒張壓(DBP)≥90 mmHg;②患有內分泌(糖尿病等)及心腦血管疾病;③產前診斷胎兒發育異常;④有椎管內麻醉禁忌;⑤近期有5-HT 再攝取抑制劑或偏頭痛藥物用藥史;⑥對試驗藥物過敏者;⑦多胎妊娠;⑧3 次及以上剖宮產史。三組年齡、身高、BMI、首次剖宮產、ASA 分級等一般情況,手術與麻醉相關因素、新生兒1 min 和 5 min Apgar 評分、最高麻醉平面組間比較,差異無統計學意義(P> 0.05),見表1,具有可比性。本研究經醫院醫學倫理委員會批準,患者知情且簽署知情同意書。
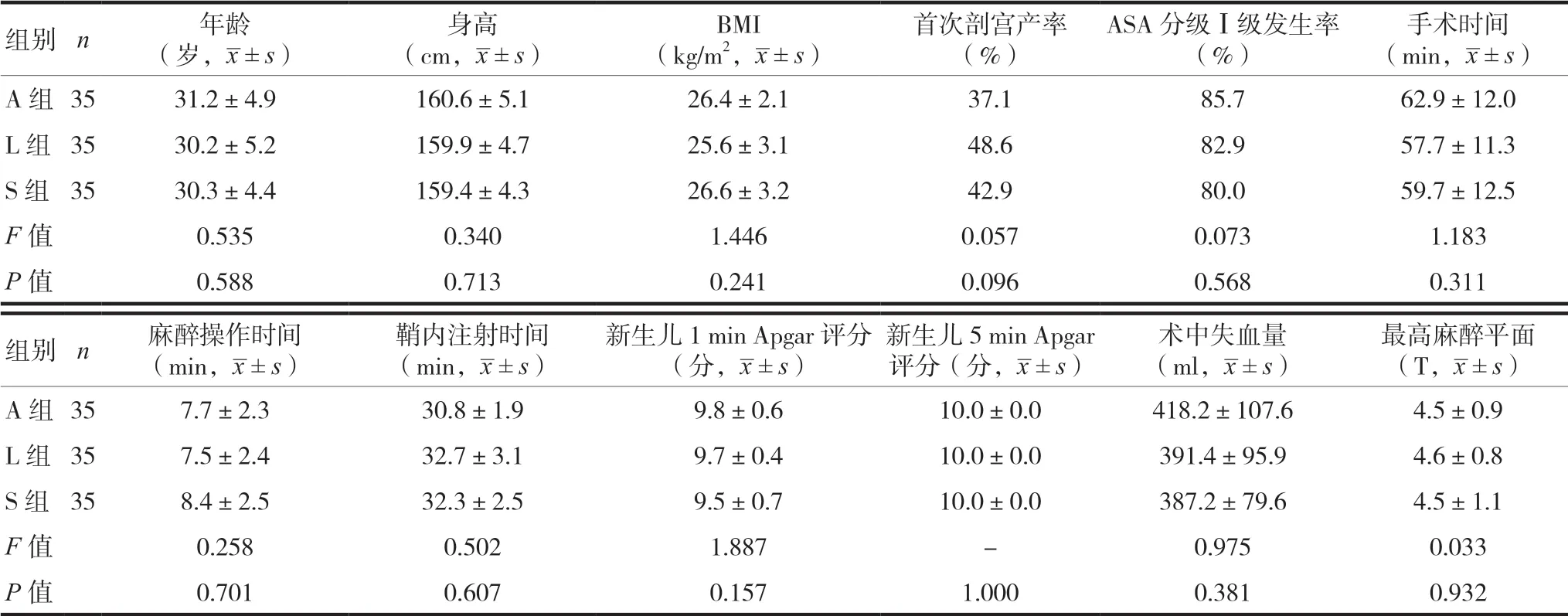
表1 三組一般資料比較
1.2 方法
受試者術前禁食8 h,禁飲4 h。入手術室后予監測心率(HR)、無創血壓(NIBP)、血氧飽和度(SpO2)。平臥(手術床左側傾斜15°)休息5 min后每隔2 min 共測量并記錄3 次NIBP、HR 和SpO2。開放外周靜脈通路(20G),并于10 min 內靜脈滴注完5 ml/kg 的羥乙基淀粉(產品批號:81LL291,北京費森尤斯卡比醫藥有限公司)。隨后,5 min 內完成相應組別試驗藥物的靜脈滴注。A 組:昂丹司瓊(威海愛威制藥有限公司,批號:1706061,規格:4 mg/50 ml);L 組:雷莫司瓊(成都力思特制藥股份有限公司,批號:170302,規格:0.3 mg/2 ml+48 ml生理鹽水);S 組:生理鹽水50 ml,由一位與麻醉管理和數據采集無關的麻醉醫生進行試驗藥物的分組、配置及記錄。
完成試驗藥物的靜脈滴注后,手術床恢復水平位,患者行左側屈髖屈膝位。給予2%利多卡因(天津金耀藥業有限公司,批號:1705112)局部麻醉后,用硬膜外穿刺針穿刺L2~3 間隙,穿破黃韌帶抵達硬膜外腔后,用25G 蛛網膜下腔阻滯針刺破硬脊膜到達蛛網膜下腔,可見腦脊液流出,將由腦脊液稀釋后的0.5%布比卡因(上海朝輝藥業有限公司,批號:1701110)向蛛網膜下腔(頭端)注入:身高(cm)×0.012=容量(ml)[8]。保持布比卡因的推注速率在0.1 ml/s。蛛網膜下腔阻滯完成后,輔助產婦平臥并使手術床左傾15°,同時給予患者面罩吸氧6 L/min 和乳酸鈉林格注射液(浙江天瑞藥業有限公司,批號:718010504)并調整最適滴速以保持靜脈輸液通暢。在胎兒娩出后予縮宮素5 U/100 ml,術后給予地佐辛10 mg(揚子江藥業集團有限公司,批號:16090921)。
1.3 觀察指標及評價標準
①患者入手術室安靜休息5 min 后,予完成3次間隔2 min 的血壓BP、HR 和SpO2的監測并記錄,取其平均值作為基礎值(T0)。蛛網膜下腔阻滯完成2 min 后每間隔2.5 min 監測并完成1 次BP、HR和SpO2的記錄,直至12 次(T1~12)。②分別記錄三組受試者蛛網膜下腔阻滯操作時長(開始左側臥位至恢復平臥位)、鞘內注射時長、手術時長、最高麻醉平面(冷覺法測定)及術中失血量。③記錄分娩后的1 min 和5 min Apgar 評分[9]。④記錄術中出現心動過緩和低血壓的病例數以及術中和術后出現寒戰、惡心及嘔吐的病例數。
1.4 統計學分析
使用SPSS 25.0 和GraphPad Prism 5.0 進行統計分析,正態分布的計量資料以均數±標準差()表示,重復測量資料使用重復測量的多因素方差分析,組間比較使用單因素方差分析,同時檢驗方差齊性。計數資料用[n(%)] 表示,比較使用χ2檢驗或Fisher 確切概率法。組間兩兩比較以P< 0.0167 為差異有統計學意義,其余比較均以P< 0.05 為差異有統計學意義。
2 結果
2.1 三組術中血流動力學比較
三組患者組間BP、HR、SpO2的基礎值比較,差異無統計學意義(P> 0.05);三組患者BP 的最低值組間比較,差異有統計學意義(P< 0.05),L組MAP 最低值較S 組更高,差異有統計學意義(P< 0.0167)。見表2。
表2 三組術中血流動力學比較(±s)

表2 三組術中血流動力學比較(±s)
注 SBP:收縮壓;DBP:舒張壓;MAP:平均動脈壓;HR:心率;SpO2:血氧飽和度;與L 組比較,aP < 0.05;1 mmHg=0.133 kPa
組別 n基礎值最低值SBP(mmHg)SpO2(%)A 組 35 119.7±8.2 69.5±7.287.5±6.4 88.6±13.9 98.3±0.7 90.7±12.6 45.3±6.861.2±7.8 75.2±17.2 98.1±1.1 L 組 35 121.4±8.2 70.1±7.189.8±5.6 84.2±13.6 98.1±0.8 94.2±19.1 49.2±8.4 66.4±11.3 72.7±12.2 97.9±1.2 S 組 35 120.3±8.9 70.8±6.289.6±7.3 90.5±13.8 98.0±0.8 85.2±10.7 44.4±8.1 59.9±9.1a 75.1±14.3 97.9±1.1 F 值0.4060.6521.2122.3081.3843.3873.9854.5780.3240.363 P 值0.6710.6240.2930.1520.2530.0420.0240.0130.7310.713 DBP(mmHg)MAP(mmHg)HR(次/min)SpO2(%)SBP(mmHg)DBP(mmHg)MAP(mmHg)HR(次/min)
三組患者SBP、DBP、MAP、HR 的重復測量資料見圖1。其SBP、DBP、MAP 的下降趨勢止于T3或T4時間點,HR 呈先升高后下降至術前的趨勢(由于蛛網膜下腔阻滯30 min 后血流動力學無明顯波動,故終止統計)。經組內比較可知,T2~7時間點與T0比較,L 組SBP 下降幅度小于A 組和S 組,差異有統計學意義(P< 0.01); T2~3時間點與T0比較,A 組SBP 下降幅度小于S 組,差異有統計學意義(P< 0.01);T3~4時間點與T0比較,L 組MAP 下降幅度小于A 組和S 組,差異有統計學意義(P< 0.01),T2時間點與T0比較,A 組MAP 下降幅度小于S 組,差異有統計學意義(P< 0.01)。
2.2 三組術中、術后不良反應情況比較
三組患者術中心動過緩、寒戰和嘔吐,術后寒戰、惡心及嘔吐的發生率比較,差異無統計學意義(P> 0.05)。L 組比S 組術中惡心的發生率更低,差異有統計學意義(P< 0.0167)。L 組和A 組出現低血壓的發生率均低于S 組,差異有統計學意義(P< 0.0167)。見表3。

表3 三組術中、術后不良反應情況比較[n(%)]
3 討論
心動過緩和低血壓是剖宮產蛛網膜下腔阻滯后常見并發癥。而嚴重的低血壓和心動過緩會導致如心律失常或竇性停搏等嚴重后果。因此產婦蛛網膜下腔阻滯后低血壓對母嬰帶來的潛在危害一直被麻醉界所關注,如何有效預防和減輕蛛網膜下腔阻滯后低血壓也被不斷提出。蛛網膜下腔阻滯后低血壓的主要機制是阻滯了交感神經,其還與副交感神經系統被阻滯有關,具體表現為蛛網膜下腔阻滯后回心血量減少,心室強烈收縮,刺激左心室壁的Bezold-Jarisch 反射(BJR)機械性感受器。同時,低血容量引起血小板活化并釋放5-HT 與5-HT3受體結合,觸發BJR 化學性感受器。最終致使迷走興奮和交感抑制,導致嚴重的心動過緩、低血壓和外周血管舒張[10]。因此,有理由懷疑減輕或阻斷BJR 有利于預防蛛網膜下腔阻滯后低血壓的發生。
基于上述原理,本研究通過術前預靜滴5-HT3受體拮抗劑來觀察剖宮產蛛網膜下腔阻滯后產婦的血流動力學變化,從而得出雷莫司瓊和昂丹司瓊均能有效降低剖宮產蛛網膜下腔阻滯后低血壓的發生率以及減輕SBP 和MAP 的下降程度,這與Sahoo 等[5,8,11-12]的研究結果一致。此外,雷莫司瓊比昂丹司更有效地減輕SBP 的下降程度。依據近期雷莫司瓊對比昂丹司瓊在預防術后惡心、嘔吐上的相關研究,雷莫司瓊對比昂丹司瓊有更強的受體親和力和作用時間更長,這可以用來解釋雷莫司瓊預防蛛網膜下腔阻滯后低血壓效果更佳[13-14]。但近期Marciniak 等[15]在剖宮產蛛網膜下腔阻滯前預使用8 mg 昂丹司瓊的試驗中卻未驗證昂丹司瓊能夠降低蛛網膜下腔阻滯后低血壓發生率和減輕血壓下降程度。依據Wang 等[16]在昂丹司瓊預防產科蛛網膜下腔阻滯后低血壓量效關系的研究中認為4 mg 昂丹司瓊更有效預防蛛網膜下腔阻滯后低血壓的結論,可以認為Marciniak 等[15]的陰性結果是試驗藥物劑量不同所致,這也是本試驗使用4 mg 昂丹司瓊的原因。本研究未發現雷莫司瓊和昂丹司瓊能夠減輕蛛網膜下腔阻滯后舒張壓的降低程度,這與Sahoo 等[5,8]的研究結果一致。
本研究未發現雷莫司瓊或昂丹司瓊能夠有效預防產科蛛網膜下腔阻滯后寒戰。這可能與蛛網膜下腔阻滯后發生的寒戰受到手術時長、出血量、患者年齡、寒戰的判斷標準不一致等的影響。
本研究發現,雷莫司瓊能預防剖宮產術中惡心。但在預防術后惡心、嘔吐上,雷莫司瓊和昂丹司瓊均未見明顯效果,這與既往的部分研究結果不一致[7,13]。鑒于本研究常規給予縮宮素和地佐辛,因此,不能排除上述藥物的相關副作用,如惡心、嘔吐等會對試驗結果產生影響。
本研究不足之處:未統計蛛網膜下腔阻滯后升壓藥的用量,無法進一步判斷5-HT3受體拮抗劑能否減少產科蛛網膜下腔阻滯后升壓藥的用量。同時,鑒于血容量與血壓的關系,今后可采用超聲等技術精確評估產婦蛛網膜下腔阻滯前容量來進一步判斷5-HT3受體拮抗劑對蛛網膜下腔阻滯后血流動力學的影響。
綜上所述,術前預給予5-HT3受體拮抗劑對降低擇期產科蛛網膜下腔阻滯后低血壓的發生率有一定效果。在減輕蛛網膜下腔阻滯后SBP 和MAP 的降低程度上,雷莫司瓊比昂丹司瓊更有效。因此,蛛網膜下腔阻滯前給予產婦雷莫司瓊可作為預防產科蛛網膜下腔阻滯后低血壓的措施,并供臨床選用。

