基于“動靜結合”理論設計胸腰椎外固定支具與臨床療效研究*
劉恩旭,段嘉豪,蔣浩波,鄭 洋,楊少鋒
1.湖南中醫藥大學第一附屬醫院,湖南 長沙 410007;2.湖南中醫藥大學,湖南 長沙 410208
椎體壓縮性骨折(vertebral compression fracture,VCF)通常會導致嚴重的背部疼痛、活動受限、脊柱后凸、睡眠不足、生活質量下降等情況,是臨床中較為常見的脊柱骨折[1-2],而單純胸腰VCF 是發生在以T11-T12和L1-L2節段為主的穩定性骨折,不伴隨神經損傷癥狀[3]。單純胸腰VCF的治療可以分為手術治療和保守治療,手術治療方式多以經皮球囊擴張椎體后凸成形術(percutaneous kyphoplasty,PKP)和切開復位經椎弓根螺釘內固定術為主[4];保守治療包括長期臥床休息、牽引治療、支具等[5]。有學者[6]認為支具是治療單純胸腰VCF 的一種低風險、經濟有效的方法,并且在許多情況下其療效與手術治療相當,同時也能夠避免感染、血栓栓塞、骨水泥外滲導致的神經功能損害等手術并發癥[7-8]。
“動靜結合”理論作為中醫骨傷四大治療原則之一,強調保持“動”與“靜”二者之間相互制約與協調的平衡關系。骨折的治療既需要傷肢的功能鍛煉,也需要良好的固定,通過肌肉收縮帶來的軸向應力促進骨折斷端的愈合[9]。因此,基于“動靜結合”理論,運用3D 打印技術,設計出以可改變式縱向支持力為“動”,以支具自身持續性、穩定性的支持力為“靜”,具有自主知識產權的可控式新型動力性胸腰椎外固定支具,并在湖南中醫藥大學第一附屬醫院臨床運用中取得了滿意的效果,現將結果報告如下。
1 資料與方法
1.1 一般資料
選取2019 年12 月—2022 年4 月湖南中醫藥大學第一附屬醫院脊柱一科就診的60 例單純胸腰VCF 患者作為研究對象。采用隨機數表法分為PKP組和支具組,每組各30例。PKP組中男性14例,女性16例;年齡50~79歲,平均年齡(62.8±8.6)歲;骨折部位:T125 例,L115 例,L210例。支具組中男性13 例,女性17 例;年齡53~85 歲,平均年齡(65.6±9.3)歲;骨折部位:T126 例,L115 例,L29 例。兩組患者一般資料具有可比性(P>0.05)。本研究經醫院醫學倫理委員會審批,患者知情同意。
1.2 診斷標準
患者自述有明確的外傷史;存在局部壓痛、叩擊痛、腫脹等癥狀;胸腰椎正側位X 線可明確椎體是否骨折。納入標準:(1)年齡≥18 歲;(2)新鮮單階段單純胸腰VCF;(3)患者自愿參與本項研究并簽署項目知情同意書。排除標準:(1)有嚴重基礎疾病或合并多器官功能障礙;(2)出現神經及脊髓壓迫癥狀;(3)語言障礙。
1.3 治療方法
PKP 組采用常規PKP 治療,具體如下:患者俯臥于脊柱手術架,腹部懸空,用護墊保護下頜、下肢。在持續牽引下予以按壓行骨折手法整復,C 臂透視下見椎體高度得以恢復,調整體位至雙側椎弓根影等大等圓,棘突位于中線,根據情況可選擇單側或雙側椎體穿刺。然后用1%利多卡因5 mL逐層浸潤麻醉至骨膜。尖刀戳開皮膚約0.5 cm,開口錐保持外傾25°角,從椎弓根外側緣進入,在進入過程及后續的操作中,C 臂透視下保持穿刺通道在正位不超過椎弓根內側緣,側位超過椎體后壁前方5 mm。用鉸刀疏通工作通道至椎體前緣1/3,球囊插入加壓至8 ppi,透視見位置良好后將骨水泥調至拉絲期,透視下注入約4.8 mL,透視證實位置良好,無滲漏待骨水泥干固后,拔出工作通道。
支具組在局部鎮痛下對患者進行過伸牽引法,指導患者俯臥在治療床上,使用枕墊墊高患者胸部及骨盆,術者運用理筋手法沿患者腰背部自上而下進行肌肉放松。第一助手在患者頭側用雙手托舉腋窩向背側及頭側進行持續牽引,第二助手在患者尾側握住患者踝關節向上及尾側進行持續牽引,第三助手位于術者對側托舉患者的骨盆及大腿。此時患者的胸腰椎已呈過伸狀態,術者以雙手掌根為著力點,以患者患處椎體為中心點向下適力按壓復位骨折,隨后行側位X 線檢查復位是否成功。復位成功后,給予患者佩戴可控式胸腰椎外固定支具,調節支具前方撐開裝置的高度以及后方角度,每日行3 次腰背肌功能鍛煉,治療12周。
可控式胸腰椎外固定支具的制作及設計原理:對患者復位成功后隨即對患者行胸腰段仰臥位MRI 及CT 掃描,分別通過3-matic solid-work 及MIMICS 20.0 構建軟組織結構模型和脊柱三維模型,將模型的數據導入por-E 中進行支具設計,最終通過3D打印技術完成支具的制作(圖1)。在材料選擇方面,該支具采用固化程度及濕態強度高的光敏樹脂材料,可以減少后固化過程中的變形[10],從而使支具更加貼合患者身體。在支具力學及整體設計方面,該支具分為外固定骨骼部分和可調節支撐部分,其中外固定骨骼整體結構又可分為上、中、下三部分構成。上部分區域為平齊鎖骨經腋窩環至兩側肩胛區,該部分能夠對骨折椎體在冠狀面產生向上的支撐力;中間部分銜接上部分下端,平腋窩從背部環于鎖骨中線,起到分散脊柱應力于其他關節的作用;下部分主要覆蓋區域為臀部及兩側髂棘,分散骨折椎體后柱垂直應力。三部分相互協調配合,在冠狀面、矢狀面向不同受力點分散脊柱垂直應力,并能拉伸前縱韌帶,使椎體處于相對穩定的過伸體位,能夠減少骨折椎體在水平面的受力和椎旁肌肉的負荷,能夠為椎體恢復力學穩定創造條件。在支具可調節支撐方面(圖2),隨著患者治療進展需要,可通過調節前方可控制撐開結構調控支撐力大小。支具兩部分的結合既能提供安全穩定的支撐力,又可以根據治療的進展動態的調節前方支撐范圍,并配合后方10°的安全活動限制裝置,能夠為患者胸腰椎生理活動創造動態空間,鍛煉椎旁肌肉,避免肌肉萎縮,促進骨折愈合,做到了“靜中有動,動中有靜”,充分體現了中醫骨傷“動靜結合”的理論。
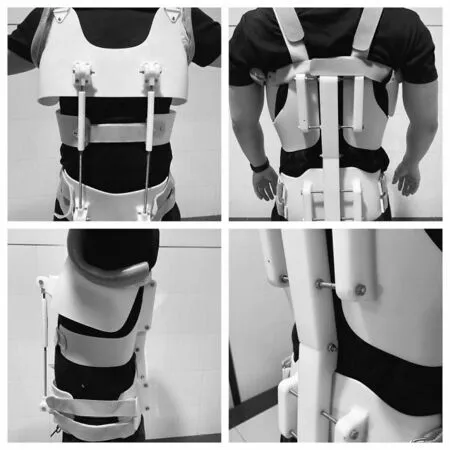
圖1 模特穿戴支具成品
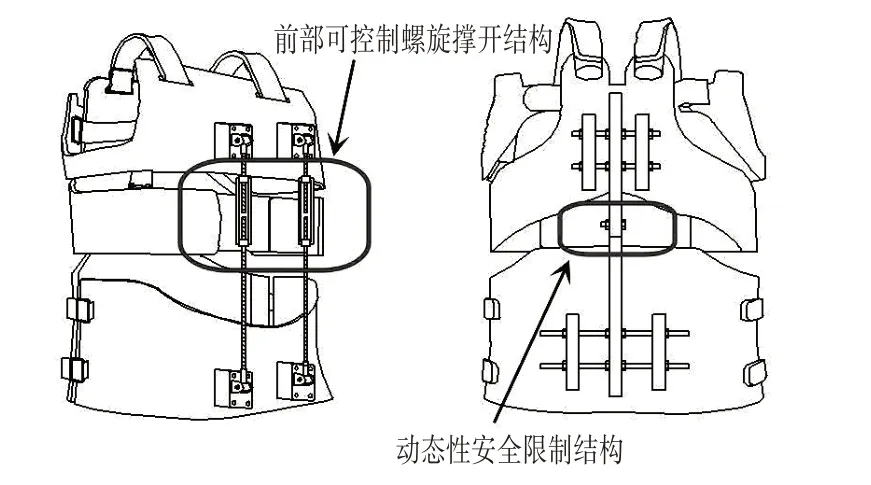
圖2 支具整體設計圖
1.4 觀察指標
(1)觀察兩組患者不同時間點(治療前、治療后1 d、治療后1 個月、治療后3 個月、治療后6 個月、治療后12 個月) 視覺模擬評分表(visual analogue scale,VAS) 評分、患者Oswestry 功能障礙指數(Oswestry disability index,ODI)評分。(2)對兩組患者不同時間點行側位胸腰椎X線影像學檢查,觀察脊柱后凸Cobb角、椎體前緣壓縮度(anterior vertebral body compression,AVBC)[11]。(3)比較兩組患者住院期間的住院費用及臥床時間。
1.5 統計學方法
采用SPSS 26.0 軟件進行統計分析。計量資料以均數±標準差(±s)表示,對符合正態分布的數據采取成組t 檢驗,對不符合正態分布的數據采取秩和檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者治療前后ODI評分情況
治療前、治療后1 個月、治療后3 個月、治療后6 個月、治療后12個月,兩組患者ODI評分比較,差異無統計學意義(P>0.05);治療后1 d,兩組患者ODI 評分比較,差異有統計學意義(P<0.05)。見表1。
表1 兩組患者治療前后ODI評分情況(±s)分
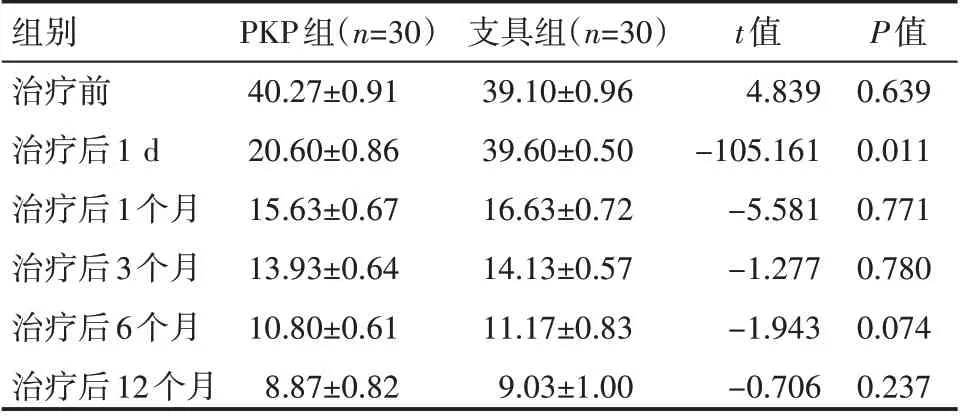
表1 兩組患者治療前后ODI評分情況(±s)分
組別治療前治療后1 d治療后1個月治療后3個月治療后6個月治療后12個月PKP組(n=30)40.27±0.91 20.60±0.86 15.63±0.67 13.93±0.64 10.80±0.61 8.87±0.82支具組(n=30)39.10±0.96 39.60±0.50 16.63±0.72 14.13±0.57 11.17±0.83 9.03±1.00 t值4.839-105.161-5.581-1.277-1.943-0.706 P值0.639 0.011 0.771 0.780 0.074 0.237
2.2 兩組患者治療前后VAS評分情況
治療前、治療后1 個月、治療后3 個月、治療后6 個月、治療后12 個月,兩組患者VAS 評分比較,差異無統計學意義(P>0.05);治療后1 d,兩組患者VAS 評分比較,差異有統計學意義(P<0.05)。見表2。
表2 兩組患者治療前后VAS評分情況(±s)分
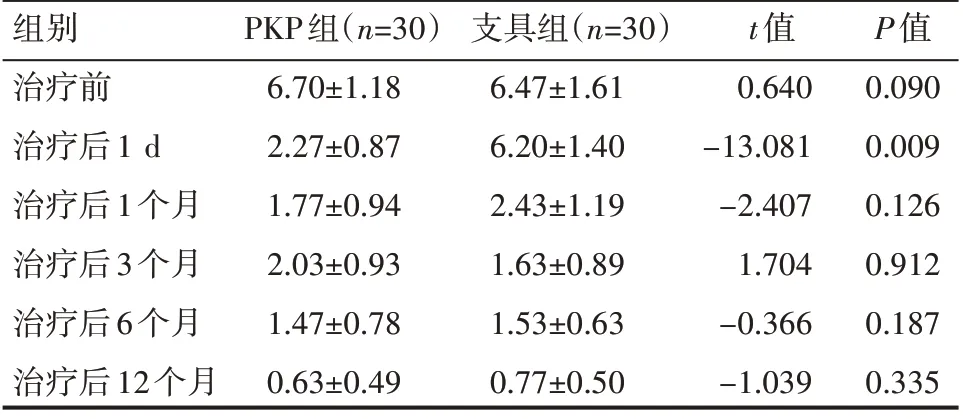
表2 兩組患者治療前后VAS評分情況(±s)分
組別治療前治療后1 d治療后1個月治療后3個月治療后6個月治療后12個月PKP組(n=30)6.70±1.18 2.27±0.87 1.77±0.94 2.03±0.93 1.47±0.78 0.63±0.49支具組(n=30)6.47±1.61 6.20±1.40 2.43±1.19 1.63±0.89 1.53±0.63 0.77±0.50 t值0.640-13.081-2.407 1.704-0.366-1.039 P值0.090 0.009 0.126 0.912 0.187 0.335
2.3 兩組患者治療前后脊柱后凸Cobb角情況
治療前,兩組患者脊柱后凸Cobb 角比較,差異無統計學意義(P>0.05);治療后1 d、治療后1個月、治療后3 個月、治療后12 個月,兩組患者脊柱后凸Cobb 角比較,差異有統計學意義(P<0.05)。見表3。
表3 兩組患者治療前后脊柱后凸Cobb角情況(±s)°
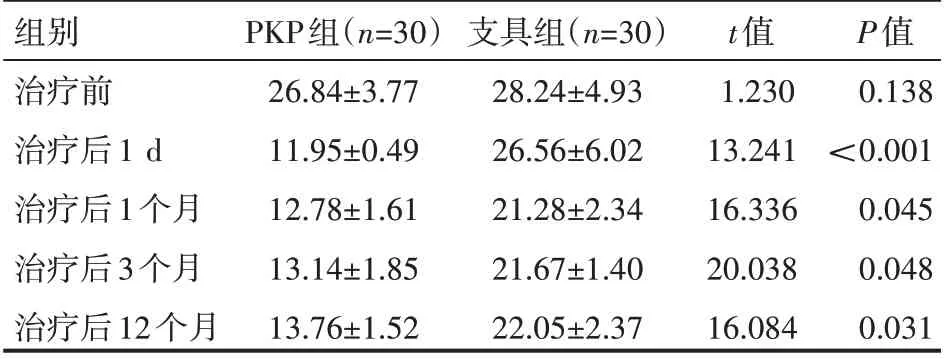
表3 兩組患者治療前后脊柱后凸Cobb角情況(±s)°
組別治療前治療后1 d治療后1個月治療后3個月治療后12個月PKP組(n=30)26.84±3.77 11.95±0.49 12.78±1.61 13.14±1.85 13.76±1.52支具組(n=30)28.24±4.93 26.56±6.02 21.28±2.34 21.67±1.40 22.05±2.37 t值1.230 13.241 16.336 20.038 16.084 P值0.138<0.001 0.045 0.048 0.031
2.4 兩組患者治療前后AVBC情況
治療前后,兩組患者AVBC 比較,差異無統計學意義(P>0.05),見表4。
表4 兩組患者治療前后AVBC情況(±s)%
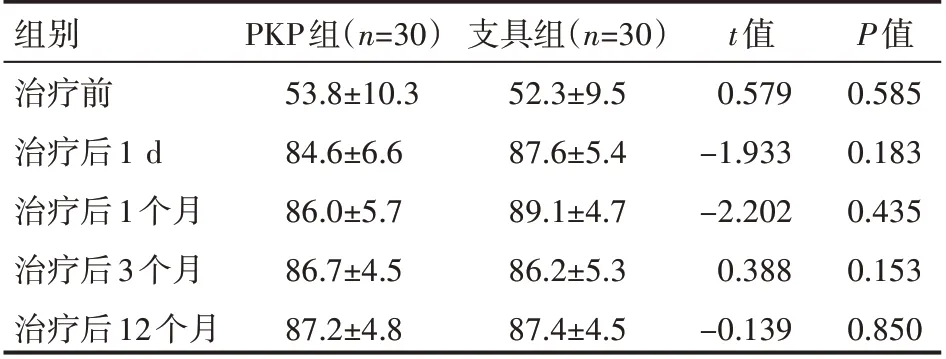
表4 兩組患者治療前后AVBC情況(±s)%
組別治療前治療后1 d治療后1個月治療后3個月治療后12個月PKP組(n=30)53.8±10.3 84.6±6.6 86.0±5.7 86.7±4.5 87.2±4.8支具組(n=30)52.3±9.5 87.6±5.4 89.1±4.7 86.2±5.3 87.4±4.5 t值0.579-1.933-2.202 0.388-0.139 P值0.585 0.183 0.435 0.153 0.850
2.5 兩組患者臥床時間與住院費用情況
PKP 組臥床時間為(5.17±1.26)d,支具組臥床時間為(4.43±1.35) d,組間比較差異無統計學意義(t=2.168,P>0.05);PKP 組住院費用為(3.64±0.13)萬元,高于支具組的(1.50±0.06)萬元,組間比較,差異有統計學意義(t=80.057,P<0.05)。
3 討論
手法復位是治療VCF的常用保守治療手段,但需要長期臥床,這對合并多種基礎疾病的高齡患者來說,易誘發泌尿、褥瘡及心肺系統等疾病,并增加因骨量丟失而發生再骨折的風險,不利于患者康復[12]。目前,有多種不同的胸腰椎骨折手術方法和器械技術,但支具仍然是胸腰椎損傷保守治療的主要手段,神經系統完好的外傷性胸腰椎骨折患者通常可以通過支具進行非手術治療[6]。支具的主要作用是防止前屈,減輕前柱和椎體的負荷,穩定受傷的脊柱節段,有利于促進骨折的愈合和減輕疼痛[6]。Gnanenthiran 等[13]發現,支具相比外科手術更有益于治療神經功能完好的椎體爆裂性骨折,并且并發癥發生率和成本更低。有國外研究[14]報道,接受手術的患者總住院費用是非手術治療的同等患者的2~4 倍,這與本研究結果相似。另外,Wood 等[15]在一項長期隨訪中發現,接受支具或石膏非手術治療的患者與接受手術治療的患者相比,疼痛更少。在臨床中,患者的神經系統狀態是VCF是否采用手術治療的首要考慮因素,對于胸腰椎骨折后出現神經功能缺損的患者,如椎體爆裂性骨折伴有碎片后移導致的損傷,通常需要緊急手術干預。
現代醫學研究發現,脊柱的生理功能活動和平衡穩定主要依賴兩方面因素:一是由脊柱椎體、附件、椎間盤以及韌帶構成的內源性因素,稱之為靜力平衡;二是由脊柱周圍軟組織及肌群構成的外源性因素,稱之為動力平衡。二者相互協調達到動靜平衡穩定對脊柱生理功能活動至關重要[16]。這與中醫骨傷治療原則中強調的“動靜結合”理論是不謀而合的。祖國醫學對骨折復位的觀念追求上不僅是斷端幾何位置的穩固,還要對傷肢康復鍛煉等生理功能活動提供有利條件[17]。“動靜結合”理論最早可追溯到《黃帝內經》,唐代《仙授理傷續斷秘方》對其做了進一步的規范,強調“固定與活動相統一”,奠定了該理論的雛形[18]。這一理論提示在骨折的治療過程中,要保持“動靜結合”的平衡狀態,即正確處理好功能鍛煉和靜養關系,才可以使周身氣血經絡通暢,關節活動流利。
本研究設計的胸腰椎外固定支具,與傳統支具相比,將中醫骨傷“動靜結合”理論與現代3D 打印技術相結合,通過計算機分析臨床數據,可更加精準地定制支具,并通過支具前后多點調控,有效穩定傷椎,減輕椎體壓力及防止椎旁肌萎縮,縮短患者臥床時間,使患者能盡早下床,促進血液循環,增加鈣的吸收率,預防骨質疏松,解決了臨床中針對單純胸腰VCF保守治療的相關問題。研究結果表明,PKP 與支具在單純胸腰VCF 的治療上均能發揮較好的臨床應用效果,促進患者病情康復,但支具較PKP具有操作簡便、創傷小、住院費用低等優勢。后期還需多中心大樣本進一步研究證實。

