小兒肺炎支原體肺炎并發消化道系統損害的相關影響因素分析
錢元原 季衛剛 陳艷艷 張娟
【摘要】 目的:探討小兒肺炎支原體肺炎并發消化道系統損害的相關影響因素。方法:回顧性分析2020年1月—2023年3月南通大學附屬南通婦幼保健院收治的132例小兒肺炎支原體肺炎患兒臨床資料,根據是否并發消化道系統損害分為消化道系統損害組(n=35)、非消化道系統損害組(n=97)。收集患兒一般資料,包括性別、年齡、體重、發熱病程、病程、大環內酯類藥物開始使用時間、糖皮質激素開始使用時間、紅細胞沉降率(ESR)、C反應蛋白(CRP)水平、白細胞(WBC)水平、中性粒細胞百分比。對一般資料進行單因素分析,再對有統計學差異因素的進行多因素logistic回歸分析。結果:132例小兒肺炎支原體感染患兒發生35例消化道系統損害,發生率26.52%(35/132)。單因素分析顯示,兩組性別、體重、病程、糖皮質激素開始使用時間、ESR、WBC、中性粒細胞百分比對比,差異均無統計學意義(P>0.05)。兩組年齡、發熱病程、大環內酯類藥物開始使用時間、CRP水平比較,差異均有統計學意義(P<0.05)。logistic回歸分析顯示,年齡≤3歲、發熱病程≥7 d、大環內酯類藥物使用時間<3 d、CRP≥10 mg/L是小兒肺炎支原體感染并發消化道系統損害的獨立危險因素(OR>1且P<0.05)。結論:小兒肺炎支原體肺炎患兒并發消化道系統損害與年齡≤3歲、發熱病程≥7 d、大環內酯類藥物使用時間<3 d、CRP≥10 mg/L有關。
【關鍵詞】 小兒肺炎支原體肺炎 消化道系統損害 影響因素 炎癥水平 大環內酯類
肺炎支原體感染是小兒肺炎的常見病因,兒童身體免疫力與抵抗力低下,病菌容易入侵肺部,導致炎癥發生[1-2]。肺炎支原體肺炎患兒以呼吸急促、咳嗽、發熱等為主要臨床表現,病情持續進展可能引起肺外器官組織損害,如血液系統、消化系統、神經系統、皮膚系統等,其中消化系統損害發生率可達30%[3-5]。肺炎支原體肺炎并發消化道系統損害癥狀不明顯,容易被臨床漏診或誤診,延誤最佳診治時機,從而導致消化道癥狀進行性加重,增加肺炎治療難度,延長病程,對預后尤為不利[6]。因此,了解并分析肺炎支原體肺炎并發消化道系統損害的相關影響因素,為臨床診療提供一定參考意見十分必要。為此,本研究回顧性分析2020年1月—2023年3月南通大學附屬南通婦幼保健院收治的132例小兒肺炎支原體肺炎患兒臨床資料,旨在探討消化道系統損害相關影響因素,現報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2020年1月—2023年3月本院收治的132例小兒肺炎支原體肺炎患兒臨床資料。男65例,女67例;年齡5個月~6歲,平均(3.04±0.39)歲;體重13~33 kg,平均(20.06±3.78)kg。納入標準:符合文獻[7]《諸福棠實用兒科學》中小兒肺炎診斷;經實驗室檢查肺炎支原體肺炎;有發熱、氣促、咳嗽等癥狀;X線檢查見肺部片狀陰影,肺紋理增多;臨床病例資料齊全。排除標準:免疫系統缺陷;合并其他肺部疾病;肝腎功能障礙;凝血功能異常;病發期間有其他感染性疾病。本次研究經過本院醫學倫理委員會同意。
1.2 方法
所有患兒進行抗感染、補液、止咳等對癥治療,根據是否并發消化道系統損害分為兩組。自制調查表,并將調查表打印后分給患兒家屬,在相關人員指導下進行填寫,填寫完畢后回收,共分發132份,回收132份,回收有效率100%;資料包括性別、年齡、體重、發熱病程、病程、大環內酯類藥物使用時間、糖皮質激素開始使用時間、紅細胞沉降率(erythrocyte sedimentation rate,ESR)、C反應蛋白(C reactive protein,CRP)水平、白細胞(white blood cell count,WBC)水平、中性粒細胞百分比。消化道系統損害診斷標準:患兒有腹瀉腹痛、惡心嘔吐等癥狀,實驗室檢查指標如血清總膽紅素、轉氨酶、淀粉酶等升高。血清學指標如ESR、CRP、WBC、中性粒細胞百分比。
1.3 觀察指標
(1)消化道系統損害發生率:統計132例小兒肺炎支原體肺炎患兒消化道系統損害發生率。(2)小兒肺炎支原體肺炎并發消化道系統損害相關影響因素分析:對一般資料進行單因素分析,再對差異有統計學意義的因素的進行多因素logistic回歸分析。
1.4 統計學處理
運用SPSS 22.0分析數據,率(%)表示計數資料,行字2檢驗;符合正態分布的計量資料以(x±s)表示,行t檢驗;logistic回歸分析多因素。以P<0.05為差異有統計學意義。
2 結果
2.1 消化道系統損害發生率
132例小兒肺炎支原體肺炎患兒,發生35例消化道系統損害,發生率26.52%(35/132)。
2.2 小兒肺炎支原體肺炎并發消化道系統損害的單因素分析
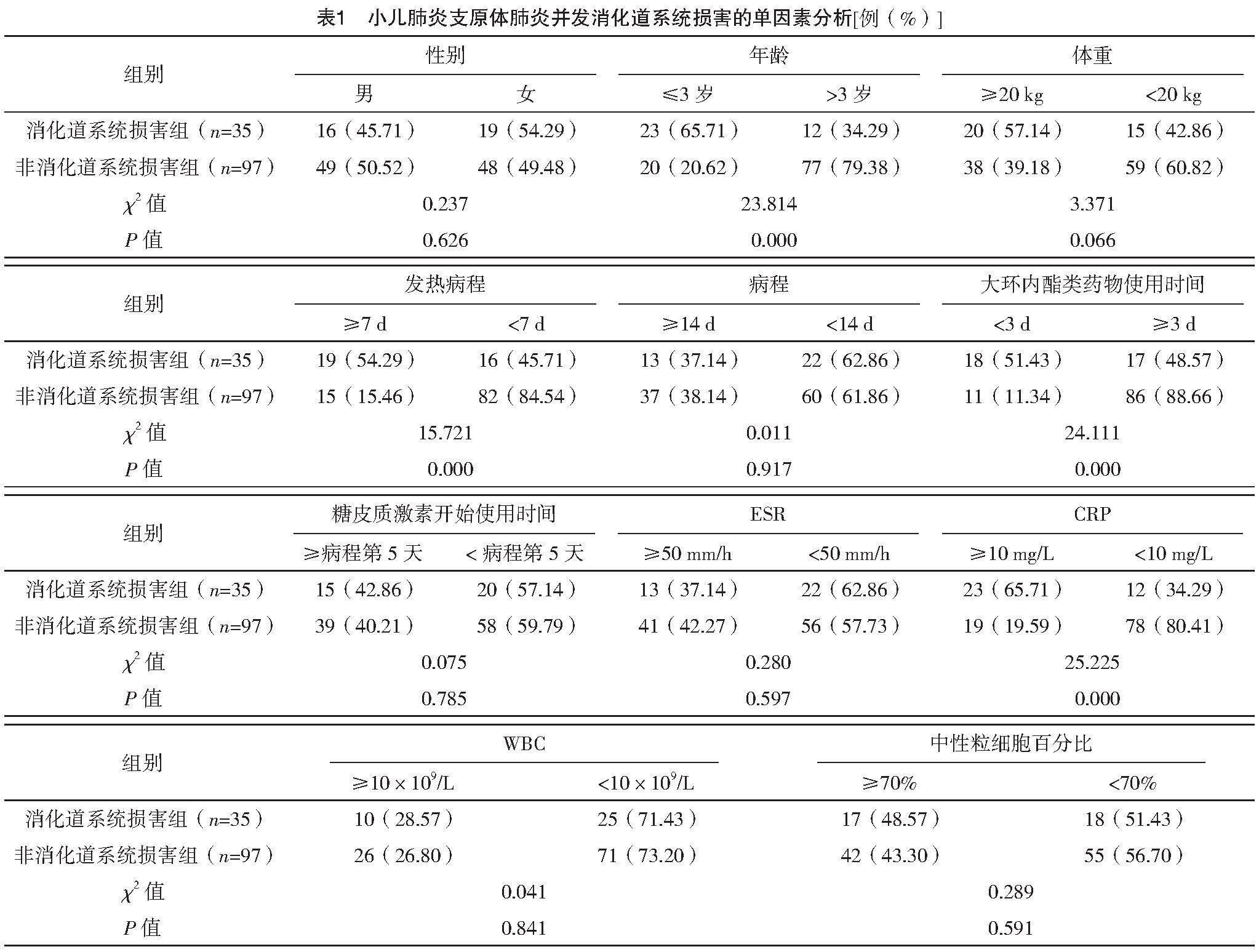
單因素分析顯示,兩組性別、體重、病程、糖皮質激素開始使用時間、ESR、WBC、中性粒細胞百分比對比,差異均無統計學意義(P>0.05);兩組年齡、發熱病程、大環內酯類藥物使用時間、CRP水平比較,差異均有統計學意義(P<0.05)。見表1。
2.3 小兒肺炎支原體肺炎并發消化道系統損害的多因素分析
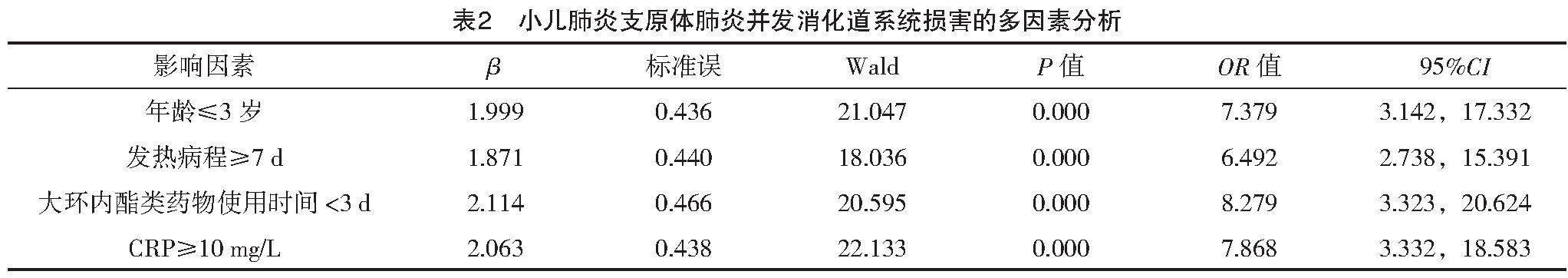
以并發消化道損害為應變量(未發生=0,發生=1);以單因素分析中差異有統計學意義的為自變量進行賦值:年齡(>3歲=0,≤3歲=1)、發熱病程(<7 d=0,≥7 d=1)、大環內酯類藥物使用時間(≥3 d=0,<3 d=1)、CRP(≤10 mg/L=0,>10 mg/L=1)。logistic回歸分析顯示,年齡≤3歲、發熱病程≥7 d、大環內酯類藥物使用時間<3 d、CRP≥10 mg/L是小兒肺炎支原體肺炎并發消化道系統損害的獨立危險因素(OR>1且P<0.05),見表2。
3 討論
小兒肺炎支原體肺炎發病機制復雜,小兒群體免疫力差,氣溫驟降、受涼等會進一步降低機體的病菌抵御能力,病菌易經呼吸道侵入肺部[8-10]。加之小兒呼吸系統發育不成熟,氣道纖毛的運動能力低下,無法將入侵的病菌清除,此時病菌大量繁殖導致氣道黏膜水腫及局部炎癥反應,引起發熱等癥狀[11-12]。有研究指出,肺炎支原體肺炎不僅會引起呼吸道相關癥狀,損害肺功能,部分患兒還會出現消化道系統損害[13]。
目前臨床對于小兒肺炎支原體肺炎并發消化道系統損害的發病機制還未完全明確,普遍認為與肺炎支原體通過淋巴液、血液、腹腔積液等直接侵襲肝膽胰脾、胃腸等消化系統組織有關;同時肺炎支原體肺炎導致機體抗原性出現變化,激活免疫蛋白球白E介導的超敏反應,促使體液與細胞免疫失衡,炎癥反應,從而引起靶器官病變,造成消化系統損害[14-15]。小兒肺炎支原體肺炎并發消化道系統損害會進一步加劇原發病治療難度,因此分析消化道系統損害相關影響因素,指導臨床診療的開展有重要意義。132例小兒肺炎支原體肺炎患兒,發生35例消化道系統損害,發生率26.52%(35/132);單因素分析顯示,兩組性別、體重、病程、糖皮質激素開始使用時間、ESR、WBC、中性粒細胞百分比對比,差異均無統計學意義(P>0.05);兩組年齡、發熱病程、大環內酯類藥物開始使用時間、CRP水平比較,差異均有統計學意義(P<0.05);logistic回歸分析顯示,年齡≤3歲、發熱病程≥7 d、大環內酯類藥物使用時間<3 d、CRP≥10 mg/L是小兒肺炎支原體肺炎并發消化道系統損害的獨立危險因素(OR>1且P<0.05)。分析原因為,(1)年齡≤3歲:年齡是小兒肺炎支原體肺炎并發消化系統損害的重要影響因素,年齡較小的患兒免疫系統功能發育成熟度不及年齡稍大的患兒,故機體消化系統器官組織免疫損傷更加嚴重,年齡越小容易出現腹痛、腹瀉等消化道損害癥狀[16-17]。(2)發熱病程≥7 d:發熱及長時間發熱能夠反映機體的炎癥水平,且發熱時間越長,提示體內炎癥控制效果越差,消化道損害發生風險越高。(3)大環內酯類藥物使用時間<3 d:抗生素在小兒肺炎支原體肺炎治療中有重要的作用,大環酯類抗生素為首選藥,具有較強的抗感染作用,盡早應用能縮短發熱病程,加快癥狀緩解;反之大環內酯類藥物使用的時間晚,則應用時間較短,效果難以達預期,進而可能造成發熱、炎癥控制效果不理想,故會增加消化道損害風險[18-19]。(4)CRP≥10 mg/L:CRP在小兒肺炎支原體肺炎發生及發展過程中發揮重要作用,該指標比較穩定,不受性別、年齡等其他因素影響,因此可較好地判斷組織損傷程度;CRP水平升高,表示體內炎癥損傷嚴重,患兒消化系統損害的發生風險隨之增加[20]。
綜上所述,年齡≤3歲、發熱病程≥7 d、大環內酯類藥物使用時間<3 d、CRP≥10 mg/L是小兒肺炎支原體肺炎并發消化道系統損害的獨立危險因素,臨床應根據危險因素盡早制訂相關處理措施。
參考文獻
[1]王永軍,李萬怡,王文媛,等.兒童肺炎支原體感染相關的壞死性肺炎臨床分析[J].中國醫藥導刊,2022,24(4):384-388.
[2]張夢瑩,胡雪晴.思維導圖引導優質護理對肺炎支原體感染性大葉性肺炎患兒的干預效果用[J].海南醫學,2021,32(21):2853-2856.
[3]襲學芹,尹立巖,李丕寶.以肺外表現為主的小兒肺炎支原體肺炎[J].臨床誤診誤治,2021,34(4):72.
[4]涂莉莉,章曼曼,潘亞囡,等.支原體合并腺病毒感染肺炎患兒臨床特征及危險因素分析[J].醫學研究雜志,2022,51(9):149-153.
[5]孫慧,郭艷梅,李君娥,等.兒童肺炎支原體肺炎混合感染特征及危險因素分析[J].中國醫藥導報,2020,17(32):83-86.
[6]郭佳,董敏.集束化護理干預對肺炎支原體感染合并支氣管哮喘患兒肺功能、治療依從性及生存質量的影響[J].國際護理學雜志,2021,40(7):1242-1247.
[7]胡亞美,江載芳,申昆玲.諸福棠實用兒科學[M].8版.北京:人民衛生出版社,2015:1253-1288.
[8]王春暉,趙宏芳,楊潔.維生素A聯合酪酸梭菌活菌散劑治療支原體肺炎繼發腹瀉的效果觀察[J].中國婦幼保健,2021,36(17):3999-4002.
[9]李偉玲,唐代煒,陳麗麗,等.肺炎支原體肺炎患兒血清維生素A、E水平及其與肺外并發癥的相關性[J].廣西醫學,2021,43(14):1695-1699.
[10]張麗君,安淑華,王艷艷,等.大環內酯類耐藥肺炎支原體肺炎伴肺實變患兒的臨床特征[J].臨床誤診誤治,2021,34(4):54-58.
[11]王雪,高密密,尹力,等.兒童肺炎支原體肺炎并發大葉性肺炎的危險因素[J].中華醫院感染學雜志,2021,31(2):277-280.
[12]胡楊,劉春峰.兒童肺炎支原體相關肺外并發癥臨床表現及發病機制[J].中國小兒急救醫學,2021,28(1):7-11.
[13]張帆,魯菲菲,張爽,等.醫護與家屬協同護理模式在小兒肺炎護理中的價值研究[J].現代中西醫結合雜志,2021,30(25):2843-2845.
[14]岳雪艷,趙妮娜,陳旭梅.層級鏈式護理模式在小兒肺炎臨床治療中的應用價值[J].現代中西醫結合雜志,2022,31(2):266-269.
[15]曹麗,孫紅翠.超聲霧化吸入治療小兒肺炎的臨床護理干預[J].貴州醫藥,2022,46(8):1342-1343.
[16]杜春艷,張妮妮,江遜.小劑量與常規劑量糖皮質激素輔助治療小兒難治性肺炎支原體肺炎合并肺外并發癥臨床效果及安全性觀察[J].貴州醫藥,2021,45(7):1097-1098.
[17]張麗俠,李榮利,李萍,等.小兒肺炎支原體感染臨床特征及危險因素分析[J].中國病原生物學雜志,2022,17(3):314-316.
[18]鄒映雪.肺炎支原體肺炎炎癥指標異常的臨床意義[J].中華實用兒科臨床雜志,2021,36(16):1209-1214.
[19]方曉燕,梅建剛,馮金燕,等.小兒肺炎患者血清PCT和CRP等因子水平及臨床意義分析[J].中國婦幼保健,2021,36(10):2308-2310.
[20]鄭陽力,李映林.小兒肺炎支原體感染合并消化系統損害的臨床特征及多因素分析[J].新疆醫學,2022,52(1):66-68,76.

