某院兒科208例患兒常見病原菌分布特點及其耐藥性分析
劉娟 王以婷
【摘要】 目的:探討某院兒科患兒常見病原菌分布特點及其耐藥性,為針對性抗菌藥物治療方案的制訂提供數據參考。方法:選擇2022年11月—2023年2月深圳市龍華區婦幼保健院收集的208例患兒的血液、痰液與糞便樣本進行接種、培養與分離,對分離出的235株病原菌進行藥敏試驗,分析感染疾病患兒的主要病原菌及其對臨床常用抗菌藥物的耐藥性。結果:208例感染疾病患兒血液、痰液及糞便標本中共檢出235株病原菌。兒科感染疾病的主要病原菌屬于革蘭陰性菌,占73.62%(173/235),其中又以流感嗜血桿菌(43.40%)占比最高,其次為卡他莫拉菌(15.32%)與肺炎克雷伯菌(8.94%)。革蘭陰性菌中的流感嗜血桿菌對碳青霉烯類抗菌藥物無耐藥性,對頭孢呋辛耐藥性最高,為76.47%。卡他莫拉菌對環丙沙星、氨曲南及氨基糖苷類、碳青霉烯類抗菌藥物無耐藥性,對頭孢呋辛耐藥性最高,為72.22%。肺炎克雷伯菌對多種頭孢類抗菌藥物均表現出相對較高的耐藥性。革蘭陽性菌中的肺炎鏈球菌對克林霉素耐藥性高達100%,而金黃色葡萄球菌對青霉素耐藥性為100%。結論:感染疾病患兒病原菌感染以革蘭陰性菌為主,且經分離的常見病原菌,如流感嗜血桿菌、卡他莫拉菌、肺炎克雷伯菌、金黃色葡萄球菌等均存在多重耐藥現象,流感嗜血桿菌屬于導致患兒感染疾病的主要病原菌。
【關鍵詞】 兒科 病原菌 分布特點 耐藥性
Distribution Characteristics and Drug Tolerance Analysis of Common Pathogenic Bacteria in 208 Children in Pediatric Department of a Hospital/LIU Juan, WANG Yiting. //Medical Innovation of China, 2024, 21(08): 0-073
[Abstract] Objective: To investigate the distribution characteristics and drug tolerance analysis of common pathogenic bacteria in children in pediatric department of a hospital, and to provide data reference for the formulation of targeted antimicrobial agent therapy. Method: A total of 208 children's blood, sputum and feces samples collected from Longhua District Maternity & Child Healthcare Hospital from November 2022 to February 2023 were inoculated, cultured and separated. Drug susceptible test were conducted on 235 isolates of pathogenic bacteria, and the main pathogenic bacteria of infectious disease children and their drug tolerance to commonly used clinical antibiotics were analyzed. Result: A total of 235 strains of pathogenic bacteria were detected in the blood, sputum and feces samples of 208 children with infectious diseases. The main pathogenic bacteria of pediatric infectious disease was Gram negative bacterium, accounting for 73.62% (173/235), among which Haemophilus influenzae (43.40%) accounted for the highest proportion, followed by Moraxella catarrhalis (15.32%) and Klebsiella pneumoniae (8.94%). Haemophilus influenzae in Gram negative bacterium had no drug tolerance to carbapenems antimicrobial agent, and the drug tolerance to Cefuroxime was the highest, with 76.47%. Moraxella catarrhalis had no drug tolerance to Ciproxacin, Aztreonam and antimicrobial agent of aminoglycoside and carbapenems, and the drug tolerance to Cefuroxime was the highest, with 72.22%. Klebsiella pneumoniae showed relatively high drug tolerance to many kinds of cephalosporin antimicrobial agent. Streptococcal pneumoniae in Gram positive bacterium was up to 100% drug tolerance to Clindamycin, while Staphylococcus aureus was 100% drug tolerance to Penicillin. Conclusion: Gram negative bacterium are the main pathogenic bacteria in children with infectious diseases, and the isolated common pathogenic bacteria, such as Haemophilus influenzae, Moraxella catarrhalis, Klebsiella pneumoniae and Staphylococcus aureus, have multidrug resistant. Haemophilus influenzae is the main pathogenic bacteria that causes children with infectious diseases.
[Key words] Department of pediatrics Pathogenic bacteria Distribution characteristics Drug tolerance
First-author's address: Department of Pediatrics, Longhua District Maternity & Child Healthcare Hospital, Shenzhen 518000, China
doi:10.3969/j.issn.1674-4985.2024.08.016
兒童因為特異性與非特異性免疫功能均處于發育過程中,對病原菌的抵抗能力較為薄弱,因此易發生多類型感染疾病[1]。肺炎及呼吸道感染均屬于兒科常見感染類疾病,疾病發生后患兒多存在高熱、咳嗽、喘息等癥狀表現,疾病進展后還可能誘發其他嚴重并發癥,甚至危及患兒生命安全,故及早制訂合理治療方案尤為重要[2]。現今對兒科感染疾病患兒主要采用特定的抗菌藥物治療,但考慮到感染疾病臨床治療中抗菌藥物的廣泛應用,細菌耐藥現象越來越嚴重,由此可能導致多重耐藥情況發生,最終導致兒科疾病治療效果降低與治療失敗[3-4]。既往研究提出,對感染類疾病患者進行病原菌種類分析,并根據藥敏試驗結果制訂對應的抗菌藥物使用方案,可強化抗菌藥物治療效果,保障臨床用藥合理性[5-6]。目前我國對兒童常見病原菌種類及其藥敏試驗分析的相關報道較少,現今臨床對兒科感染疾病患兒缺乏系統性耐藥性監測數據及用藥指導,因此具體疾病的用藥方向缺乏準確指導[7]。因此,按照統一標準保證質量的完成具有地區代表性醫院兒科病原菌及藥敏試驗分析,來指導臨床規范選擇抗菌藥物已經成為一種迫切需求[8]。基于此,本研究主要分析了深圳市龍華區婦幼保健院兒科208例患兒常見病原菌分布特點及其耐藥性,旨在為兒科相關感染性疾病治療方案的擬定與實施提供數據參考,強化治療效果,改善患兒預后,現報道如下。
1 資料與方法
1.1 一般資料
選擇2022年11月—2023年2月本院收集的208例患兒的血液、痰液與糞便樣本,進行接種、培養與分離,共分離出235株病原菌。(1)納入標準:①根據臨床診斷結果確診存在感染類疾病;②年齡1~14歲;③發病至入院接受治療時間不超過1周;④研究開展前1個月未采用過抗菌藥物治療;⑤意識狀態較好。(2)排除標準:①存在多臟器器官損傷;②心功能異常;③既往存在嚴重感染性疾病;④并發危急重癥需要立即治療;⑤研究資料丟失。男患兒117例,女患兒91例;年齡5~13歲,平均(8.94±0.93)歲。本研究經本院醫學倫理委員會批準。患兒家屬知情且簽署同意書。
1.2 方法
1.2.1 菌株來源 收集208例患兒的血液、痰液與糞便標本,并從中分離非重復菌株。質控標準菌株金黃色葡萄球菌ATCC25923、大腸埃希菌ATCC25922、銅綠假單胞菌ATCC27853均由國家衛生健康委臨床檢驗中心提供。
1.2.2 儀器與試劑 血培養儀器選擇BACTEC 9120型全自動血培養儀(美國BD公司生產,包括配套血培養瓶);病原菌分析儀器選擇VITEK-2型全自動微生物分析儀(美國BD公司生產,包括配套細菌鑒定與藥敏卡);真菌培養與鑒定均采用科馬嘉顯色培養基,真菌藥敏試驗采用ATB FUNGU藥敏條,上述儀器與試劑均由法國生物梅里埃公司生產提供;血瓊脂、中國藍瓊脂等培養基均由本院檢驗科中的細菌室制備。紅霉素、克林霉素、頭孢西丁藥敏紙片由Oxid公司生產提供。
1.2.3 藥敏試驗 藥敏試驗相關檢驗操作均嚴格參照《全國臨床檢驗操作規程》中常規檢驗方法規范執行。細致分析菌落形態并進行后續革蘭染色、觸酶試驗及氧化酶試驗,另外選擇VITEK-2型全自動微生物分析儀進行細菌鑒定與藥敏試驗。使用GN鑒定卡與AST-GN09藥敏卡對革蘭陰性菌進行對應的鑒定與藥敏檢測;使用GP鑒定卡與AST-GP61藥敏卡對革蘭陽性菌進行對應的鑒定與藥敏檢測。針對藥敏試驗中紅霉素耐藥、克林霉素敏感、凝固酶陰性葡萄球菌,參考CLSI2099標準,另外進行克林霉素耐藥試驗,對克林霉素耐藥結果進行修正;對所有葡萄球菌另外進行頭孢西丁紙片藥敏試驗;肺炎鏈球菌采用AST-GP62藥敏卡進行鑒定。使用科馬嘉顯色培養基與YST卡進行真菌鑒定,另外采用手工藥敏方法進行真菌藥敏試驗。
1.3 觀察指標
(1)統計患兒血液、痰液及糞便標本中病原菌培養與檢出情況,統計檢出病原菌中革蘭陰性菌、革蘭陽性菌及真菌占比。(2)統計檢出的常見革蘭陰性菌對青霉素類、頭孢菌素類、氨基糖苷類、喹諾酮類、碳青霉烯類等主要抗菌藥物的耐藥性。(3)統計檢出的常見革蘭陽性菌對青霉素類、頭霉菌素類、喹諾酮類及其他類型抗菌藥物的耐藥性。
1.4 統計學處理
使用SPSS 21.0進行分析。計量資料以(x±s)表示;計數資料以率(%)表示,采用字2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 病原菌培養與檢出情況分析
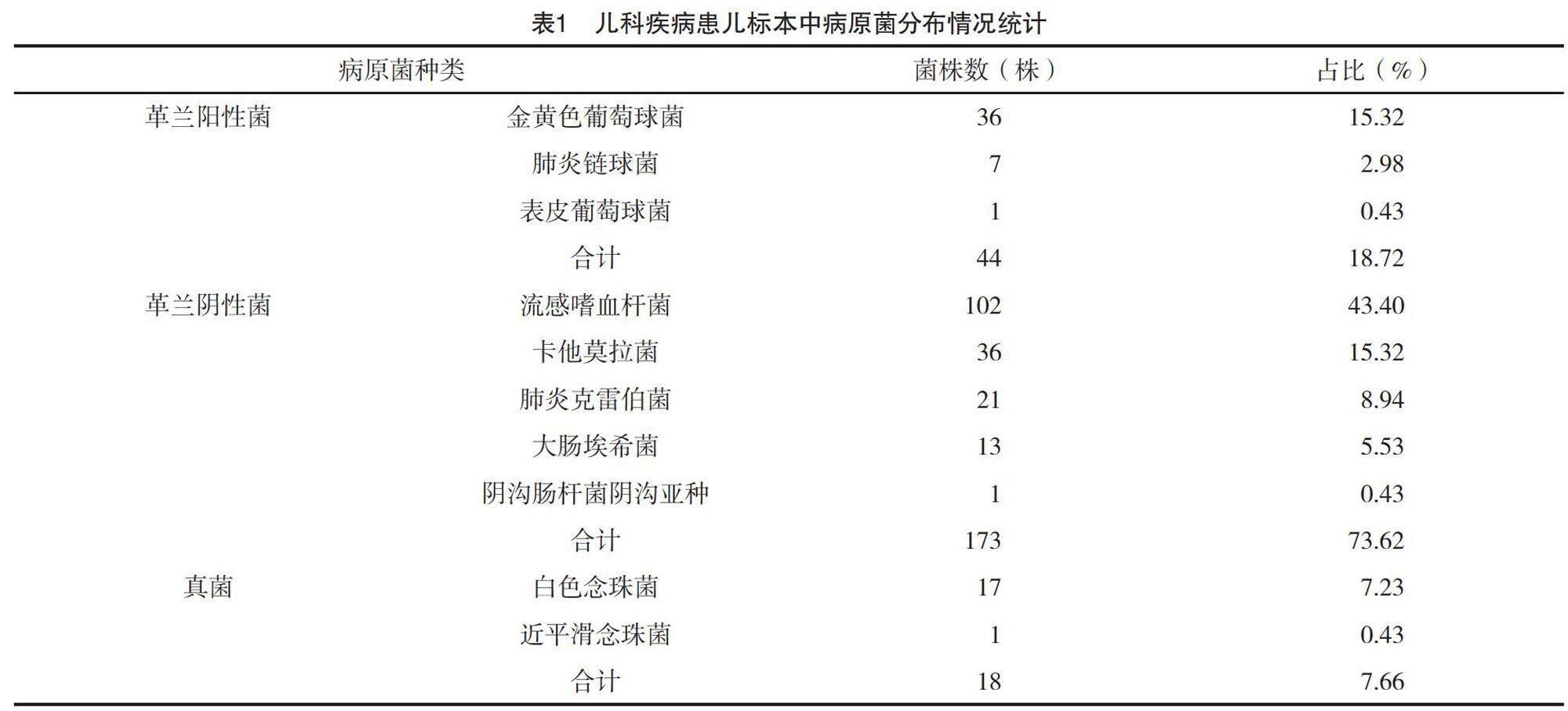
收集的208例患兒的血液、痰液與糞便標本共分離出235株病原菌。兒科感染疾病的主要病原菌屬于革蘭陰性菌,占73.62%(173/235);革蘭陽性菌占18.72%(44/235);真菌占7.66%(18/235)。見表1。
2.2 常見革蘭陰性菌耐藥情況分析
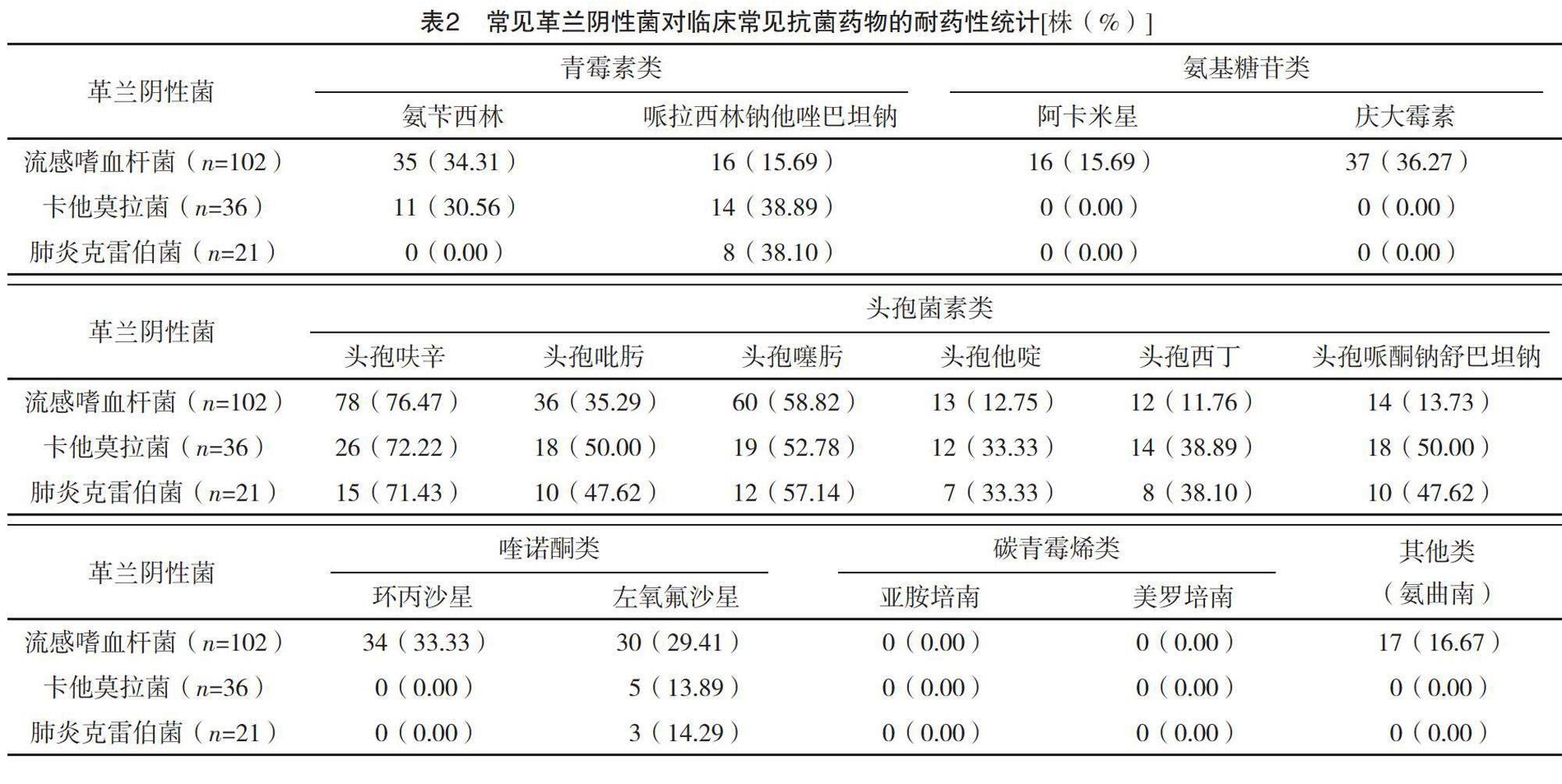
革蘭陰性菌中最為常見的流感嗜血桿菌對碳青霉烯類抗菌藥物無耐藥性;對青霉素類、頭孢菌素類、氨基糖苷類、喹諾酮類抗菌藥物均存在不同程度耐藥性,以頭孢呋辛最高,為76.47%。卡他莫拉菌對環丙沙星、氨曲南無耐藥性,對氨基糖苷類、碳青霉烯類抗菌藥物同樣無耐藥性;對青霉素類、頭孢菌素類、左氧氟沙星均存在不同程度耐藥性,同樣以頭孢呋辛最高,為72.22%。肺炎克雷伯菌對氨芐西林、氨基糖苷類、碳青霉烯類抗菌藥物及氨曲南無耐藥性,其對頭孢菌素類抗菌藥物的耐藥性相對較高。流感嗜血桿菌、卡他莫拉菌、肺炎克雷伯菌均對常見抗菌藥物呈現多重耐藥現象。見表2。
2.3 常見革蘭陽性菌耐藥情況分析
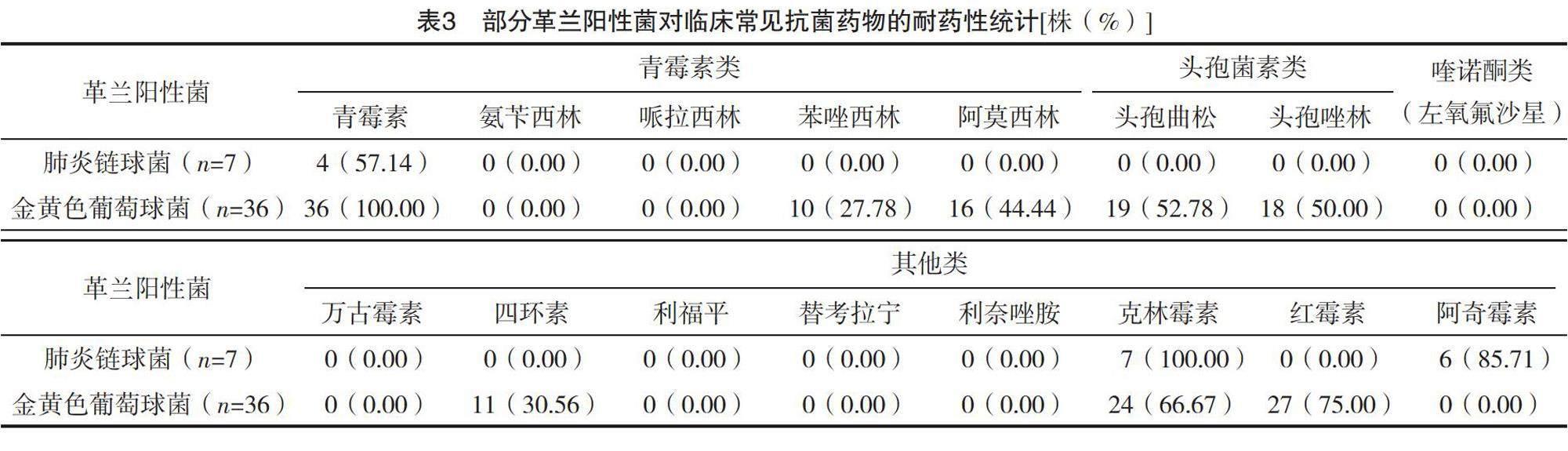
革蘭陽性菌中的肺炎鏈球菌對青霉素、克林霉素、阿奇霉素均具有較高的耐藥性,克林霉素耐藥性更是高達100%;肺炎鏈球菌對其他各類抗菌藥物均無耐藥性。金黃色葡萄球菌對青霉素耐藥性為100%,對苯唑西林、阿莫西林、頭孢曲松、頭孢唑林、四環素、克林霉素及紅霉素也存在不同程度耐藥性。肺炎鏈球菌與金黃色葡萄球菌均對常見抗菌藥物呈現多重耐藥現象。見表3。
3 討論
兒童時期,因自身免疫功能還處于發育過程中,免疫能力不完善可能導致多類型細菌入侵,進而導致感染疾病發生[9]。研究指出,現今兒科90%以上的感染疾病均是由細菌外源性入侵引起,常見的感染疾病包括:肺炎與呼吸道感染[10]。兩種疾病的臨床癥狀表現有諸多相似之處,疾病發生進展后可能會導致患兒生長發育受限,還可能影響患兒生活質量,甚至危及其生命[11]。現今對兒科感染疾病患兒主要采用抗菌藥物治療,考慮到不同疾病類型患兒細菌感染種類存在較大差異,因此需要參考患兒病原菌種類,制訂更為合理的用藥方案[12]。此外,研究指出,不同地區、不同時期病原菌種類、構成、耐藥性等特點均存在明顯差異[13-14],因此臨床對兒科感染疾病患兒缺乏標準的用藥指導,實際抗菌藥物使用前,仍需要對患兒進行相應的病原菌分析與藥敏試驗,最終提高治療方案制訂與實施的合理性與安全性,促進患兒預后結局的改善。
兒科感染疾病的主要病原菌屬于革蘭陰性菌,占73.62%(173/235);革蘭陽性菌占18.72%(44/235);真菌占7.66%(18/235),這與既往諸多學者研究結果均存在較高的一致性[15-16]。上述結果表明兒科感染疾病患兒病原菌主要以革蘭陰性菌為主,但仍不可忽視革蘭陽性菌與真菌感染的可能性,因此臨床需要重點關注此類患兒感染特征表現,及早擬定預防性治療方案,避免患兒疾病發生嚴重進展[17]。綜合分析既往相關研究結論,革蘭陰性菌是導致人類感染性疾病發生的主要原因之一,伴隨臨床各類型感染疾病發生率逐漸升高,抗菌藥物濫用情況也逐漸嚴重,通過對病原菌耐藥性進行準確分析,有利于后續抗菌藥物用藥方案的制訂與實施[18-19]。本研究中,革蘭陰性菌中流感嗜血桿菌對目前臨床常用的多種抗菌藥物均具有廣泛耐藥性,且隨著抗菌藥物不合理使用,這一現象可能逐漸嚴峻;研究中流感嗜血桿菌對亞胺培南、美羅培南均無明顯耐藥性,因此推薦臨床對流感嗜血桿菌感染患兒實施上述抗菌藥物進行治療,考慮到碳青霉烯類抗菌藥物所誘發的不良反應風險較高,癥狀較為嚴重,因此實際臨床用藥過程中仍需要對患兒身體狀態進行密切關注,提高其抗菌藥物使用安全性[20]。卡他莫拉菌對環丙沙星、氨基糖苷類、碳青霉烯類抗菌藥物及氨曲南均無耐藥性,而對青霉素類、頭孢菌素類、左氧氟沙星均存在不同程度耐藥性,屬于多重耐藥菌,因此臨床用藥方案選擇時需要綜合考慮患兒病原菌耐藥特點,選擇多種抗菌藥物聯合治療,并在治療過程中確保患兒用藥安全性。肺炎克雷伯菌屬于青霉素類、頭孢菌素類、喹諾酮類抗菌藥物多重耐藥菌,造成這一現象的原因可能與臨床抗菌藥物不合理應用密切相關,其他不耐藥的多類抗菌藥物均可作為患兒的用藥方案選擇,雖可選擇范圍較廣,但仍不可忽視合理用藥的重要性,在控制患兒病情的同時,避免嚴重不良反應發生。
革蘭陽性菌中的肺炎鏈球菌對青霉素、克林霉素、阿奇霉素均具有較高的耐藥性,而對其他各類抗菌藥物均無耐藥性,針對該類病原菌感染的患兒可選擇的抗菌藥物治療方案較廣。相較而言,金黃色葡萄球菌在革蘭陽性菌中占比更低,其對更多的抗菌藥物表現出了更高的耐藥性,考慮造成這一結果的原因為:因地區因素或季節因素,病原菌感染類別可能出現明顯變化,既往金黃色葡萄球菌感染患兒可能更多,因此對應抗菌藥物表現出了更加明顯的不合理應用現象,由此導致更多類型的抗菌藥物耐藥性增加,最終演變成為多重耐藥菌[21-22]。就目前臨床耐藥性分析結果發現,青霉素類部分藥物、喹諾酮類、其他類部分藥物均可作為治療肺炎鏈球菌與金黃色葡萄球菌感染患兒的主要用藥方案選擇,需注意的是,抗菌藥物聯合應用時引發的不良反應風險相對更高,臨床治療需要注重用藥安全性,避免治療期間誘發嚴重安全事件。
綜上所述,兒科感染疾病患兒病原菌包括:革蘭陰性菌、革蘭陽性菌與真菌,其中革蘭陰性菌屬于誘發患兒感染疾病的主要病原菌,革蘭陰性菌中的流感嗜血桿菌占比最高,臨床對兒科感染疾病患兒所檢出的常見病原菌均屬于多重耐藥菌,因此更需依照藥敏試驗結果制訂對應的抗菌藥物治療方案,另外還需注意用藥過程中抗菌藥物誘發的不良反應,及早處理,在提升患兒治療效果的同時,確保抗菌藥物使用合理性與安全性。
參考文獻
[1]楊雪琛,曹彤,李喆倩,等.2017—2021年南京醫科大學附屬兒童醫院SICU患兒感染常見病原菌分布及耐藥性分析[J].現代藥物與臨床,2022,37(8):1850-1853.
[2] ANIBASA F O,ABUBA T,DANKYAU M.Effect of honey on cough symptoms in children with upper respiratory tract infection: a randomised controlled trial[J].West African Journal of Medicine,2022,39(9):928-934.
[3]李雪琴,王曉玲,王勤,等.某三甲醫院新生兒敗血癥患兒病原菌分布及耐藥性分析[J].檢驗醫學與臨床,2020,17(23):3438-3441.
[4]熊域皎,鮑永強,陳科帆,等.216株血培養分離的金黃色葡萄球菌臨床分布特點及耐藥性分析[J].國外醫藥:抗生素分冊,2021,42(2):104-107.
[5]岑敏,何仁忠,袁科,等.2015-2018年黃石市中心醫院不同年齡段兒童下呼吸道感染病原菌的分布及耐藥性分析[J].現代藥物與臨床,2019,34(2):549-553.
[6]李小霞,王燕,朱琳,等.55例耐碳青霉烯類革蘭陰性菌新生兒敗血癥臨床特征和病原菌分布及其耐藥性[J].中華醫院感染學雜志,2019,29(16):2500-2504.
[7]王麗萍,邵春紅,范會,等.某院2013—2016年兒童呼吸道感染病原菌分布及耐藥性分析[J].檢驗醫學與臨床,2018,15(11):1537-1541.
[8]方盼盼,楊俊文,高凱杰,等.2014—2019年鄭州某兒童醫院血流感染病原菌分布及耐藥性分析[J].中國藥房,2020,31(1):98-103.
[9]葛學順,陸正民,劉冉,等.2017—2018年血培養標本病原菌分布及耐藥性分析[J].臨床與病理雜志,2020,40(2):271-280.
[10]王林,張昌峰,梁浩杰,等.某院2017—2018年血培養陽性標本菌群分布及耐藥性分析[J].實用檢驗醫師雜志,2020,12(3):153-156.
[11]孫紅娟,呂慶排,黃敏,等.某院2010—2019年常見腸桿菌目細菌臨床分布及耐藥性變遷[J].中國感染控制雜志,2021,20(6):524-531.
[12] MEI T S,TANG H H F,DANNY M,et al.Airway microbiota dynamics uncover a critical window for interplay of pathogenic bacteria and allergy in childhood respiratory disease[J].Cell Host Microbe,2018,24(3):341-352.
[13]王晶,馬娟,范云,等.2015~2017年陜西省人民醫院臨床血流感染病原菌的分布及耐藥性分析[J].現代檢驗醫學雜志,2019,34(4):87-90,95.
[14]趙蓉芬,張虹,秦玉紅,等.蘇州地區耐甲氧西林金黃色葡萄球菌的臨床分布特點及耐藥性分析[J].標記免疫分析與臨床,2018,25(3):380-382,390.
[15] MICHELET D,JULIEN-MARSOLLIER F,BAHAJI M,et al.
Potential beneficial effect of pre-operative nebulisation of corticosteroids in children with upper respiratory tract infection[J].European Journal of Anaesthesiology,2019,36(10):796-797.
[16]劉慧萍,王俊,高凱杰.2016-2020年某三甲兒童醫院耐甲氧西林金黃色葡萄球菌分布及耐藥性分析[J].實用預防醫學,2022,29(8):1004-1007.
[17]趙寶泉.2017—2018年天津市寶坻區人民醫院血流感染病原菌分布及耐藥性分析[J].現代藥物與臨床,2019,34(10):3164-3168.
[18]王俊,高凱杰,張玲.2015-2017年某兒童醫院耐碳青霉烯類腸桿菌科細菌分布及耐藥性分析[J].中國抗生素雜志,2019,44(7):860-863.
[19] REN W,JIANG J,WANG Y,et al.Analysis of pathogenic distribution and drug resistance of catheter-related blood stream infection in hemodialysis patients with vein tunneled cuffed catheter[J].European Journal of Inflammation,2021,19(1):8-11.
[20]張欣,田素飛,陳佰義,等.某院感染科病房住院患者常見病原菌分布及耐藥性分析[J].中國微生態學雜志,2018,30(2):168-171.
[21]岳冬梅,佟雅潔,楊凡.兒科患者血培養常見病原菌分布及耐藥性特點分析[J].中國醫科大學學報,2018,47(6):537-541,547.
[22]呂海濤,顧曜芳,賈飛,等.某醫院兒科患者下呼吸道感染病原菌分布及耐藥性分析[J].中國消毒學雜志,2018,35(3):196-198.
(收稿日期:2023-08-21) (本文編輯:陳韻)

