基于鏈式管理模式構建的應急團隊在提高缺血性卒中靜脈溶栓效果中的應用
【摘要】 目的 探討鏈式管理模式下應急團隊在提高缺血性卒中靜脈溶栓效果中的應用。方法 選取贛州市贛縣區人民醫院2020年1月—2022年8月收治的78例缺血性卒中靜脈溶栓患者作為研究對象,將2020年1月—2021年11月采用鏈式模式管理前常規應急團隊救治的39例患者作為對照組,2021年12月—2022年8月采用鏈式管理模式后構建的應急團隊救治的39例患者作為觀察組。比較2組溶栓前及溶栓24 h后美國國立衛生院卒中量表(National Institutes of Health stroke scale,NIHSS)評分、急救效率和90 d預后良好率。結果 溶栓前,2組NIHSS評分對比,差異無統計學意義(P>0.05);溶
栓24 h后,觀察組NIHSS評分低于對照組(P<0.05);觀察組分診時間、等待救援時間、急診救治時間均顯著短于對照組(P<0.05);觀察組預后良好率74.35%(29/39),顯著高于對照組的46.15%(18/39)(P<0.05)。結論 院內實施鏈式模式管理構建的應急團隊能顯著提高急患者的急救效率、救治效果,且比傳統應急團隊救護的患者預后更佳,值得臨床推廣。
【關鍵詞】 缺血性卒中;鏈式管理模式;應急團隊;靜脈溶栓
文章編號:1672-1721(2024)20-0102-03 " " 文獻標志碼:A " " 中國圖書分類號:R743.3
缺血性腦卒中又稱腦梗死,當腦缺血引起腦局部血液循環障礙后可導致腦局部組織功能喪失,繼而引發一系列功能障礙,包括肢體功能障礙、言語吞咽障礙、平衡協調障礙等,給患者的身體健康帶來了嚴重傷害,如果救治不及時,還會提高致死率[1-2]。目前,《缺血性卒中診治指南》推薦在發病3.0~4.5 h內進行靜脈溶栓治療,使堵塞血管再通,恢復供血供氧,從而有效降低缺血性卒中患者的病死率和致殘率[3-4]。普通就診模式下患者通常到達醫院時或未確診缺血性卒中時就耗費了大量時間,不能在有效時間內完成靜脈溶栓,且就醫過程中存在一定的風險性,診治過程煩瑣;傳統院內急救團隊優化了診治流程,相比普通就診減少了患者到達醫院的時間,過程中可以保證患者生命安全,部分患者能在有效時間內完成靜脈溶栓,但仍有部分患者因多科室配合不完善導致溶栓時效延遲[5]。因此,如何更快更好地讓患者進行靜脈溶栓,是防治卒中患者病死和致殘的關建。院內鏈式管理應急團隊通過鏈式管理的方式,使應急團隊分工更加合理化,分配人員的方式更加規范化、標準化,更具專業性;院內鏈式管理應急團隊通過鏈式管理的方式使醫生、護士、救護車司機三者之間配合更加緊密,急救中心、急診科、神經內科、影像科、檢驗科等相關科室運轉速度更快,各科室協同配合更加緊密,綠色通道的構成更加完善。不同于傳統應急團隊,鏈式模式管理下成立的應急團隊應用于救治缺血性卒中突發患者時,能構建一條快速生命線,在提高靜脈溶栓救治效率、救治效果方面發揮著至關重要的作用[6]。本研究將鏈式管理模式構建的應急團隊用于缺血性卒中患者靜脈溶栓治療中,以期優化缺血性卒中患者靜脈溶栓的急救流程,提升其救治效率,報告如下。
1 資料與方法
1.1 一般資料
選取贛州市贛縣區人民醫院2020年1月—2022年8月收治的78例缺血性卒中靜脈溶栓患者作為研究對象,將2020年1月—2021年11月采用鏈式模式管理前的常規應急團隊救治的39例患者作為對照組,2021年12月—2022年8月采用鏈式管理模式實施后構建的
應急團隊救治的39例患者作為觀察組。對照組男性
20例,女性19例;年齡45~89歲,平均年齡(65.12±12.27)歲;體質量指數18.1~25.8 kg/m2,平均體質量指數(22.61±2.43)kg/m2;高血壓37例,糖尿病2例;發病至入院時間2.5~4.0 h,平均時間(3.66±0.31)h。觀察組男性21例,女性18例;年齡45~89歲,平均年齡(64.88±11.81)歲;體質量指數18.0~26.5 kg/m2,平均體質量指數(22.56±
2.54)kg/m2;高血壓36例,糖尿病3例;發病至入院時間2.7~4.0 h,平均時間(3.62±0.33)h。2組一般資料對比,差異無統計學意義(P>0.05),具有可比性。本研究經過醫院醫學倫理委員會審核批準,患者及其家屬知情并簽署知情同意書。
納入標準:符合缺血性腦卒中發病癥狀;經影像學診斷為急性缺血性腦卒中;CT排除腦出血。
排除標準:有顱內出血;既往發生嚴重顱腦外傷或創傷者;顱內腫瘤、動靜脈畸形、動脈瘤者;大面積梗死;有藥物過敏史者。
1.2 方法
2組均接受缺血性卒中靜脈溶栓治療。
對照組按常規臨床路徑響應應急預案,啟動卒中患者靜脈溶栓救治專線。(1)接線員接到援救電話后記錄事發地地址及患者、家屬的聯系方式,并通知相關醫生、護士、司機及時出發到達目的地;(2)相關救助人員出發到達目的地接到患者后對其病情進行評估,如果遇到心臟驟停或其他緊急反應應及時處理;(3)與急診科交接患者,由急診科醫生做進一步檢查,疑似缺血性卒中則開處方由影像科、檢驗科醫生檢查;(4)等待影像學出片;(5)讀片確診缺血性卒中后通知神經科醫生會診,由患者及其家屬簽署治療知情同意書;(6)開展靜脈溶栓治療。
觀察組基于鏈式管理模式構建應急團隊,并將其用于缺血性卒中患者的靜脈溶栓救治中。(1)院內成立多組急救小組。小組由1名醫生、2名護士、1名司機構成,由醫務科將急救中心、急診科、神經內科、影像科、檢驗科等相關科室關聯起來,建立綠色通道。(2)組織神經內科醫生定期對急救人員開展腦卒中知識培訓,以提高急救人員診斷腦卒中的準確度和速度。(3)收到急救電話及時到達目的地接收患者,收集患者基本信息,包括發病時間、發病原因、相關病史、藥物史、家族史等,現場評估患者情況并查體,如有昏迷者及時給予吸痰、心電監護、吸氧等處置,初步診斷缺血性卒中則在返回途中電話告知急診科做好交接準備。(4)入院立即交接急診科,急診科醫生于10 min內完成體格檢查、血液樣本采樣,進一步確診缺血性卒中。確診期間讓患者家屬辦理住院,減少等待時間。完成體格檢查后立即聯系檢驗科、影像科開放綠色通道對患者進行血液采樣檢測、影像學檢查,優先出該患者結果,減少患者入院后等待時間,45 min后獲取CT報告,立即通知神經內科醫生現場閱片進行診斷,得知患者診斷結果后向患者家屬說明疾病,取得知情同意書,立即展開靜脈溶栓救治。
1.3 觀察指標
(1)對比2組患者靜脈溶栓前、溶栓24 h后的NIHSS量表評分[7],從患者的意識、語言、運動、感覺、共濟運動、眼球運動、視野等方面進行評估,總分42分,分值越高代表患者的神經功能受損越嚴重。
(2)急救效率。記錄2組患者入院后分診時間、等待搶救時間、急診救治時間。(3)90 d預后情況。記錄2組患者靜脈溶栓結束后90 d時預后情況,采用改良Rankin量表(modified Rankin scale,mRS)[8-9]評價2組患者的預后效果。該量表將患者預后分為0~6級,分別對應0~6分,依次為完全正常—死亡,mRS評分≤2分為預后良好。
1.4 統計學方法
采用SPSS 24.0統計學軟件對本研究數據進行分析,計數資料以百分比表示,行χ2檢驗,符合正態分布的計量資料以x±s表示,行t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 2組溶栓前后NIHSS評分比較
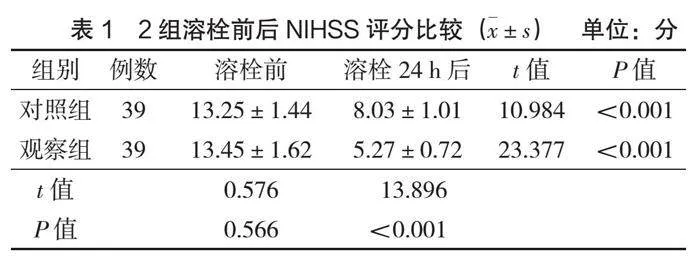
治療前,2組NIHSS評分對比,差異無統計學意義(P>0.05);溶栓24 h后,2組NIHSS評分均降低,且觀察組低于對照組(P<0.05),見表1。
2.2 2組急救效率比較
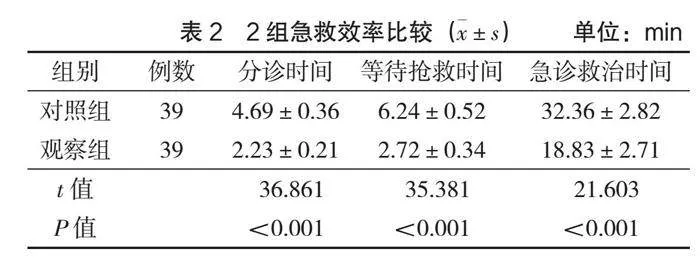
觀察組分診時間、等待救援時間、急診救治時間均顯著低于對照組(P<0.05),見表2。
2.3 2組90 d預后比較
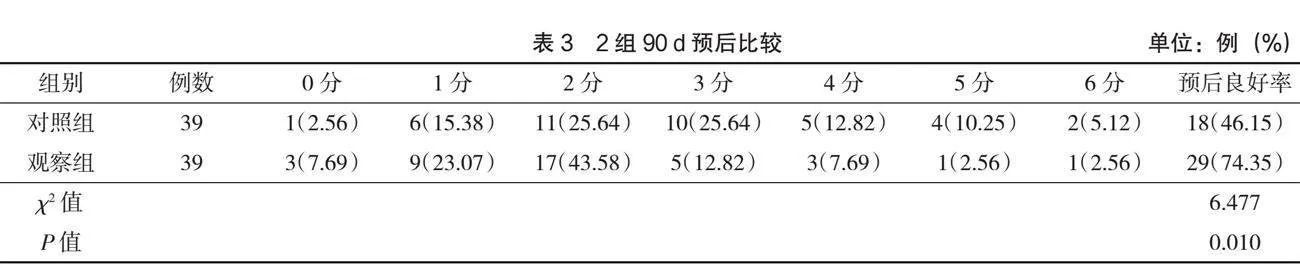
觀察組預后良好率74.35%(29/39),顯著高于對照組的46.15%(18/39)(P<0.05),見表3。
3 討論
隨著我國人口老齡化進程的不斷加快,缺血性卒中患者數量也在不斷攀升,該病具有較高致殘率和致死率,對患者生命健康安全構成極大的威脅。靜脈溶栓治療是目前缺血性腦卒中患者的首選治療方案,可以降低腦細胞的死亡率,緩解神經功能缺陷,但其有效治療時間窗較窄,患者易錯過最佳救治時間,導致預后不佳,如何最快有效進行溶栓治療尤為關鍵[10]。雖然常規卒中構成的應急團隊在診治時間、生命安全保障上優化于普通就診模式,但參與科室眾多,醫生接診后治療順序不連貫,與院內配合不充分,急救中心、影像科、檢驗科、急診科、神經內科等相關科室按流程轉運、接診、檢查后進行靜脈溶栓處理,患者在轉運及等待檢查報告過程中耗費大量時間,使部分患者錯過最佳溶栓時間。因此,建立綠色通道、多學科聯合診治,是針對卒中患者快速進行溶栓治療的有效防治措施。既往研究顯示[11],鏈式管理能更好地發揮多個部門之間的相互配合,形成規范的管理流程,提高工作效率。同時,建立鏈式管理模式下的應急團隊用于診治缺血性卒中患者,可以有效地縮短搶救過程,確保患者在最短時間內得到及時的溶栓治療,達到理想的治療效果[12]。
本研究顯示,觀察組分診時間、等待救援時間、急診救治時間均顯著短于對照組,且溶栓24 h后的NIHSS評分低于對照組(P<0.05)。分析原因,醫護人員經培訓熟悉早期卒中評估,在接到患者時通過查體及時給予患者初步診斷,為后續急診科提供精確信息、開設綠色通道做準備,方便后續關聯科室進一步診斷,真正做到多學科聯合診治。從救護車出發到進行靜脈溶栓治療時大幅度縮短了分診時間、診斷時間、等待搶救時間,提示鏈式模式管理下的應急團隊可在較短時間內做出精確診斷,從而在靜脈溶栓可行期間完成手術,達到降低致殘率、致死率的目的。本研究結果顯示,觀察組溶栓90 d預后良好率顯著高于對照組,其中分值達4分、5分、6分的患者數量少于對照組,提示鏈式管理模式下的應急團隊在救治缺血性卒中患者及進行時效靜脈溶栓治療時,綜合能力優于傳統應急團隊,可顯著改善靜脈溶栓患者預后,更快恢復患者的神經功能,幫助患者提前回歸社會。
綜上所述,院內實施鏈式模式管理構建的應急團隊能顯著提高急救效率、救治效果,且比傳統應急團隊救治的患者預后更佳,值得臨床推廣。
參考文獻
[1] 王瑞香,朱思靜,周麗瓊,等.缺血性腦卒中二級預防患者指南的構建[J].護理研究,2021,35(24):4351-4357.
[2] 章薇,婁必丹,李金香,等.中醫康復臨床實踐指南·缺血性腦卒中(腦梗死)[J].康復學報,2021,31(6):437-447.
[3] 賈米蘭,趙文博,李思頡,等.急性缺血性卒中血管再通前神經保護治療研究進展[J].中國腦血管病雜志,2022,19(8):576-581.
[4] 路雅寧,常秀武,林黎明.急性腦梗死超適應證靜脈溶栓治療的評估[J].國際老年醫學雜志,2022,43(1):111-114.
[5] 曾雯,張依娜.院前急救醫療服務聯合針對性護理對缺血性腦卒中患者靜脈溶栓預后的影響[J].血栓與止血學,2022,28(3):852-853,855.
[6] 楊秀紅,李萍,合依熱古麗·吾拉依木.鏈式管理在腦卒中溶栓綠色通道中的應用效果觀察[J].護理研究,2020,34(4):721-723.
[7] CHENG Z,GENG X,RAJAH G B,et al.NIHSS consciousness score combined with ASPECTS is a favorable predictor of functional outcome post endovascular recanalization in stroke patients[J].Aging Dis,2021,12(2):415-424.
[8] WANG X,MOULLAALI T J,LI Q,et al.Utility-weighted modified rankin scale scores for the assessment of stroke outcome:pooled analysis of 20 000+ patients[J].Stroke,2020,51(8):2411-2417.
[9] 林鈴芳,周光寧.不同發病機制急性前循環缺血性腦卒中患者血管內治療的療效與安全性研究[J].中風與神經疾病雜志,2022,39(4):340-342.
[10] 梁炳松,李育英,張岐平,等.急性前循環腦梗死患者靜脈溶栓治療效果的影響因素[J].廣西醫學,2022,44(16):1865-1868,1884.
[11] 巴雪,裴理輝.鏈式流程護理管理在急性出血性腦卒中患者搶救中的應用效果[J].國際護理學雜志,2020,39(23):4354-4356.
[12] ZHELEV Z,WALKER G,HENSCHKE N,et al.Prehospital stroke scales as screening tools for early identification of stroke and transient ischemic attack[J].Emergencias,2021,33(4):312-314.
(編輯:肖宇琦)