社區50歲以上人群膝骨性關節炎合并骨質疏松癥的影響因素分析
摘 要 目的:分析社區50歲以上人群膝骨性關節炎合并骨質疏松癥的影響因素。方法:以靜安區彭浦街道社區和江寧社區400例被確診為膝骨性關節炎的50歲以上患者為對象,其中男性200例,女性200例。男性的平均年齡(68.7±9.4)歲;女性的平均年齡(69.1±7.8)歲。分析影響膝骨性關節炎合并骨質疏松癥的因素。結果:膝骨性關節炎合并骨質疏松癥總體患病率為54.0%,女性患病率高于男性(66.50%比43.50%,P<0.05);隨著年齡增加,膝骨性關節炎合并骨質疏松癥患病率也顯著升高(χ2趨勢=74.23,P<0.05)。Logistic回歸分析結果顯示,女性、上下樓梯、職業體力勞動者、骨質疏松癥家族史、女性體質量指數偏低是膝骨性關節炎合并骨質疏松癥的危險因素,堅持下肢鍛煉是膝骨性關節炎合并骨質疏松癥保護因素(均P<0.05)。結論:社區應多關注高齡、低體重婦女發生膝骨性關節炎合并骨質疏松癥和骨折風險。
關鍵詞 膝骨性關節炎;骨質疏松癥;影響因素;社區
中圖分類號:R684.3 文獻標志碼:A 文章編號:1006-1533(2024)20-0050-04
引用本文 陳晨, 張安冬, 張歡, 等. 社區50歲以上人群膝骨性關節炎合并骨質疏松癥的影響因素分析[J]. 上海醫藥, 2024, 45(20): 50-53.
項目基金:1.靜安區名老中醫專家傳承創新工作室建設項目(JA2021-MLZZ007);2.上海市市級名中醫工作室基層工作站建設項目(JCGZZ-2023026;2023029)
Analysis of influence factors of knee osteoarthritis combined with osteoporosis in the population over 50 years old in the community
CHEN Chen1, ZHANG Andong2, ZHANG Huan2, LI Ruding3
(1. Traditional Chinese Medicine Department of Pengpuxincun Community Health Service Center of Jingan District, Shanghai 200443, China; 2. Traditional Chinese Medicine Department of Jiangning Community Health Service Center of Jingan District, Shanghai 200041, China; 3.Tradional Chinese Medicine Department of Hunan Community Health Service Center of Xuhui District, Shanghai 200031, China)
ABSTRACT Objective: To analyze the influence factors of knee osteoarthritis combined with osteoporosis in the population over 50 years old in the community. Methods: Four hundred patients confirmed with knee osteoarthritis over 50 years old in the Pengpuxincun Community and Jiangning Community of Jingan District were taken as the research objects, among them, 200 were males and 200 females. The male average age was (68.7±9.4) years; the female average age was (69.1±7.8) years. The influence factors of knee osteoarthritis combined with osteoporosis were analyzed. Results: The overall prevalence rate of knee osteoarthritis combined with osteoporosis was 54.0%, the prevalence rate in the females was higher than that in the males(66.50% vs 43.50%, P< 0.05); the prevalence rate of knee osteoarthritis combined with osteoporosis increased obviously with the increasing of age(χ2=74.23, P<0.05). The results of logistic regression analysis showed that female, going up and down stairs, professional physical workers, family history of osteoporosis, and female low body mass index were the risk factors of knee osteoarthritis combined with osteoporosis, and adhering low limb exercise was the protecting factor for knee osteoarthritis combined with osteoporosis(P<0.05). Conclusion: The community should pay more attention to the occurrence of fracture risks of knee osteoarthritis combined with osteoporosis in the advanced age and low-weight women.
KEY WORDS knee osteoarthritis; osteoporosis; influence factor; community
骨性關節炎(OA)是一種關節疾病,發病部位主要包括關節軟骨、軟骨下骨、滑膜以及半月板和韌帶。膝骨性關節炎(KOA)的主要特征是關節軟骨缺損和骨贅形成[1]。骨質疏松癥(OP)主要表現為骨的總體重量減輕,密度降低,光學顯微鏡下可見骨組織退行性病變[2]。這兩種退行性疾病在老年人中較常見。診斷放射學骨性關節炎(ROA)的標準是骨贅形成。骨密度越高患ROA的風險越大。一些研究表明,關節間隙狹窄可作為診斷ROA的標準[3],骨密度越高,ROA患者關節間隙進行性狹窄速度越慢。還有研究表明,骨密度越高,關節軟骨丟失的速度越快,即骨密度增高可致關節間隙的進行性狹窄逐步加劇[4-5]。本文旨在分析社區50歲以上人群KOA合并OP的影響因素。
1 對象與方法
1.1 對象
本次調查采用整群隨機抽樣的方法,于2018年9月至2021年8月在上海市靜安區彭浦新村街道和江寧兩社區進行調查,調查對象是400例被確診為患有KOA的50歲以上老年患者。其中男性200例,女性200例。男性的平均年齡(68.7±9.4)歲;女性的平均年齡(69.1±7.8)歲。
KOA的診斷參照1995年美國風濕病學會修訂的有關指南與2010年中華醫學會骨科學分會修訂的OA診治指南[5]。診斷標準如下:(1)近1個月大多數日子有膝痛;(2)X線片顯示有骨刺形成,或有關節間隙狹窄、軟骨下骨變硬,或發生囊性病變,在關節邊緣部位可見骨刺形成;(3)符合OA的實驗室檢查結果;(4)年齡≥40歲;(5)晨僵≤30 min;(6)活動時有骨摩擦音。滿足(1)+(2)條,或(1)+(3)+(5)+(6)條,或(1)+(4)+(5)+(6)條者可診斷為KOA。
OP診斷標準參照WHO推薦的診斷標準與2006年由中華醫學會骨質疏松和骨礦鹽疾病學會按循證醫學原則制訂的原發性骨質疏松癥診療指南(簡稱指南),以及2015中醫藥防治原發性骨質疏松癥專家共識[6]。診斷標準如下:(1)全身無力,多以腰脊部疼痛為明顯,逐漸加重,輕微外傷可致骨折;(2)脊柱常有后突畸形;(3)X線顯示全身骨質疏松明顯,且以脊柱、骨盆和股骨上端部位為顯著,其中脊柱骨質疏松最為典型,椎體可出現魚尾樣雙凹形,椎間隙增寬,有Schmorl氏結節,胸椎呈楔形變,受累椎體多發、散在;(4)骨質量檢測工具采用超聲檢測,數值低于負2.5。
1.2 方法
本研究主要針對社區中老年人展開的相關調查,參考KOA和OP流行病學調查的相關文獻,結合危險因素,采用專家咨詢法設計問卷內容。
1.3 統計學方法

2 結果
2.1 KOA合并OP的單因素分析
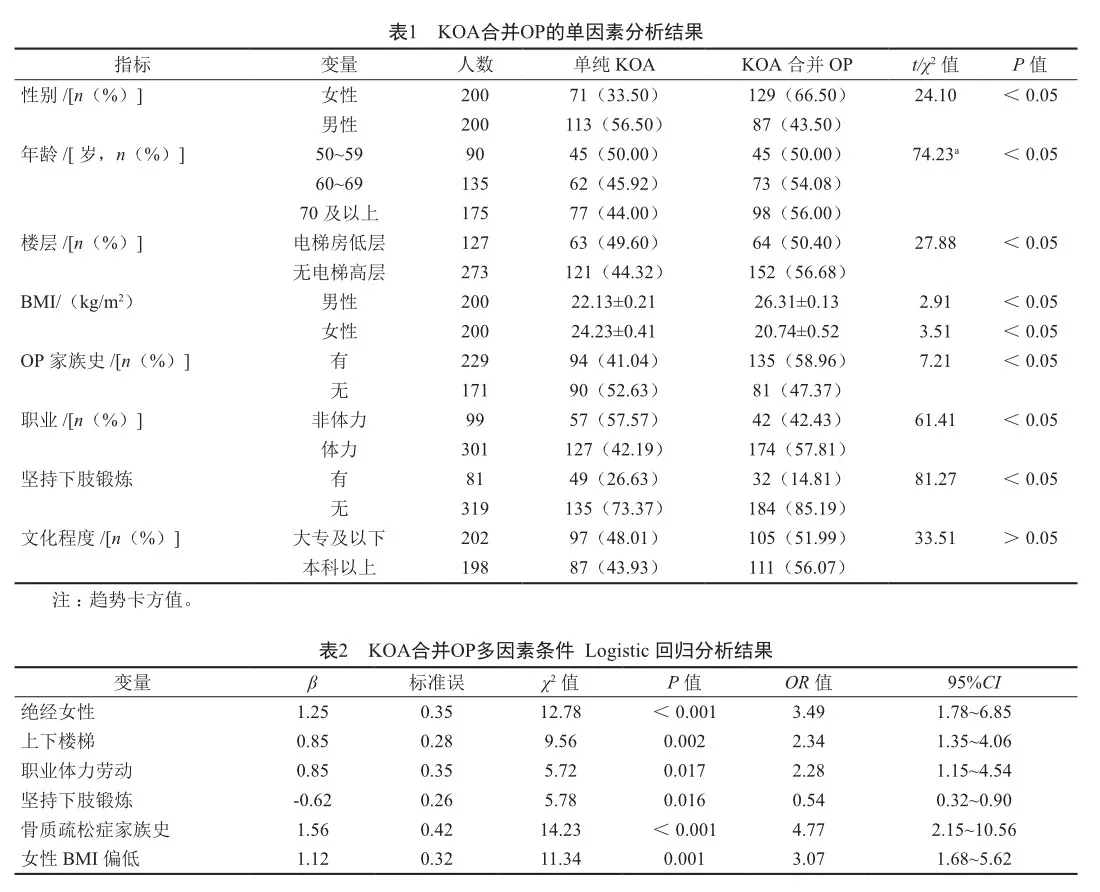
不同性別、年齡、居住樓層、體質量指數(body mass index,BMI)、職業特點、有無家族史者間的KOA合并OP的患病率差異均有統計學意義(均 P<0.01),見表1。
2.2 多因素回歸分析
將單因素分析篩選出的有統計學意義變量納入多因素 Logistic 回歸分析模型,采用逐步前進法。結果顯示女性、上下樓梯、職業體力勞動者、OP家族史、女性BMI偏低是KOA合并OP的危險因素。堅持下肢鍛煉是KOA合并OP的保護因素。見表2。
3 討論
有研究結果表明,在各種生物因子的作用下OP與OA之間很可能有相關性,在一定程度上兩者互為因果[7]。OA往往合并存在原發性或繼發性的OP,OA和原發性OP兩者均是與年齡增長有關的一種退行性疾患。
本研究也表明,絕經后女性、上下樓梯、職業體力勞動者、OP家族史是KOA合并OP的危險因素。其發生率隨年齡增長而逐漸上升,兩者發展至后期均可導致患者勞動能力下降甚至是喪失,部分甚者因此喪失了自理能力[8]。
OA和OP在老年人群中的發病率居高不下,年齡越大,OA患者越容易罹患OP。絕經期女性的OP發病率已超過50%,而同齡男性群體則超過15%[9]。年齡是OP發病的獨立危險因素,尤其適用于絕經女性群體[10]。有研究表明,隨著女性絕經時間的延長,罹患OP的概率也越大,這可能與絕經女性體內雌性激素含量減少有關[11]。當體內雌性激素過少時會促使成骨細胞加速凋亡,骨質破壞快于骨質生成最終發為OP[12]。有研究結果表明,當雌激素水平降低時,腫瘤壞死因子-α、白介素-1等多種細胞因子隨之快速產生。在這些細胞因子的作用下,白介素-6被骨母細胞過度分泌,進而導致骨質吸收的速度加快[13]。雌激素缺乏是絕經后女性OA與OP發病的共同相關因素[14],而活性氧分子、細胞因子和雌激素受體則是兩者致病過程中雌激素作用的共同靶點[15]。而血清中性激素結合球蛋白含量的差異或許是影響活性雌激素的濃度,誘發骨量減少與結構改變的主要原因,為兩種疾病不同預后的一個重要交叉點[16]。研究結果表明,失去雌激素會增加髕骨軟骨損傷和增加對脛骨軟骨損傷和兩個部位的軟骨下骨丟失的能力,而雌激素補充似乎抑制了這些效應[17]。相對過往研究,本次研究對BMI進行分層分析的結果表明,體重的變化與OA和OP的發生有明顯相關性,女性BMI<18.5 kg/m2是KOA合并OP的危險因素,考慮為體胖女性的雌激素水平較高,亦可證明雌激素的水平與OP發病密切相關。本研究提示堅持下肢鍛煉是KOA合并OP的保護因素。堅持下肢鍛煉可以增強肌肉力量,能夠減輕關節承受的壓力,降低軟骨磨損的風險;同時促進滑液分泌,有助于營養關節軟骨,減少摩擦,提高關節的潤滑程度;亦可增加骨密度,促使成骨細胞活躍,促進新骨形成,從而增加骨密度,降低OP的發生風險。
綜上所述,女性KOA在BMI較高時伴發OP可能性小,BMI較低時伴發OP可能性增加,KOA患者診治時應注意伴發OP的可能,尤其是對BMI偏小的KOA患者建議進行骨密度檢測,盡早發現OP,預防骨折的發生。低體重的婦女作為骨折的危險人群應受到更多的關注。
參考文獻
[1] Felson, DT. An update on the pathogenesis and epidemiology of osteoarthritis[J]. Radiol Clin North Am, 2004, 42(1): 1-9.
[2] 孫文淵, 潘婭嵐, 郭楊, 等. 骨質疏松癥與骨關節炎共病的影像學研究進展[J]. 中國醫學影像學雜志, 2023, 31(5): 550-554.
[3] Zhang Y, Hannan MT, Chaisson CE, et al. Bone mineral density and risk of incident and progressive radiographic knee osteoarthritis in women: the Framingham Study[J]. J Rheumatol, 2000. 27(4): 1032-1037.
[4] Lo GH, Zhang Y, McLennan C, et al. The ratio of medial to lateral tibial plateau bone mineral density and compartmentspecific tibiofemoral osteoarthritis[J]. Osteoarthritis Cartilage, 2006, 14(10): 984-990.
[5] 王歡. 中西醫結合治療膝骨關節炎(膝痹)專家共識 [J].世界中醫藥, 2023, 18 (17): 2407-2412.
[6] 張萌萌, 徐又佳, 侯建明, 等. 骨質疏松實驗室診斷及影響因素專家共識2022[J]. 中國骨質疏松雜志, 2022, 28 (9): 1249-1259.
[7] Ren ZS, Cheng ZJ, Sun HJ, et al. Analysis of related factors of osteoporosis before total knee arthroplasty in knee osteoarthritis[J]. Chinese Tissue Engineering Research, 2016, 20 (22): 3212-3218.
[8] 李秀霞, 宋志雪, 陳長香. 老年骨質疏松患者營養狀況及影響因素分析[J]. 中國骨質疏松雜志, 2016, 22(7): 894-898.
[9] 張歡, 陳晨. 上海市靜安區中老年人膝骨關節炎流行病學調查[J]. 現代醫學, 2018, 46 (6): 642-646.
[10] Rachner TD, Khosla S, Hofbauer LC. Osteoporosis: now and the future[J]. Lancet, 2011, 377(9773): 1276-1287.
[11] Cavkaytar S, Seval MM, Atak Z, et al. Effect of reproductive history, lactation, first pregnancy age and dietary habits on bone mineral density in natural postmenopausal women[J]. Aging Clin Exp Res, 2015, 27(5): 689-694.
[12] Lo, S.S. Bone health status of postmenopausal Chinese women[J]. Hong Kong Med J, 2015, 21(6): 536-541.
[13] Bay-Jensen AC, Slagboom E, Chen-An P, et al. Role of hormones in cartilage and joint metabolism: understanding an unhealthy metabolic phenotype in osteoarthritis[J]. Menopause, 2013, 20(5): 578-586.
[14] 馮歆, 李生強, 賴玉璉, 等. 絕經后婦女膝關節骨性關節炎與骨質疏松癥的相關性研究[J]. 中國骨質疏松雜志, 2014, 20(4): 357-359; 445.
[15] 徐雯, 陶娟, 吳斌龍. 絕經后婦女骨關節炎、骨質疏松的性激素與細胞因子的變化[J]. 航空航天醫藥, 2009, 20(12): 18-20.
[16] 李海東, 蔣雷生, 戴力揚. 雌激素在骨關節炎及骨質疏松中的作用研究[J]. 中國矯形外科雜志, 2010, (6): 474-478.
[17] 李海東, 楊越華, 李波, 等. 絕經后女性骨關節炎和骨質疏松患者血清性激素結合蛋白水平比較分析[J]. 上海交通大學學報(醫學版), 2011, (8): 1134-1139.

