川崎病與支原體感染的相關性研究
汪培勤 饒福光 羅建軍
[摘要] 目的 研究川崎病(Kawasaki disease,KD)與支原體感染(Mycoplasma pneumomiae,MP)的相關性。 方法 回顧性分析2012年3月~2014年2月于我院被確診為KD的84例患兒的病歷資料,其中按照患者是否有支原體感染分為觀察組和對照組。觀察組KD患者為有支原體感染(43例),對照組KD患者無MP感染(41例)。對兩組患者分別進行血白細胞計數(WBC)、超敏C反應蛋白(CRP)、紅細胞沉降率(ESR)、血紅蛋白(HB)以及血小板計數(PLT)的檢測和分析。對兩組患者是否存在冠脈損傷進行分析比較。 結果 觀察組無冠脈損傷者占34.9%(15/43),明顯低于對照組的58.5%(24/41),觀察組冠脈損傷者占比65.1%(28/43),顯著高于對照組的41.5%(17/41),差異均有統計學意義(P<0.05);觀察組的CRP指標水平為(68.9±14.7)mg/L,明顯高于對照組的(52.8±8.2)mg/L,觀察組的ESR指標水平為(42.6±15.9)mm/h,顯著高于對照組的(21.6±6.1)mm/h,差異均有統計學意義(P<0.05)。 結論 MP感染為KD的病因之一,MP感染與患者冠脈損傷呈正相關,MP感染引起的免疫介導損傷和炎癥反應是發生KD的重要途徑。
[關鍵詞] 川崎病;支原體感染;冠脈損傷;相關性
[中圖分類號] R725.4 [文獻標識碼] B [文章編號] 1673-9701(2015)03-0041-03
川崎病(Kawasaki disease,KD)又稱為皮膚黏膜淋巴結綜合征(MCLS),是一種通常發生在嬰幼兒群體的疾病[1]。患者常伴有發熱、皮疹、眼結合膜充血、口腔黏膜彌漫充血、手足硬性水腫等癥狀[2]。而且川崎病多會導致冠脈損傷,嚴重時甚至會引起相關的血管炎癥和心臟損傷。此病被發現至今仍未發現確切病因,流行病學研究表示KD的可能病原有鏈球菌、衣原體、支原體(MP)感染等[3]。目前關于川崎病和支原體感染的研究報道較少。鑒于此,本文就川崎病與支原體感染的相關性進行研究,得到了一些結論。現報道如下。
1 資料與方法
1.1 臨床資料
入選2012年3月~2014年2月于我院住院治療的KD患者共有84例,其中男52例,女32例,年齡2月~10歲,平均(3.1±0.9)歲。急性期11例,亞急性期21例,恢復期28例,慢性期24例。按照患者是否有支原體感染分為觀察組(43例)和對照組(41例)。其中觀察組男27例,女16例,年齡3個月~10歲,平均(2.5±1.1)歲。對照組男25例,女16例。年齡2個月~9歲,平均(2.3±0.9)歲。兩組在性別、年齡等方面比較差異無統計學意義(P>0.05),具有可比性。
1.2 研究方法
患者入院后立即進行血液細菌培養,對患者進行胸部正位X光檢查。次日清晨在患者空腹情況下采集其靜脈血6 mL,同時檢測其靜脈血白細胞計數(WBC)、超敏C反應蛋白(CRP)、紅細胞沉降率(ESR)、血紅蛋白(HB)以及血小板計數(PLT)水平,分別記錄并對比兩組的實驗數據[4]。
1.3 診斷標準
通過以下標準對患者進行判定[5]:患者出現眼結合膜充血,皮疹,淋巴結腫大,血沉較快以及CRP增高則為急性期KD;有眼結合膜充血,指趾端脫皮,血小板增高則為亞急性期;眼結合膜有少許充血,淋巴結消腫,血沉以及白細胞總數逐漸正常為恢復性;臨床表現大多正常,各項細胞指數也逐漸恢復正常者為慢性期。
1.4 統計學方法
采用SPSS 13.0統計軟件分析,計數資料比較采用χ2檢驗,計量資料比較采用t檢驗。相關性分析選用Spearman法進行,P<0.05為差異有統計學意義。
2 結果
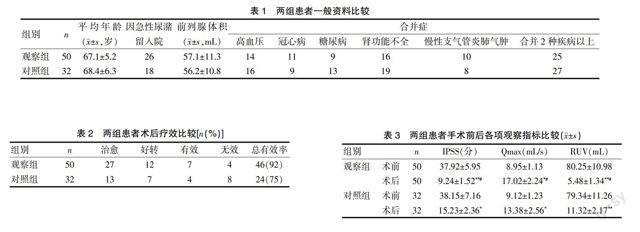
2.1 兩組患者冠脈損傷情況對比
觀察組無冠脈損傷者占比34.9%(15/43),明顯低于對照組的58.5%(24/41),觀察組冠脈損傷者占比65.1%(28/43),顯著高于對照組的41.5%(17/41),差異均有統計學意義(P<0.05)。見表1。
表1 兩組患者冠脈損傷情況對比[n(%)]
注:與對照組相比,*P<0.05
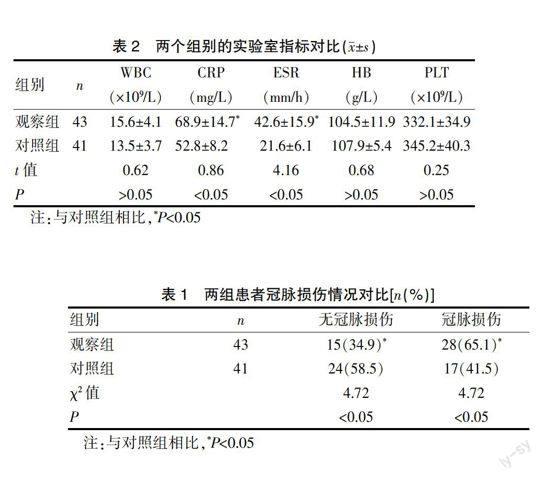
2.2 兩組各實驗室指標比較
兩組的WBC、HB和PLT水平差異均無統計學意義(P>0.05)。而觀察組的CRP指標水平為(68.9±14.7)mg/L,明顯高于對照組的(52.8±8.2)mg/L,觀察組的ESR指標水平為(42.6±15.9)mm/h,顯著高于對照組的(21.6±6.1)mm/h,差異均有統計學意義(P<0.05),表示MP感染引起的炎癥反應較高。見表2。
表2 兩個組別的實驗室指標對比(x±s)
注:與對照組相比,*P<0.05
2.3 MP感染與KD患者冠狀損傷的相關性分析
KD患者中MP感染的患者冠狀損傷明顯升高。經過Spearman相關性分析,結果顯示MP感染與冠狀損傷呈正相關(r=0.814,P<0.05)。
3 討論
對于KD疾病,近年來研究報道較多,但對于其發生的病因以及發病機制研究較少,至今仍不十分清楚,有資料顯示KD疾病與病原微生物感染有一定關聯,已知的病原微生物中MP最有可能與KD的發生有關[6]。MP感染如今已有逐年上升的趨勢,KD發病人數亦在逐年增加,其所引發的后果越來越受到關注,有報道表明KD發病機制可能是支原體細胞膜與人類細胞存在共同抗原引起的交叉反應從而導致的自身免疫反應[7]。
本文通過對比兩組MP感染與無MP感染的各項實驗室指標以及冠脈損傷情況,結果發現,觀察組的無冠脈損傷者占比34.9%(15/43),明顯低于對照組的58.5%(24/41)。而觀察組冠脈損傷者占比65.1%(28/43),顯著高于對照組的41.5%(17/41)。這與范秋紅[8]、朱巧等[9]的報道結果相符,表明MP感染者冠脈損傷率較高。除此之外,觀察組的CRP指標水平為(68.9±14.7)mg/L,明顯高于對照組的(52.8±8.2)mg/L,觀察組的ESR指標水平為(42.6±15.9)mm/h,顯著高于對照組的(21.6±6.1)mm/h。這與彭茜[10]、聶抒等[11]的報道結果一致,表明MP引起的炎癥反應較高,且MP感染可能參與到KD的發生及進展。究其原因,筆者認為這可能是因為MP感染導致了患者體內免疫細胞的過度釋放,多種炎癥細胞因子促使機體形成炎癥反應,從而造成組織的損傷。而CRP是一種球蛋白,其以糖蛋白的形式存在于人體的血液中,能在一定程度上提高分葉核白細胞吞噬細菌的能力[12]。CRP可以導致急性細菌感染的活動期增加,同時組織損傷和某些特殊的腫瘤急性活動期亦會隨之升高[13]。MP感染可能是引發KD的啟動因子[14]。KD的發生與MP直接侵犯、毒素繁殖、免疫介導損傷等改變有關。而免疫系統的異常和免疫損傷性血管炎是KD患者的顯著特征,同時,異常免疫應答以及細胞因子的級聯放大效應導致血管內皮功能障礙是導致KD血管炎性損傷的基礎[15]。因此,免疫系統的異常可能是MP感染后引起KD的重要途徑。
綜上所述,MP感染是KD的病因之一,對于KD患者,應該及時對其進行相關檢查,實施應對MP感染的相關治療,MP感染與患者冠脈損傷也呈正相關,在治療KD患者時應該慎重,努力尋找KD病因,進行MP感染流行病學的調查和研究,從而輔助治療。
[參考文獻]
[1] 王紅麗. 川崎病患者兒退熱后應用黃芪注射液的療效分析[J]. 浙江中醫大學學報,2013,37(1):38-40.
[2] 張利. 早期診斷不典型川崎病的臨床分析[J]. 中國醫藥導刊,2013,11(1):1772-1773.
[3] 李萌,王玉珍,劉莉莉,等. 肺炎支原體感染與川崎病患者預后的關系[J]. 山東醫藥,2013,53(38):36-38.
[4] 李瑞燕,李曉輝,吳泰相. 川崎病與病原微生物關系的meta分析[J]. 臨床兒科雜志,2013,31(1):69-72.
[5] 王國兵,齊中香,李成榮,等. 急性期川崎病患兒調節性B細胞改變及意義初探[J]. 中華微生物學和免疫性雜志,2013,10(1):750-755.
[6] 沈忱,鄧佳平. 川崎病患者早期識別與診斷的臨床分析[J].中國現代醫生,2013,51(1):129-130.
[7] 王俊英,李亞蕊,楊蕊華,等. 感染與川崎病的關系研究[J].中國醫藥,2013,8(8):1126-1127.
[8] 范秋紅,嚴文華,錢偉國,等. 肺炎支原體感染對川崎病及冠狀動脈病變的影響[J]. 中國血液流變學雜志,2010, 20(2):284-285.
[9] 朱巧,過建春. 川崎病合并肺炎支原體肺炎11例分析[J].中華實驗和臨床病毒學雜志,2013,27(3):207-209.
[10] 彭茜,陳昌輝,吳青,等. CASP3基因單核甘酸多態性與中國兒童川崎病的相關性研究[J]. 中華醫學遺傳學雜志,2013,30(2):180-184.
[11] 聶抒,韓燕燕,韓立志. 川崎病合并重癥感染患兒的預后分析[J]. 中國婦幼保健,2012,27(2):209-211.
[12] 周南,劉小權,常文毅,等. 川崎病伴指趾壞疽1例報告[J]. 臨床兒科雜志,2012,30(7):685-686.
[13] 孫艷霞,張貴英,張會豐. 超敏C-反應蛋白對判斷小兒發熱性質的意義[J]. 浙江臨床醫學,2011,13(4):417-418.
[14] 王曼秋,晁玉瑾. 肺炎支原體感染并不完全川崎病誤診13例分析[J]. 中國誤診學雜志,2011,11(13):3166-3166.
[15] 段超,杜忠東,王玉,等. 川崎病冠脈瘤患兒遠期血管內皮功能的研究[J]. 中國當代兒科雜志,2011,13(5):373-376.
(收稿日期:2014-09-25)

