高血壓腦出血患者醫院感染危險因素探討
李恩 王博 周武濤
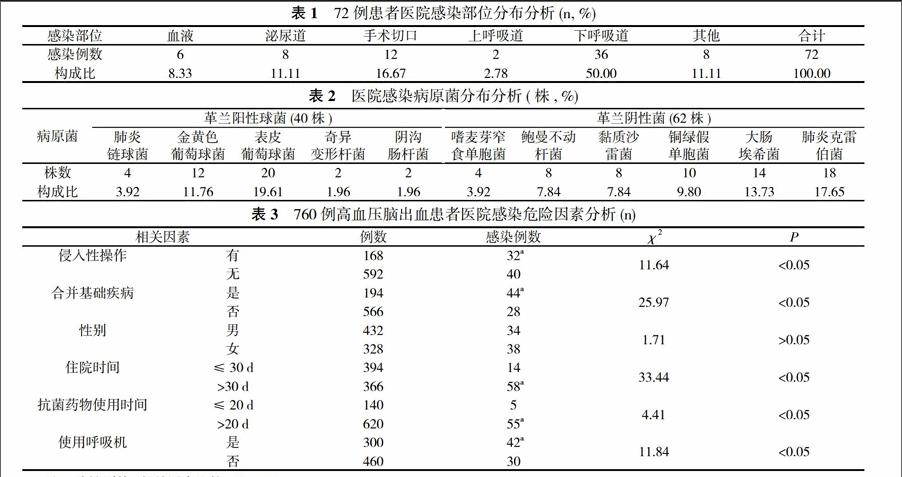
【摘要】 目的 對高血壓腦出血住院患者醫院感染的危險因素進行研究。方法 對760例高血壓腦出血住院患者病歷資料進行分析。結果 760 例患者中發生醫院感染 72 例, 醫院感染率為 9.47%。其中下呼吸道、手術切口及泌尿道發生感染的幾率最高, 分別為 50.00%、16.67%、11.11%。共分離病原菌 102株, 其中革蘭陰性桿菌、革蘭陽性球菌分別為62株和40株, 所占比例分別為60.78%和 39.22%;病原菌分布比例中最高的三種為表皮葡萄球菌(19.61%)、肺炎克雷伯菌(17.65%) 和大腸埃希菌(13.73%)。危險因素分析結果顯示, 合并基礎疾病、侵入性操作、使用呼吸機、抗菌藥物使用時間>20 d及住院時間>30 d是導致高血壓腦出血患者醫院感染的危險因素。結論 神經外科高血壓腦出血患者醫院感染率較高, 應加強其醫院感染監測, 并針對危險因素采取有效預防控制措施。
【關鍵詞】 高血壓;腦出血;醫院感染;神經外科;危險因素
DOI:10.14163/j.cnki.11-5547/r.2016.16.063
高血壓合并腦出血患者在神經外科患者中占較大比例, 也是醫院感染的高危人群, 不利于患者預后[1, 2]。為了對高血壓腦出血患者醫院感染進行有效的預防和控制, 本文特選擇本院760例高血壓腦出血患者展開研究, 對其住院情況進行監測, 統計感染情況, 并分析其危險因素。
1 資料與方法
1. 1 一般資料 本次研究選擇本院2012年12月~2014年12 月進行住院治療的760例高血壓腦出血患者作為研究對象, 患者病歷資料均完整。其中女328例, 男432例, 年齡最小20歲, 最大90歲。
1. 2 方法 以電子病歷系統為工具, 對患者住院病歷進行查閱, 監測所有住院患者的情況, 將疑似感染的患者分離出來, 然后安排醫生和醫院感染管理專職人員共同確定其是否感染[3-6]。感染的判斷均以2001 年制定的《醫院感染診斷標準(試行)》為依據[7, 8]。
1. 3 統計學方法 采用SPSS20.0統計學軟件對數據進行處理。計數資料以率(%)表示, 采用χ2檢驗。P<0.05表示差異具有統計學意義。
2 結果
2. 1 患者發生醫院感染的統計結果分析 760例患者中發生
醫院感染72例, 感染率為9.47%(72/760)。
2. 2 72例感染患者感染部位統計分析 所有感染部位中, 下呼吸道感染占50.00%, 手術切口感染占16.67%, 泌尿道感染占11.11%, 位列前三。見表1。
2. 3 72例感染患者病原菌分布情況分析 72例患者共分離出102株病原菌, 其中62株為革蘭陰性桿菌, 占60.78%;40株為革蘭陽性球菌, 占39.22%。病原菌中, 表皮葡萄球菌所占比例為19.61%, 肺炎克雷伯菌所占比例為17.65%, 大腸埃希菌所占比例為13.73%, 這三種病原菌居前三位。見表2。
2. 4 72例感染患者的危險因素分析 高血壓腦出血患者醫院感染的危險因素主要有侵入性操作、合并基礎疾病、住院時間>30 d、抗菌藥物使用時間>20 d及使用呼吸機等。見表3。
3 討論
老年人常伴有一些慢性基礎疾病, 如心臟病、高血壓等, 且病發后患者飲食狀況不良, 引起其機體防御功能降低, 也會增加其感染機會[9, 10]。神經外科高血壓腦出血患者部分需要頻繁使用各種侵入性檢查和監護儀器, 如吸氧、吸痰, 留置胃管、導尿管或其他引流管, 容易損傷患者黏膜, 導致某些條件致病菌侵入患者體內, 從而引起醫院感染。腦出血患者常伴有嘔吐, 容易造成誤吸致吸入性肺炎, 從而引發感染[11]。高血壓腦出血患者采用開顱和內鏡手術治療會將腦內部組織暴露于空氣中, 容易受到病原菌的感染, 且術后患者往往處于昏迷狀態, 需要長期臥床休養, 在此期間顱內壓如果發生變化則可能會引發感染的發生[12]。此外, 病原菌的耐藥性也會隨著患者使用抗菌藥物時間的增長而增加, 在這種情況下, 長期用藥會使患者體內菌群狀態紊亂, 若此時受到病原菌的入侵則大大提高了感染幾率[13]。在本次研究中, 高血壓腦出血患者醫院感染的危險因素主要有侵入性操作、合并基礎疾病、住院時間>30 d、抗菌藥物使用時間>20 d以及使用呼吸機等。
參考文獻
[1] 繆素萍, 鄧瑞文, 鐘文珍. 神經外科氣管切開術后下呼吸道感染危險因素的調查分析.中華醫院感染學雜志, 2008, 18(5): 646-648.
[2] 任南, 文細毛, 吳安華, 等. 178 所醫院感染危險因素調查分析. 中國感染控制雜志, 2003, 2(1):8-9.
[3] 任云芬, 楊燕, 徐大敏, 等. 成人呼吸機相關性肺炎的病因、發病率、病原學研究. 瀘州醫學院學報, 2012, 35(2):216-217.
[4] 楊艷麗, 張方征, 尹春霞, 等.肝硬化合并醫院感染的相關因素及護理對策.中國醫藥導報, 2011, 8(34):124-125.
[5] 苗傳玉, 李巖, 賈桂云. 神經外科高血壓腦出血患者醫院感染危險因素. 中國感染控制雜志, 2014, 13(11):662-664.
[6] 魏靜. 高血壓腦出血手術患者醫院感染的影響因素與護理. 中西醫結合心血管病電子雜志, 2015(8):171-172.
[7] 阿曉軍, 郝學紅, 阮琳, 等. 微創穿刺治療高血壓腦出血術后顱內感染的高危因素及感染后防治. 中華醫院感染學雜志, 2013, 23(7):1560-1561.
[8] 孔祥玉, 田偉, 陳余思, 等. 腰大池引流加鞘內注射治療高血壓腦出血患者術后顱內感染療效. 中華醫院感染學雜志, 2013, 23(20):4904-4906.
[9] 張志宏, 羅友章, 柳隆華, 等. 高血壓腦出血術后早期氣管切開對防止肺部感染的影響. 中華醫院感染學雜志, 2004, 14(3): 274-276.
[10] 符慧芬, 于正濤, 翁秀珍, 等. 微創穿刺治療高血壓腦出血術后顱內感染的臨床特點及預防對策. 中華醫院感染學雜志, 2014, 24(16):4051-4053.
[11] 劉睿, 史進, 李欽濤. 持續腰大池引流治療高血壓腦出血患者術后顱內感染的臨床研究. 中華醫院感染學雜志, 2014, 24(18): 4555-4557.
[12] 丁玉英, 周玉森. 高血壓并腦出血289例醫院肺部感染相關因素分析及護理對策. 齊魯護理雜志, 2009, 15(4):4-6.
[13] 楊蒙. 探討高血壓性腦出血患者醫院肺部感染的相關因素. 中國中醫藥咨訊, 2011, 3(13):339.
[收稿日期:2016-01-27]

