單純修補術與胃大部分切除術治療急性胃穿孔療效比較
劉俊杰 何嘉琳 梁偉雄 蔣邦好 關玉峰 蔡育志
[摘要]目的 分析急性胃穿孔采用不同手術治療方案的臨床效果。方法 抽選我院2005年6月~2014年6月期間收治的患者90例作為研究對象,按照不同手術方法分為兩個組別,每組各45例。其中對照組實施單純胃修補術,試驗組實施胃大部分切除術,觀察手術治療指標,比較術后并發癥和復發情況。結果 試驗組患者術中出血量多,手術用時、住院時間長,和對照組比較差異顯著。試驗組并發癥發生3例(6.7%),穿孔復發1例(2.2%);對照組并發癥發生10例(22.2%),穿孔復發7例(15.6%),差異有統計學意義(P<0.05)。結論 對于急性胃穿孔患者而言,單純胃修補術和胃大部分切除術均有良好效果。其中前者治療恢復時間短,后者并發癥和復發率低,應該根據患者的實際情況進行合理選擇。
[關鍵詞]急性胃穿孔;修補術;切除術;并發癥
[中圖分類號]R656.6 [文獻標識碼]B [文章編號]2095-0616(2016)06-128-03
急性胃穿孔是消化道多發疾病,是腸胃潰瘍的并發癥之一,由于發病急、病情重,威脅到患者的生命安全。數據調查顯示,隨著人們生活飲食方式的轉變、工作壓力的增加,該疾病發病率處于持續提升中,改善治療和預后效果,成為臨床醫師的重要研究課題。手術治療方式較多,本研究選取我院患者進行分析,比較了單純修補術和胃大部分切除術的臨床效果,現報道如下。
1.資料與方法
1.1一般資料
選取我院就診的急性胃穿孔患者90例,納入時間段為2005年6月-2014年6月,按照不同手術方法分為對照組和試驗組,每組45例。在對照組中,男26例(57.8%),女19例(42.2%);年齡20~62歲,平均(38.5±2.2)歲;發病至就診時間1~35h,平均(4.7±0.8)h。穿孔位置:胃前壁22例、胃側壁14例、其他9例;疾病史:胃潰瘍16例、高血壓7例、糖尿病5例。在試驗組中,男28例(62.2%),女17例(37.8%);年齡18~59歲,平均(39.4±2.7)歲;發病至就診時間1.5~32h,平均(5.1±0.6)h。穿孔位置:胃前壁19例、胃側壁16例、其他10例;疾病史:胃潰瘍18例、高血壓9例、糖尿病6例。兩組一般資料差異差異無統計學意義(P>0.05),具有可比性。
1.2臨床診斷標準
(1)依據《實用內科學》,患者經臨床和影像學檢查確診:腹腔穿刺檢查存在膿性液體,x線腹片檢查顯示膈下有游離氣體。(2)納入標準:患者資料完整,簽署知情同意書,自愿參與本次研究,能夠積極配合臨床操作。(3)排除標準:精神疾病患者、心肝腎功能病變患者、合并胃腸道腫瘤患者。
1.3治療方法
患者入院后禁食禁飲,進行胃腸減壓,糾正水電解質紊亂,術前完善各項檢查,如血尿常規、肝腎功能等。具體手術操作如下。
1.3.1對照組 實施單純胃修補術,患者取平臥位,麻醉方式為硬脊膜外麻醉,手術切口選擇在右上腹直肌部位。第一步,探查穿孔組織,使用生理鹽水沖洗,清除腹腔積液和食物殘留;第二步,選用7號線對穿孔組織進行縫合,一般為3-4針;第三步,將大網膜覆蓋在縫合組織處,并實施結扎和適當固定;第四步,留置引流管,常規關閉手術切口。
1.3.2試驗組 實施胃大部分切除術,患者體位、麻醉方式、切口部位同對照組。第一步,探查穿孔組織,使用生理鹽水沖洗,清除腹腔積液和食物殘留;第二步,根據患者實際病變情況切除遠端胃組織;第三步,實施胃空腸吻合術,或者胃十二指腸吻合術;第四步,選擇甲硝唑溶液沖洗腹腔,留置引流管后關閉切口。
1.3.3術后處理 患者術后禁食禁飲,觀察臨床癥狀表現和不適反應;使用抑酸劑,行胃腸減壓操作;根據藥敏試驗結果合理選用抗生素,給予補液和營養支持;加強護理管理,積極防治并發癥,選擇合適時機拔除引流管。當患者切口愈合后,給予流質飲食,逐步恢復到正常飲食。
1.4觀察項目和指標
(1)比較兩組患者的手術治療指標,以手術時間、術中出血量、住院時間為代表。(2)觀察術后并發癥情況,進行準確記錄,并在組間進行比較,常見并發癥如:切口感染、腸瘺、出血、中毒性休克等。(3)患者術后開展為期1年的隨訪,觀察胃穿孔復發情況。
1.5統計學方法
分析軟件采用SPSS18.0版本,并發癥、復發率作為計數資料,采用x2檢驗;手術治療指標作為計量資料,采用t檢驗。P<0.05為差異有統計學意義。
2.結果
2.1手術治療指標比較
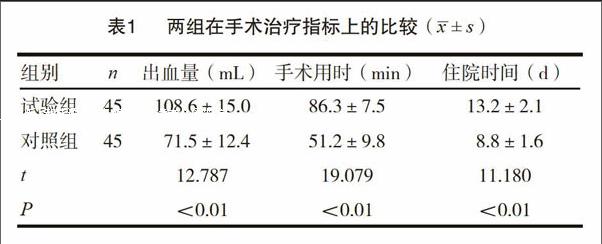
由數據可知,試驗組患者術中出血量多,手術用時、住院時間長,和對照組比較差異有統計學意義(P<0.05)。見表1。
2.2術后并發癥比較
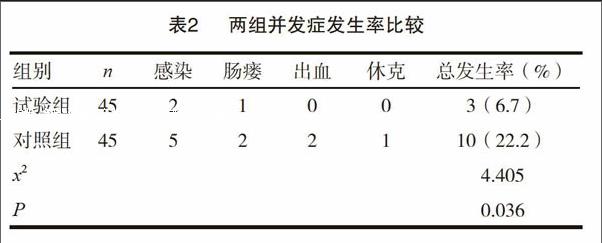
試驗組患者在感染、腸瘺、出血、休克等并發癥上出現3例,發生率為6.7%;對照組共計出現10例,發生率為22.2%。兩組差異有統計學意義(P<0.05)。見表2。
2.3復發情況比較
術后隨訪結果顯示,試驗組患者中胃穿孔復發1例,占總例數的2.2%;對照組患者中復發7例,占總例數的15.6%。兩組差異有統計學意義(x2=4.939,P=0.026)。
3.討論
胃穿孔的發病主要是胃潰瘍所致,同時不良飲食習慣會促進穿孔發生,部分患者穿孔后會導致胃結腸瘺,另外部分患者則會發生腹腔粘連。患者臨床表現為:嚴重腹痛,從上腹部延伸到整個腹部;惡心嘔吐、腹脹等。由于胃穿孔后導致大量胃腸液流入腹腔,容易引發腹膜炎、中毒性休克,因此需要及時診斷并治療。在石曉東的研究報道中稱,患者于發病后的6~12h內進行急診手術,能夠獲得良好的治療效果。另外,患者治療期間,要求護理人員加強護理管理,通過健康教育增強疾病認知,提高治療依從性。另外,要對患者的飲食進行干預,養成科學的飲食習慣。
在臨床治療上,手術方案應用較多,主要分為單純修補術和胃大部分切除術兩種。其中,單純修補術手術操作簡單、時間短、安全性高,主要適應證是腹腔嚴重污染患者、穿孔時間超過12h患者。該手術方案因其適應范圍廣受到醫師和患者好評,但最大的缺點是術后并發癥多,且病灶容易復發。
相比之下,胃大部分切除術可以徹底解決患者的胃部穿孔問題,同時有效治療潰瘍,具有復發率低的優勢;缺點則是手術流程復雜、安全性低,延長了患者的恢復時間。該手術方案適應證包括長期潰瘍史患者、穿孔范圍較大患者,單純修補術后復發患者。在張曉君的研究中提出,患者行胃大部分切除術后,有效胃容量顯著縮小,且正常的胃腸道解剖位置改變,患者飲食過程中會出現食量減少、食欲不振、消瘦等現象,對正常的生活造成不良影響。
本次研究結果顯示,對照組患者術中出血量平均為71.5mL,低于試驗組的108.6mL;手術時間為51.2min,住院時間為8.8d,短于試驗組的86.3min、13.2d,差異有統計學意義。在術后并發癥上,試驗組僅有2例感染、1例腸瘺發生,占比6.7%,低于對照組的22.2%,和陳陸奇的研究數據接近。隨訪結果表明,試驗組術后1年復發率為2.2%,遠低于對照組的15.6%。
綜上,對于急性胃穿孔患者而言,單純胃修補術和胃大部分切除術均有良好效果。其中前者治療恢復時間短,后者并發癥和復發率低,應該根據患者的實際情況進行合理選擇。

