頸椎前路椎體次全切減壓全接觸鈦網植骨融合療效分析
嚴越茂 肖建斌 李世平 崔海濱

[摘要]目的對治療頸椎疾病內固定手術方法的探討研究。方法將本院2012年1月~2015年8月收治的65例各類頸椎病及頸椎外傷患者納入研究對象,并根據手術方式分組:29例頸椎前路椎體次全切減壓全接觸鈦網植骨融合內固定術(A組),36例頸椎前路髓核摘除加植骨內固定術(B組)。采用SPSSl7.0軟件進行數據統計分析。結果頸椎前路椎體次全切減壓全接觸鈦網植骨融合內固定術的手術時間較短(93.48±18.62)min、出血量較少(84.9±17.89)mL、術后6個月JOA評分(13.10±1.90)和終訪JOA評分評分(13.59±1.57)較高。結論頸椎前路減壓全接觸鈦網植骨融合術減少了手術時間、出血量,術后6個月JOA評分和終訪JOA評分較高,終訪改善率較高,臨床推廣價值較高。
[關鍵詞]頸椎疾病;手術;探討
人體頸椎是脊柱疾病的高發部位,此外,由于外傷等因素,使得脊椎損傷成為脊柱外科的常見疾病。目前有多種手術方法治療頸椎疾病,本研究采取對照試驗設計,分析頸椎前路椎體次全切減壓全接觸鈦網植骨融合內固定術和頸椎前路髓核摘除加植骨內固定術的療效的優缺點,為臨床醫師手術治療頸椎疾病提供參考資料。
1.資料與方法
1.1一般資料
將本院2012年1月~2015年8月收治的65例各類頸椎病及頸椎外傷患者納入研究對象,并根據手術方式進行分組,其中A組:頸椎前路椎體次全切減壓全接觸鈦網植骨融合內固定術(29例),B組:頸椎前路髓核摘除加植骨內固定術(36例)。研究對象均有頸椎不適病史或外傷史,并經過相關檢查(如x線、CT等)確診為頸椎病或頸椎外傷。對選入的研究對象進行嚴格的納入和剔除,使所選人的研究對象均無手術禁忌癥,滿足手術適宜癥。
1.2方法
1.2.1術前準備 患者入院后,給予積極的對癥及支持治療,完善相關術前檢查,設計周密的手術方案,待病情有所穩定后給予手術治療。
1.2.2手術方法 分別采取頸椎前路椎體次全切減壓全接觸鈦網植骨融合內固定術、頸椎前路髓核摘除加植骨內固定術進行治療。
頸椎前路椎體次全切減壓全接觸鈦網植骨融合內固定術:所有患者均采用氣管內插管全麻,取平臥位,雙肩和背部墊高,頭頸部后仰。在頸前右側做橫行切口,切開皮膚、皮下及筋膜,沿食管氣管和胸鎖乳突肌、頸動脈鞘之間進入到達椎體前部,充分顯露術野,C臂定位病變椎體,電刀切開前縱韌帶,切除椎體上下的椎間盤,對病變椎體行槽式切除,如果有后縱韌帶骨化,先對后縱韌帶鉤開一小口后,在脊髓硬膜間行鈍性分離后,用咬骨鉗予以切除,上下椎體作潛行減壓,包括切除骨槽兩側椎體的骨贅,用刮勺刮至相鄰椎體終板呈點狀出血。撐開上下椎體至合適的高度以恢復生理前凸及椎間高度,選取合適長度及寬度的鈦網,其內裝入切除的椎體松質骨塊并壓緊,將鈦網植入椎體槽內,使用雙七號絲線捆綁固定,然后選擇長度合適的帶鎖鈦板固定。C型臂透視查看內固定位置滿意后,仔細止血,放置引流管1根,逐層縫合。術后應用抗生素預防感染、脫水劑及激素治療3~7d,術后24h患者即可在頸托保護下離床活動,8~12周后去除頸托。如患者有肺部疾患術前、術后3d使用霧化吸入,以減輕氣管受術中牽拉的反應。術后第3天常規拍攝頸椎正側位x線片以觀察鈦板及鈦網位置。見圖1~2。
頸椎前路髓核摘除加植骨內固定術:頸椎前路髓核摘除加植骨內固定術。依次切開皮膚、皮下組織和頸闊肌,松解頸深筋膜,分離內臟鞘與血管神經鞘間隙,分離松解椎體前筋膜。C臂x線機透視確定減壓的椎間隙,“z”形或“I”形切開前縱韌帶,安放椎體牽開器,調節其張力,牽開4mm使頸椎生理曲度和椎間高度得以恢復。向兩側剝離前縱韌帶以暴露纖維環外層纖維,用尖刀十字形切開纖維環軟骨,深度3~5mm,將薄型髓核鉗呈閉合狀通過纖維環外口進入椎間隙,由淺及深、由一側向另側分次摘除髓核至上下椎體后緣骨質,刮匙及長柄椎板鉗去除突入椎管的所有致壓物。一定張力下測量椎間隙高度,根據此高度在髂骨處取皮質骨植入椎間隙,保證髂骨塊表面平整且不壓迫硬膜囊。選合適長度的前路鋼板預彎后固定。止血徹底后,沖洗傷口,內置引流條或引流管,逐層關閉創口并用無菌敷料覆蓋,頸圍外固定。
1.2.3術后措施 術后二級護理,抗炎、神經營養治療4d左右,頭頸部外固定至少8周,頸椎不穩者需頸部制動3個月。
1.3觀察指標
全部病例術后均隨訪6~36個月,觀察術后神經癥狀和脊髓功能的改善狀況,采用JOA評分標準評估脊髓功能。
1.4療效評定標準
1.4.1JOA脊髓功能評分標準 采用日本骨科學會(JOA)脊髓功能評定標準記錄入院時及術后隨訪結果,評分并進行比較,正常為17分,病情分四級:嚴重0~4分,重度5~8分,中度9~12分,輕度13~16分;根據JOA評分法評定術前及隨訪時得分計算改善率,術后改善率=(隨訪評分-術前評分)/(17-術前評分)×100%。
1.4.2骨性融合標準 CT標準:植骨塊與椎體骨界面之間可見骨小梁通過。x線:植骨椎節與相鄰椎體未見透明線,植骨塊與相鄰椎體可見骨小梁生長通過。
1.5統計學方法
采用SPSS17.0統計軟件對數據進行分析,計量資料以(x±s)表示,采用t檢驗,計數資料以百分比表示,采用x2檢驗,檢驗水準為a=0.05,P<0.05為差異有統計學意義。
2.結果
2.1一般資料
本次研究的65名患者中,男40例(61.54%),女25例(38.46%),年齡19~68歲,平均(42.9±12.3)歲。其中A組29例:男18例,女11例,年齡19~68歲,平均(42.4±12.4)歲;B組36例:男22人,女14人,年齡20~69歲,平均(42.2±13.4)歲;A、B兩組患者性別構成差異無統計學意義(x2=0.006,P>0.05),年齡構成差異無統計學意義(t=0.386,P>0.05)。
2.2住院期間指標分析
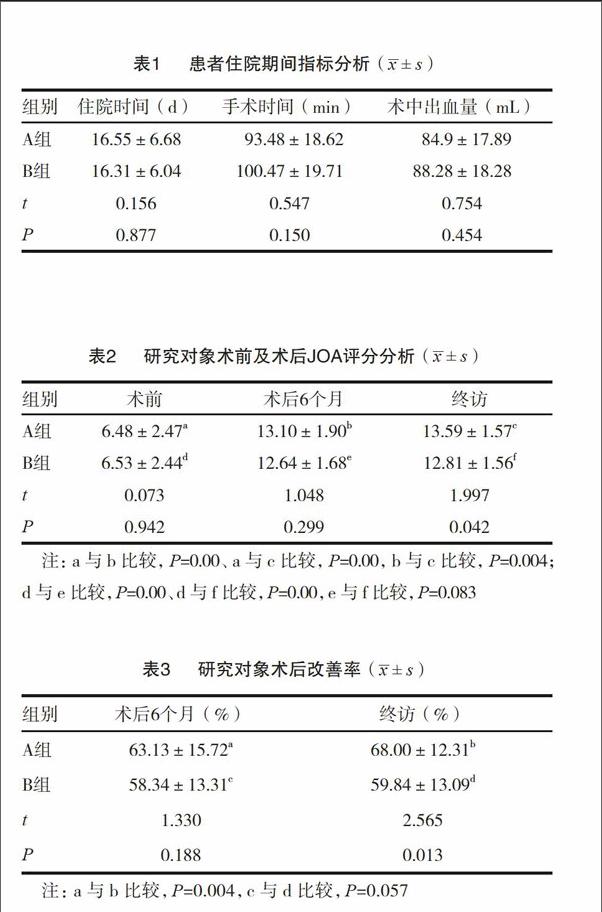
所有病例均無并發癥,A組住院時間長于B組,手術時間和術中出血量低于B組,但差異均無統計學意義(P>0.05)。見表1。
2.3臨床療效評價
A、B組兩組之間術前、術后6個月的JOA評分差異無統計學意義(P>0.05),但B組終訪JOA評分低于A組(P<0.05);A、B組均為術前與術后6個月和終訪的JOA評分差異有統計學意義(P<0.05),B組術后6個月與終訪的JOA評分差異無統計學意義(P>0.05),而A組差異有統計學意義(P<0.05);B組終訪改善率低于A組(P<0.05),A組術后6個月與終訪的改善率有差異(P<0.05),而B組無差異(P>0.05)。見表2~3。
3.討論
頸椎病亦稱頸椎綜合征,是以退行性病理改變為表征,其致病因素較多,癥狀表現不同。頸椎病分型較多:頸型、神經根型、脊髓型、椎動脈型、交感神經型、食管壓迫型,學者們于1948年首次將骨質增生、頸椎間盤退行性病理改變及其所引起的一系列臨床癥狀綜合起來稱為頸椎病。自1958年Cloward及Smith-Robinson率先報道頸椎前路手術減壓的方法和效果以來,頸椎前路椎間盤切除減壓融合術(anterior cervical discectomy withfusion,ACDF)和頸椎前路椎體次全切除減壓融合術(anterior cervical corpectomy with fusion,ACCF)因其臨床療效確切,已是公認的主要手術方式。其中頸椎前路椎體次全切除減壓方案的優點是減壓徹底、手術操作緩沖空間較大、手術風險較低;缺點是椎骨切除較多,導致骨缺損較大。鈦網植骨融合是目前較多應用于填充頸椎前路椎體次全切除減壓術所造成的骨缺損的方案,具體操作如下:在合適長度及寬度的鈦網內裝入切除的椎體松質骨塊,將其壓緊,將組裝好的鈦網植入椎體槽內,先后選用雙七號絲線、帶鎖鈦板固定。由于鈦網具有切割方便的特點,有利于減少術中并發癥、縮短手術時間、減少術中出血、提高網眼狀結構的融合率。但是由于患者自身和處理鈦網不當等原因,致使術后鈦網下沉或椎間塌陷,可引起椎間高度丟失、椎間孔狹窄等負性反應,從而影響手術療效。
患者術后鈦網下沉和椎間塌陷的原因有很多,與患者骨質疏松、鈦網固定節段的數量過多、佩戴外固定支具時間短、及鈦網處理不合理(如鈦網和椎體接觸面減小、過度處理終板、鈦網修剪不合理、鋼板選擇不當)等因素有關。術前充分準備、術中良好的醫護配合、術后科學合理的護理,可保證手術效果,對于手術成功具有重要意義。
因頸椎前路椎體次全切減壓全接觸鈦網植骨融合內固定術可減少術中感染、骨折和出血等并發癥,減少手術時間和慢性疼痛發生等優點,該手術方法已經在臨床上廣泛應用于頸椎疾病的治療。而頸椎前路髓核摘除加植骨內固定術具有簡單、安全、有效的特點,但此次研究將頸椎前路減壓全接觸鈦網植骨融合術與頸椎前路髓核摘除加植骨內固定術治療頸椎疾病的療效進行了對比,頸椎前路減壓全接觸鈦網植骨融合術手術時間較短、術中出血量較少、術后6個月JOA評分和終訪JOA評分評分較高、終訪改善率較高,體現了頸椎前路減壓全接觸鈦網植骨融合術方法的優勢及可推廣性。

