胃癌全胃切除與遠端次全胃切除預后比較及不同消化道重建術對患者生活質量的影響
周博
(河南科技大學第一附屬醫院 腫瘤科 河南 洛陽 471000)
胃癌全胃切除與遠端次全胃切除預后比較及不同消化道重建術對患者生活質量的影響
周博
(河南科技大學第一附屬醫院 腫瘤科 河南 洛陽 471000)
目的探究胃癌全胃切除與遠端次全胃切除預后狀態及不同消化道重建術對患者生活質量的影響。方法選擇河南科技大學第一附屬醫院收治的114例遠端胃癌患者,隨機分為3組,各38例。觀察A組行遠端次全胃切除+功能性間置空腸代胃重建術治療,觀察B組行遠端次全胃切除+Roux-en-Y重建術治療,對照組行全胃切除術+Roux-en-Y重建術治療。術后對各組進行隨訪,對比各組預后情況以及觀察A組、觀察B組營養學指標(總蛋白、體質量變化、預后營養指數)與胃腸道癥狀評分等情況。結果觀察A組、觀察B組術后1、2年生存率均高于對照組,差異有統計學意義(P<0.05);觀察A組胃腸道癥狀評分均較觀察B組降低,總蛋白、體質量變化、預后營養指數較觀察B組升高,差異均有統計學意義(P<0.05)。結論應用遠端次全胃切除術可延長患者生存時間,且胃切除術術后行功能性間置空腸代胃術可改善患者營養狀況,緩解其胃腸道癥狀,提高其生活質量。
胃癌全胃切除;遠端次全胃切除;消化道重建術;生活質量
自胃大部切除術與全胃切除術出現1個世紀以來,臨床對于遠端胃癌最佳術式一直存在爭議,國內多采取遠端胃大部切除,而《日本胃癌處理規約》中推薦在胃大部切除無法保證恰當近端切緣距離時,需行全胃切除術[1]。全胃切除術雖能使近端切緣腫瘤復發及殘胃癌發生率降低,但應用該術式后常會導致吞咽困難、食物反流、口腔干燥等癥狀,使患者生活質量下降。此外,胃切除后選用何種消化道重建方式對患者術后營養狀況及生活質量具有重要影響[2]。本研究為觀察胃癌全胃切除與遠端次全胃切除預后狀態及不同消化道重建術對患者生活質量的作用,選擇114例遠端胃癌患者,分組對比,報道如下。
1 資料及方法
1.1一般資料選擇2010年8月至2014年8月河南科技大學第一附屬醫院收治的114例遠端胃癌患者,隨機分為3組,各38例。入選患者均經病理學檢查確診,簽署知情同意書,排除既往有癌癥史、近期用藥史及施行D2胃癌根治術者。其中觀察A組男23例,女15例,年齡37~74歲,平均(51.91±8.75)歲;觀察B組男22例,女16例,年齡39~75歲,平均(52.34±8.67)歲;對照組男24例,女14例,年齡36~77歲,平均(52.73±8.92)歲。3組基本資料比較,差異無統計學意義(P>0.05)。
1.2治療方法3組均應用硬膜外麻醉。觀察A組行遠端次全胃切除+功能性間置空腸代胃重建術治療。先行遠端次全胃切除術,切開胃結腸韌帶,將大網膜剝離;結扎并割斷胃網膜左血管,仔細清掃胃大彎側淋巴結;對胃網膜右血管施行根部結扎,仔細清掃幽門下淋巴結,將十二指腸游離;結扎胃右血管,仔細清掃幽門上處淋巴結;將胃左動脈結扎切斷,仔細清掃左動脈旁淋巴結,并沿著胃小彎解剖并清掃胃小彎旁、賁門右發熱淋巴結,之后將胃從腹腔外拉出并切除胃大部;術后采取功能性間置空腸代胃重建術:在Treitz韌帶下方約40 cm處采取食管空腸端側吻合,于輸出支腸段距離該吻合口約35 cm處和十二指腸施行端側吻合;在空腸十二指腸吻合口下方約5 cm處和Treitz韌帶下方約20 cm處進行空腸側側吻合;應用縫線適度縫扎輸入支腸段距離食管空腸吻合口約6 cm處與輸出支腸段距離空腸十二指腸吻合口的遠側約2 cm處。
觀察B組實行遠端次全胃切除+Roux-en-Y重建術治療。遠端次全胃切除手術方法同觀察A組,術后施行Roux-en-Y重建術:縫合十二指腸殘端,在Treitz韌帶下方15~20 cm將空腸離斷,遠端空腸和食管采取端側吻合,同時殘端保留3~5 cm關閉,于食管空腸的吻合遠側約40 cm處采取空腸與空腸端側吻合。
對照組施行全胃切除術+Roux-en-Y重建術治療。先行全胃切除術:手術前半部分和遠端次全胃切除術相同,但其手術部位切除包含經腹合并左第7~9肋弓軟骨及左側經胸腹輔助切口胃全切除,并將低位食管一塊切除;術后施行Roux-en-Y重建術,方法同觀察B組。
1.3觀察指標①術后通過門診復查與電話隨訪等方式對3組進行2 a隨訪,統計各組生存情況以評估手術治療長期預后;②術后2 a隨訪對比觀察A組、觀察B組營養學指標(總蛋白、體質量變化、預后營養指數)情況;③以胃腸道癥狀評分(GSRS)系統評價兩組術后胃腸道癥狀等情況,以評定其生活質量。GSRS系統共計0~3分,0分表示無胃腸道癥狀;1分表示存在輕微胃腸道癥狀;2分表示存在中度胃腸道癥狀;3分表示存在嚴重胃腸道癥狀[3]。

2 結果
2.1術后1、2年生存率經隨訪,無病例脫落,觀察A組、觀察B組術后1、2年生存率均高于對照組,差異有統計學意義(P<0.05)。見表1。
注:與對照組比較,aP<0.05。
2.2觀察A組、觀察B組營養學指標情況和GSRS評分觀察A組總蛋白、體質量變化、預后營養指數較觀察B組升高,GSRS評分較觀察B組降低,差異均有統計學意義(P<0.05)。見表2。
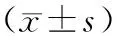
表2 觀察A組和觀察B組營養學指標和GSRS評分比較
注:與觀察B組比較,bP<0.05。
3 討論
胃癌為癌癥發病率位居第二的消化系統疾病,當機體處于正常生理狀態時,胃黏膜上皮細胞受到癌基因與抑癌基因調控,維持著增殖及凋亡平衡,一旦此平衡狀態被打破,會引發癌變。遠端胃癌屬胃癌常見類型之一,癌變部位處于胃大彎和胃小彎下部1/3處連線以下,臨床存在多種胃切除方式及消化道重建方式,治療效果不一,如何選用恰當胃切除方式及消化道重建方式對患者預后及生活質量意義重大。
Mocan等[4]研究報道,應用遠端胃切除術治療組5年生存率高于全胃切除術治療組,進一步行TNF分層顯示,應用遠端胃切除術治療組的ⅠB期胃癌患者5年生存率亦高于全胃切除術治療組(P<0.05)。本研究結果中,觀察A組、觀察B組術后1、2年生存率均高于對照組(P<0.05)。這充分說明應用遠端次全胃切除術可延長患者生存時間,改善其預后狀態。原因可能為全胃切除術雖較徹底地清除了胃癌病變部位,但會導致患者因胃缺失而出現術后營養不良,使其身體素質下降,癌癥因子復發率增加,病死風險升高。
胃切除術后因患者胃功能遭受嚴重損傷,營養吸收出現障礙且會出現傾倒綜合征、腹瀉、腹痛等癥狀,需及時進行消化道重建術。理想的消化道重建術需滿足下列要求:①重建食物儲器具有良好儲袋及消化、吸收功能,可減緩食糜進入小腸速度;②可盡量維持食物消化正常生理途徑,并能防止十二指腸分泌物反流進入食管;③操作簡單易行,創傷較小[5]。應用Roux-en-Y重建術雖操作簡單、創傷小,但其未保留食物經十二指腸通過的正常消化生理途徑,易對消化系統造成不良影響,同時重建術中橫斷空腸,會破壞腸道與其神經傳導完整性。而功能性間置空腸代胃重建術創新性地應用適度結扎方法,可在不切斷空腸條件下,重塑儲袋功能,并能保留食物經由十二指腸通過的正常消化途徑及腸道與其神經傳導完整性。本研究結果顯示,觀察A組總蛋白、體質量變化、預后營養指數較觀察B組升高,GSRS評分較觀察B組降低(P<0.05)。這表明在胃切除術后應用功能性間置空腸代胃術可改善患者營養狀況,緩解其胃腸道癥狀,提高其生活質量。原因在于功能性間置空腸代胃術更符合正常生理解剖,可保留十二指腸自然消化通道,食物能與膽汁胰液相混合,促進膽汁、胰液等消化酶分泌,有助于加快鈣、鐵、脂肪、維生素等營養成分消化吸收,且能保證腸道與其神經傳導完整性,手術創傷小,術后并發癥發生率更低。
綜上,應用遠端次全胃切除術可延長患者生存時間,且胃切除術術后實施功能性間置空腸代胃術可改善患者營養狀況,緩解其胃腸道癥狀,提高其生活質量。
[1] 劉震,黃斌,靳雁,等.遠端胃切除術與全胃切除術治療遠端胃癌的術后并發癥和長期預后比較[J].中華胃腸外科雜志,2015,18(12):1240-1243.
[2] 楊年釗,方華進,張義勝,等.胃癌遠端胃切除術后Roux-en-Y與BillrothⅡ消化道重建術的比較研究[J].實用醫學雜志,2015,31(24):4110-4115.
[3] 劉濤,何若沖,趙浩亮,等.胃癌全胃切除術后兩種消化道重建術式的臨床療效比較[J].中國藥物與臨床,2015,15(3):399-400.
[4] Mocan L,Tomus C,Bartos D,et al.Long term outcome following surgical treatment for distal gastric cancer[J].J Gastrointestin Liver Dis,2013,22(1):53-58.
[5] 張中彥,李濤,許新才,等.全胃切除術后兩種消化道重建術式療效的Meta分析[J].醫學綜述,2014,20(22):4179-4182.
R 735.2
10.3969/j.issn.1004-437X.2017.19.015
2016-12-21)

