雙水平正壓通氣聯合肺表面活性物質治療新生兒呼吸窘迫綜合征的臨床研究
崔大衛 李玲
[摘要] 目的 探析雙水平正壓通氣(DuoPAP)聯合肺表面活性物質(PS)治療新生兒呼吸窘迫綜合征(NRDS)臨床療效。方法 方便選取該院2016年4月—2018年7月接收的64例胎齡在29~33周伴有重度新生兒呼吸窘迫綜合征,分娩后6 h內需要采取無創呼吸機支持的早產兒納入至該次研究中,隨機分為兩組,每組32例,對照組行經鼻持續氣道正壓通氣(nCPAP)治療,研究組則采取DuoPAP治療,對比兩組治療效果。結果 在治療總有效率方面,對照組與研究組分別是75.00%和94.12%,研究組較對照組更高,差異有統計學意義(χ2=4.267;P=0.039);在PaCO2、PaO2及pH方面,研究組與對照組治療前均無統計學意義(P>0.05);治療后1、12、24 h和48 h均較對照組更優,差異有統計學意義(t=4.265,4.091,4.427,4.307,4.711,4.851,4.231,4.711,4.851,4.171,4.247,4.138,P<0.05)。 結論 新生兒呼吸窘迫綜合征治療期間,聯合使用肺表面活性物質和雙水平正壓通氣治療方法,有助于改善患兒血氣指標,促進治療效果的提高,在臨床中值得不斷采納和推廣。
[關鍵詞] 新生兒呼吸窘迫綜合征;肺表面活性物質;雙水平正壓通氣
[中圖分類號] R722? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1674-0742(2019)05(b)-0029-03
[Abstract] Objective To analyze the clinical efficacy of dual-level positive pressure ventilation (DuoPAP) combined with pulmonary surfactant (PS) in the treatment of neonatal respiratory distress syndrome (NRDS). Methods 64 cases of gestational age received from April 2016 to July 2018 in our hospital were convenient selected and accompanied by severe neonatal respiratory distress syndrome from 29 weeks to 33 weeks. Premature infants who needed noninvasive ventilator support within 6 hours after delivery were included. To this study, they were randomly divided into two groups, 32 patients in each group. The control group received nasal continuous positive airway pressure (nCPAP) treatment, while the study group received DuoPAP treatment. Results In the total effective rate of treatment, the control group and the study group were 75.00% and 94.12%, respectively. The study group was higher than the control group, the difference was statistically significant (χ2=4.267; P=0.039); at PaCO2, PaO2 and pH. In terms, there was no significant difference between the study group and the control group before treatment (P>0.05). The 1, 12, 24 h and 48 h after treatment were better than the control group, the difference was statistically significant (t=4.265, 4.091, 4.427, 4.307, 4.711, 4.851, 4.231, 4.711, 4.851, 4.171, 4.247, 4.138, P<0.05). Conclusion During the treatment of neonatal respiratory distress syndrome, the combination of pulmonary surfactant and bi-level positive pressure ventilation can improve the blood gas index and improve the therapeutic effect. It is worthy of continuous adoption and promotion in clinical practice.
[Key words] Neonatal respiratory distress syndrome; Pulmonary surfactant; Bi-level positive pressure ventilation
新生兒呼吸窘迫綜合征是因為早產兒肺功能不成熟,再加之肺表面活性物質欠缺引起的,現階段,其已經發展成為導致早產兒死亡的主要因素[1],所以如何開展有效治療已經成為研究的重點[2]。該次研究主要針對該院2016年4月—2018年7月接收的64例新生兒呼吸窘迫綜合征患兒行雙水平正壓通氣聯合肺表面活性物質治療效果進行探析,現報道如下。
1? 資料與方法
1.1? 一般資料
方便選取該院接收的64例胎齡在29~33周伴有重度新生兒呼吸窘迫綜合征,分娩后6 h內需要采取無創呼吸機支持的早產兒為研究對象,隨機分為兩組,分別是32例,對照組中,有18例男患,14例女患,胎齡29~32周,平均胎齡(31.21±0.12)周;研究組中,有17例男患,15例女患,胎齡29~33周,平均胎齡(31.31±0.15)周,組間基礎資料差異無統計學意義(P>0.05)。經該院倫理委員會批準,并在患兒家屬簽署了知情研究協議書。
1.2? 方法
兩組患兒均在確診后接受常規治療,固爾蘇100~200 mg/kg一次性氣管內滴注,同時用復蘇氣囊人工加壓通氣1~2 min,將氣管插管拔除,兩組均接受輔助通氣治療,留置經口胃管。兩種治療方法分開操作,在病情穩定停用呼吸機之后,應用箱內吸氧或者頭罩吸氧一直到停氧為止。如果病情不穩定,則需要進行有創呼吸機輔助通氣,在病情穩定之后采用箱內吸氧、頭罩吸氧或者無創模式[3]。無創呼吸機通常以頭罩吸氧為標準,吸入氧濃度(FiO2)在0.5以上,依舊存在呼吸困難等癥狀,而且血氧飽和度在88%~95%以下。
研究組應用DuoPAP治療,參數設置如下:治療期間為菲萍新生兒/小兒呼吸機,連接方式為雙鼻塞。初步參數:吸氣峰壓(PIP)10~15 cmH2O,呼氣末正壓(PEEP)4~6 cmH2O,呼吸頻率(RR)20~30次/min,吸氣時間(Ti)設置為0.35~0.5 s;FiO2則以維持經皮血樣飽和度(SpO2)為依據調整到88%~95%,流量為6~8 L/min,范圍介于0.30~0.60。以患兒經皮飽和度、血氣分析及病情發展為依據對參數進行相應的調整。在PIP低于4 cmH2O,PEEP低于3 cm H2O,FiO2低于0.30時,呼吸穩定,血氣正常,血氧飽和度超過88%,血氣正常時則可以將呼吸機撤離,采用箱內或者頭罩吸氧。
對照組行nCPAP治療,其中儀器及其連接方式與研究組相同,初步調節參數FiO2和PEEP、撤機標準均與研究組一致。然后應用箱內吸氧或者頭罩吸氧。
氣管插管機械通氣方法及指標,如果患兒應用無創呼吸支持模式無法將血氧飽和度控制在88%~95%,或者多次呼吸暫停,動脈血氣提示pH在7.20以下,氧分壓(PaO2)在50 mmHg以下,二氧化碳分壓(PaCO2)在60 mmHg以上,通過口氣管插管予以患者有創呼吸支持。
1.3? 觀察指標
對比兩組臨床療效和有關指標,指標包括氧分壓(PaO2)、pH和二氧化碳分壓(PaCO2)。療效判定[4]:①患兒治療期間呼吸及神態平穩,三凹征及呻吟等癥狀全部消失,病情改善則表示顯效;②患兒治療期間,呼吸略促,神態平穩,三凹征及呻吟改善,四肢涼表示有效;③上述癥狀及血氣分析均未發生改變或者病情加重表示無效。
1.4? 統計方法
應用SPSS 21.0統計學軟件處理數據,計數資料(%)行χ2檢驗;計量資料用(x±s)表示,行t檢驗,P<0.05為差異有統計學意義。
2? 結果
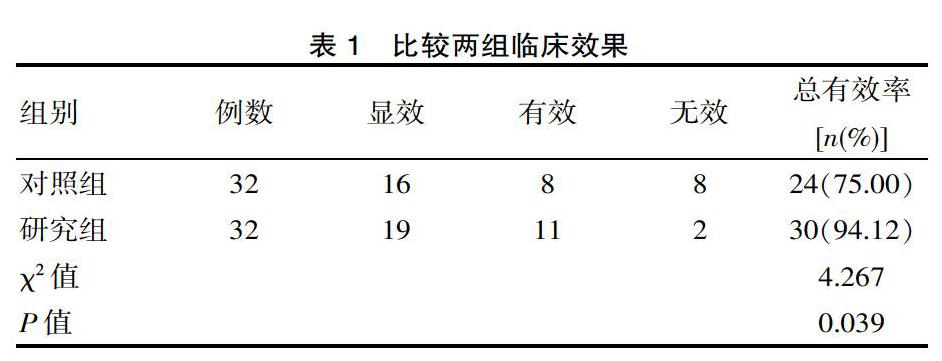
2.1? 對比兩組臨床效果
研究組治療總有效率較對照組更高,差異有統計學意義(P<0.05),見表1。
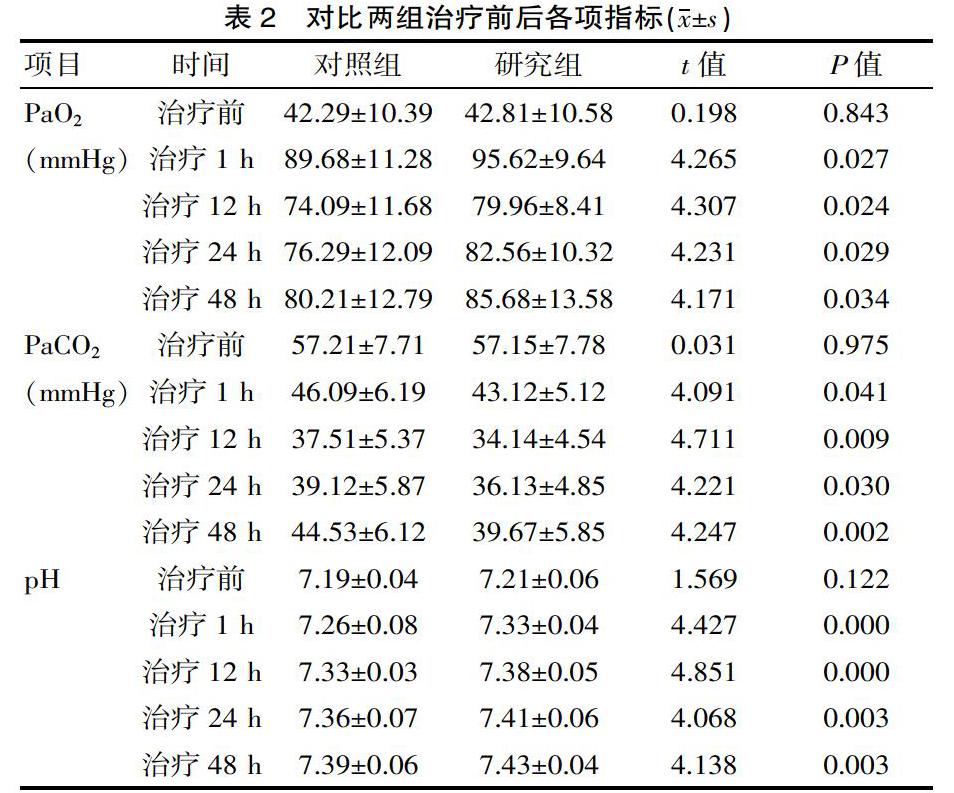
2.2? 比較兩組治療前后各項指標
研究組與對照組治療前PaO2、PaCO2和pH均差異無統計學意義(P>0.05);研究組均較對照組更優,差異有統計學意義(P<0.05),見表2。
3? 討論
新生兒呼吸窘迫綜合征(NRDS)是因為肺表面活性物質減少而引起的,出生后短時間患兒則會產生呼吸窘迫現象,而且隨著病情的發展逐漸加重[5]。發病人群以早產兒為主,而且發病年齡越來越小,該病具有較高的發病率,是導致早產兒死亡的主要因素。如果治療不及時或者未及時搶救,則可能產生后遺癥,有些甚至在短時間內死亡,盡管存活,也會從不同程度上影響患兒發育水平及生活水平。給予呼吸窘迫綜合征患兒機械通氣,盡管可以降低死亡率,但是具有較高的支氣管肺發育不良及呼吸性相關性肺炎等并發癥發生率,因此,近些年來,相關人員加強了對其重視程度。無創通氣技術(NIV)的模式有很多,其中較為常用的是NIPPV和nCPAP[6-7], nCPAP具有顯著治療效果,而且具有可靠性強等特點,現階段,國內主要采用nCPAP進行治療。雙水平正壓通氣(DuoPAP)屬于NIPPV模式中的一種,其可以機械內部壓力進行調節,減少呼吸暫停發作次數,促進平均氣道壓的提高,此外有助于氣體交換[8-9]。
經該次研究結果可知,研究組治療后后1、12、24 h和48 h的PaCO2、PaO2及pH均較對照組更優,差異有統計學意義(P<0.05);由此可見,雙水平正壓通氣聯合肺表面活性物質能夠加快氣道開放,提高氣道正壓,使潮氣量增加,調節胸腹運動的調節性,使氣體交換改善,平衡酸堿度。在治療總有效率方面,研究組與對照組分別是94.12%和75%,研究組較對照組更高,差異有統計學意義(P<0.05),該次研究結果與林報忠等[10]研究結果一致,其研究結果顯示,觀察組與對照組治療總有效率分別是95.24%和78.57%,觀察組顯著高于對照組,差異有統計學意義(P<0.05)。
由此可見,雙水平正壓通氣聯合肺表面活性有助于改善新生兒呼吸困難等癥狀,使患兒及早恢復健康。
綜上所述,將肺表面活性物質聯合雙水平正壓通氣應用于新生兒呼吸窘迫綜合征治療中,有助于患兒及早恢復健康,改善其肺功能及血氣指標,值得進一步采納和推廣。
[參考文獻]
[1]? 李志濤,李立新,包莉娜.肺表面活性物質聯合鼻塞持續正壓通氣治療新生兒呼吸窘迫綜合征臨床分析[J].中國醫藥科學,2016,6(12):182-185.
[2]? 吳文旭,梁藝耀,林捷,等.經鼻雙水平正壓通氣聯合肺表面活性物質治療早產兒呼吸窘迫綜合征臨床療效[J].現代診斷與治療,2016,27(23):4411-4413.
[3]? 蔣麗芳,楊蓮芳,朱璐卡.肺表面活性物質聯合雙相呼吸道正壓通氣治療新生兒呼吸窘迫綜合征的臨床研究[J].中國臨床藥理學與治療學,2016,21(9):1042-1045.
[4]? 張敏敏,劉存勇.經鼻間歇正壓通氣與經鼻持續氣道正壓通氣治療新生兒呼吸窘迫綜合征的臨床療效比較[J].中國實用醫藥,2018,13(30):13-15.
[5]? 張廣立.肺泡表面活性物質治療早產兒呼吸窘迫綜合征效果觀察[J].名醫,2018,9(9):116.
[6]? 高萍.肺表面活性物質聯合持續氣道正壓通氣治療新生兒呼吸窘迫綜合征的療效[J].醫療裝備,2018,32(16):14-15.
[7]? 李黎.肺表面活性物質替代治療新生兒呼吸窘迫綜合征的護理[J].中國實用醫藥. 2009,4(12):208.
[8]? 王金永.高頻震蕩通氣在新生兒呼吸窘迫綜合征中的應用效果[J].臨床醫學,2018,45(8):28-30.
[9]? 李曉華,劉恒.肺表面活性物質聯合鼻塞式持續氣道正壓通氣治療新生兒呼吸窘迫綜合征療效觀察[J].中國社區醫師.2017,33(23):31-33.
[10]? 林報忠,鄭通喜,蔣波,等.肺表面活性物質聯合雙水平氣道正壓通氣治療新生兒呼吸窘迫綜合征的臨床療效[J].實用心腦肺血管病雜志,2017,25(7):77-80.
(收稿日期:2019-02-17)

