妊娠期糖尿病孕婦營養指導和飲食控制對妊娠結局及圍產兒的影響
陳曉紅

[摘要] 目的 觀察妊娠期糖尿病孕婦(GDM)營養指導和飲食控制對妊娠結局及圍產兒的影響。 方法 將該院婦產科門診2017年1—12月收治的90例GDM孕婦隨機分為觀察組和對照組(n=45例)。護理指導中對照組行常規護理, 觀察組在常規護理的基礎上行系統性營養指導和飲食控制。觀察并統計2組孕婦羊水過少、胎膜早破、新生兒低血糖、產后出血、早產等不良妊娠結局的發生率,以及胎兒窘迫、胎兒窒息、胎兒畸形的發生率;并統計新生兒Apgar評分,檢測血糖指標[空腹血糖(FBG)、餐后2 h血糖(2 hPG)、糖化血紅蛋白(HbAlc)]。 結果 在孕婦妊娠不良結局總發生率上,觀察組和對照組依次為6.67%、22.22%,2組比較,差異有統計學意義(P<0.05)。觀察組圍產兒不良結局的總發生率為2.22%(1/45),對照組為15.55%(7/45),2組比較,差異有統計學意義(P<0.05)。在平均新生兒Apgar評分上,觀察組高于對照組(P<0.05)。在平均FBG、2 hPG、HbAlc指標值上,護理后,2組患者各指標值較治療前均下降(P<0.05),但在下降幅度上,觀察組大于對照組(P<0.05)。 結論 予以GDM孕婦營養指導和飲食控制對改善孕婦妊娠結局和圍產兒結局具有重要的作用。
[關鍵詞] 妊娠期糖尿病;營養指導;飲食控制
[中圖分類號] R587.1? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1672-4062(2019)05(b)-0044-02
妊娠期糖尿病(GDM)是因妊娠期糖代謝異常引起的臨床常見合并癥,護理指導中予以孕婦合理、有效的飲食和營養管理干預是改善妊娠結局的關鍵。該文以該院婦產科2017年1—12月門診收治的90例GDM孕婦為研究對象,其中45例孕婦于護理指導中通過營養指導和飲食控制取得了良好的干預效果,現報道如下。
1? 資料與方法
1.1? 一般資料
90例GDM孕婦均為該院婦產科門診收治,診斷標準參照國際糖尿病與妊娠研究組(IADPSG)制定的GDM標準[1]。該組孕婦年齡24~35歲,平均(28.56±2.42)歲;孕周28~42周,平均(30.42±4.26)周;經產婦34例,初產婦56例。采用隨機數字表法將90例孕婦分為觀察組和對照組,各組病例數均為45例。在一般資料包括年齡、孕周、孕產史等方面的比較上,2組差異無統計學意義(P>0.05),具有可比性。
1.2? 方法
護理指導中對照組45例孕婦行常規護理,主要包括心理護理、健康教育、常規分娩護理、康復指導等。
觀察組45例孕婦在常規護理的基礎上行系統性營養指導和飲食控制。具體干預措施如下:(1)營養指導。①分析孕婦營養狀況。即通過營養分析軟件生成孕婦營養狀況報告,包括孕婦體重評價、營養元素攝入來源、營養元素攝入量、日常膳食結構、推薦營養中營養攝入量所占比例等,對每位孕婦的營養狀況進行充分了解。②制定個性化營養指導方案。在調查患者生活環境、生活方式、飲食習慣、生理狀態等一般資料的基礎上,結合孕婦血糖指標值、個人體質指數(BMI)和營養狀況報告為每位患者制定針對性、個性化的應用指導方案。方案制定步驟包括:對每位孕婦每日所需總能量進行計算,根據每日所需總能量計算食品交換分數,合理調整每日營養攝入過程中營養元素的構成比例(碳水化合物50%~60%,蛋白質15%~20%,脂肪25%~30%),并指導孕婦在日常飲食中將每日所需營養元素進行合理分配,避免血糖值波動幅度過大[2]。③優化和完善營養指導方案。定期開展孕婦營養健康狀況和食物營養成分監測,開展食物營養價值、膳食營養素攝入、有害物質暴露的有關評價和評估,對營養指導方案進行優化和完善,為孕婦科學膳食提供依據,既能保證母體與胎兒獲得足夠的營養和能力,又能降低血糖值[3]。(2)飲食控制。定時定量,少量多餐,可選擇低熱量的飲食,少吃或盡量不吃含飽和脂肪酸的食物。根據每位孕婦的生理狀況合理進行餐次分配,并注意每餐都需攝取高纖維的食物以及優質蛋白質來穩定飯后血糖,以防止妊娠期胰島素抵抗,并促進血糖水平能夠維持穩定。
1.3? 觀察指標
1.3.1? 妊娠結局? 觀察并統計2組孕婦羊水過少、胎膜早破、新生兒低血糖、產后出血、早產等不良妊娠結局的發生率。
1.3.2? 圍產兒結局? 觀察并統計2組胎兒窘迫、胎兒窒息、胎兒畸形的發生率;并統計新生兒Apgar評分。
1.3.3? 血糖指標? 于2組孕婦護理干預前后,采用日立7180全自動生化儀檢測對血糖指標進行檢測,包括空腹血糖(FBG)、餐后2 h血糖(2 hPG)、糖化血紅蛋白(HbAlc)指標值。
1.4? 統計方法
采用SPSS 20.0統計學軟件,計量檢測數據標準差用(x±s)表示,組間兩均數比較用t檢驗;計數檢測數據以率的形式表示,計數資料比較用χ2檢驗,P<0.05為差異有統計學意義。
2? 結果
2.1? 妊娠結局
從表1可以看出,在孕婦妊娠不良結局總發生率上,觀察組和對照組依次為6.67%、22.22%,2組比較,差異有統計學意義(P<0.05)。
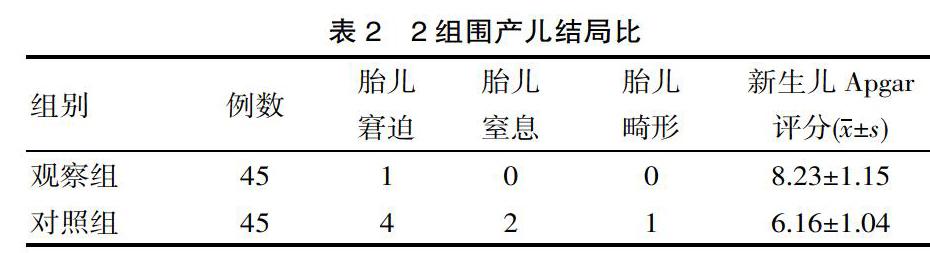
2.2? 圍產兒結局
從表2可以看出,觀察組圍產兒不良結局的總發生率為2.22%(1/45),對照組為15.55%(7/45),2組比較,差異有統計學意義(P<0.05)。在平均新生兒Apgar評分上,觀察組高于對照組,差異有統計學意義(P<0.05)。
2.3? 血糖指標
從表3可以看出,在平均FBG、2 hPG、HbAlc指標值上,護理前,2組比較,差異無統計學意義(P>0.05);護理后,2組患者各指標值較治療前均下降,差異有統計學意義(P<0.05),但在下降幅度上,觀察組大于對照組,差異有統計學意義(P<0.05)。
3? 討論
據最新的調查數據顯示,世界各國報道GDM的發生率為1%~14%,我國為1%~5%,且近年來有逐年上升趨勢[4]。而GDM的發生不僅對孕婦妊娠造成嚴重負性影響,增加羊水過少、胎膜早破、產后出血、早產等不良事件的發生率,同時也是造成圍產兒窘迫、窒息、畸形,甚至死亡的重要危險因素。因此,于GDM臨床護理中予以合理的營養指導和飲食控制,促進孕婦血糖水平的穩定對改善母嬰結局具有重要的作用[5]。本研究采用病例對照研究的方法,臨床護理中對照組行常規護理, 觀察組在常規護理的基礎上行系統性營養指導和飲食控制。結果在孕婦妊娠不良結局總發生率上,觀察組低于對照組,差異有統計學意義(P<0.05)。觀察組圍產兒不良結局的總發生率低于對照組,差異有統計學意義(P<0.05),在平均新生兒Apgar評分上,觀察組高于對照組,差異有統計學意義(P<0.05)。在平均FBG、2hPG、HbAlc指標值上,護理后,2組患者各指標值較治療前均下降,差異有統計學意義(P<0.05),但在下降幅度上,觀察組大于對照組,差異有統計學意義(P<0.05)。即通過予以觀察組孕婦合理的營養指導和飲食控制,可將孕婦血糖水平控制在正常范圍,避免營養不足或營養過剩而增加妊娠并發癥的發生率。因此,予以GDM孕婦營養指導和飲食控制對改善孕婦妊娠結局和圍產兒結局具有重要的作用。
[參考文獻]
[1]? 孫素麗,于麗娜,次玲娟,等.孕期營養相關知識調查及個性化營養指導對GDM的轉歸分析[J].河北醫藥,2017,39(10):1583-1585.
[2]? 裴婷娜,王成宇,侯志彥.妊娠期糖尿病孕婦營養狀況調查及早期營養干預對妊娠結局、新生兒體質量的影響分析[J].解放軍預防醫學雜志,2019,37(1):69-72.
[3]? 周華,羅宇迪,趙璐,等.個體化營養方案在妊娠期糖尿病患者血糖管理中的應用效果[J].廣西醫學,2019(2):251-254.
[4]? 黃敏,陳銀眾,彭雪云.醫學營養聯合運動治療對妊娠期糖尿病孕婦的影響[J].實用中西醫結合臨床,2018(12):119-120.
[5]? 姚葉珊,曾麗玲,彭麗.營養指導與飲食控制對妊娠期糖尿病干預作用的臨床觀察[J].國際護理學雜志,2011,30(9):1321-1323.
(收稿日期:2019-02-14)

