手術時機對高血壓腦出血患者臨床療效和預后的影響
陳旺華
[摘要] 目的 探討手術時機的選擇對高血壓腦出血患者臨床療效和預后的影響。 方法 選取2013年1月~2018年12月在我院接受治療的高血壓腦出血患者109例,按照手術時機不同分為A、B、C三組,三組均采用開顱血腫清除術,A組手術時間為出血后<7 h,B組手術時間為出血后≥7 h且≤24 h,C組手術時間為出血后>24 h,比較三組患者的臨床效率、術后血腫和腦水腫體積及預后效果。 結果 A組血腫清除總有效率為97.2%,明顯高于B組的83.3%與C組的78.4%;C組術后血腫和腦水腫體積分別為(6.79±1.01)mL、(9.71±2.15)mL均大于A組(5.32±1.05)mL、(6.52±1.05)mL與B組(5.33±1.18)mL、(6.18±2.02)mL,組間差異有統計學意義(P<0.05);A組與B組患者2周后GOS評分與半年后Barthel指數均明顯高于C組,差異有統計學意義(P<0.05)。 結論 高血壓腦出血早期手術不僅可以有效提高臨床治療效果,同時也能有效減少患者術后出血量,縮小腦水腫體積,改善預后,促進患者早日康復。
[關鍵詞] 手術時機;高血壓腦出血;臨床療效;預后影響
[中圖分類號] R651.1? ? ? ? ? [文獻標識碼] B? ? ? ? ? [文章編號] 1673-9701(2020)03-0113-03
[Abstract] Objective To investigate the influence of operative time on the clinical efficacy and prognosis of patients with hypertensive cerebral hemorrhage. Methods 109 patients with hypertensive cerebral hemorrhage treated in our hospital from January 2013 to December 2018 were divided into group A, group B, and group C according to different operative time. Clearance of hematoma by craniotomy was applied to all three groups. The operative time of group A was <7 h after hemorrhage, the operative time of group B was ≥7 h and ≤24 h after hemorrhage, and the operative time of group C was >24 h after hemorrhage. The clinical efficiency, volume of postoperative hematoma, volume of cerebral edema, and prognosis were compared among three groups. Results The total effective rate of hematoma removal in group A was 97.2%, which was significantly higher than that in group B(83.3%) and group C(78.4%); The volumes of postoperative hematoma and cerebral edema were larger in group C[(6.79±1.01)mL, (9.71±2.15)mL] than in group A[(5.32±1.05)mL, (6.52±1.05)mL] and group B[(5.33±1.18)mL, (6.18±2.02)mL]. The differences among groups were statistically significant(P<0.05). After 2 weeks, the GOS score and Barthel index of group A and group B were significantly higher than those of group C(P<0.05). Conclusion Early operation for hypertensive cerebral hemorrhage can not only improve clinical treatment effect, but also effectively reduce the amount of postoperative bleeding, reduce the volume of cerebral edema, improve the prognosis, and promote the early recovery of patients.
[Key words] Operative time; Hypertensive cerebral hemorrhage; Clinical efficacy; Prognosis
隨著人們生活水平的不斷提高,我國高血壓患者數量也越來越多,且該病極易引發腦出血,嚴重威脅著高血壓患者的生命安全[1]。目前,治療高血壓腦出血(Hypertensive intracerebral hemor-rhage,HICH)最有效的方法為手術治療,通過手術治療可以將患者腦部的血腫徹底清除,從而恢復患者腦部血液的正常循環,降低顱內壓,確保患者生命安全[2]。但由于高血壓腦出血患者實施手術治療后發生再次出血率遠遠高于其他腦外科開顱手術,且病死率較高,因此,手術時機的選擇與HICH患者的預后具有十分密切的聯系。但在現階段,醫學界對手術時機的選擇存在較大的爭議。為此,該研究主要針對手術時機的選擇對高血壓腦出血患者臨床療效和預后的影響,選取109例高血壓腦出血患者開展相關研究,現報道如下。
1 資料與方法
1.1 一般資料
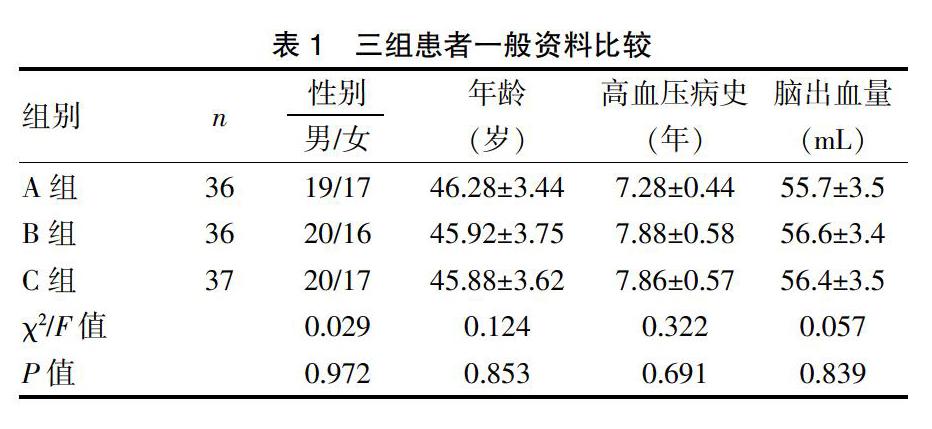
將2013年1月~2018年12月在我院治療的109例高血壓腦出血患者按照手術時間分為A、B、C三組。納入標準:①經臨床、病理學、影像學檢查均被診斷為高血壓腦出血,且符合手術相關條件者;②無嚴重的基礎性疾病者;③具備獨立意識,且自愿參與本次研究者。排除標準:①患有嚴重精神疾病與手術禁忌證者;②需要同時進行其他手術者;③曾有過下腹部手術病史者;④配合程度與依從性較差者。三組患者性別、年齡、高血壓病史及腦出血量一般資料比較,差異均無統計學意義(P>0.05),具有可比性。見表1。
1.2 方法
A組患者發病時間不超過7 h給予手術治療,B組患者在發病7~24 h間應用手術治療,C組患者在發病24 h以上采取手術治療。參與本研究的三組患者均實施開顱血腫清除術,術前進行常規檢查,并通過腦CT檢查判斷患者顱內出血量,患者術中實施全麻[3-4]。麻醉后實施常規消毒,醫護人員要根據患者顱內血腫的實際情況確定骨瓣大小,打開其硬腦膜,通過側裂-島葉入路進入血腫腔,徹底清除血腫,利用電凝止血。當醫生最終確認病灶無任何活動性出血后,再修補硬腦膜,縫合術口,完成手術[5-6]。術后要對患者各項生命體征進行監測,并根據患者的實際情況進行脫水、抗感染治療及營養支持等[7]。
1.3 觀察指標
1.3.1 臨床療效? 根據神經功能缺損評分量表對臨床療效進行判定[8]。基本痊愈:神經功能缺損評分減少91%~100%,病殘程度評分0級;有效:神經功能缺損評分減少46%~90%,病殘程度1~3級;無效:功能缺損評分減少不足17%或增加18%以上。
1.3.2 術后血腫和腦水腫體積? 觀察三組患者術后血腫和腦水腫體積。
1.3.3 預后情況? 根據格拉斯哥結局量表(Glasgow outcome scale,GOS)與Barthel指數對其預后情況進行判定[9]。格拉斯哥結局量表:恢復情況良好5分,輕度殘疾4分,重度殘疾3分,植物生存2分,死亡1分。Barthel指數(Barthel inder,Bl)滿分為100分,>60分:有輕度殘疾,但生活基本自理;40~60分:中度殘疾,生活需要幫助;20~39分:重度殘疾,生活需要很大幫助;<20分:完全殘疾,生活完全依賴。
1.4 統計學方法
采用SPSS18.0統計學軟件進行分析,計量資料以(x±s)表示,采用F檢驗,計數資料以[n(%)]表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 三組臨床療效比較
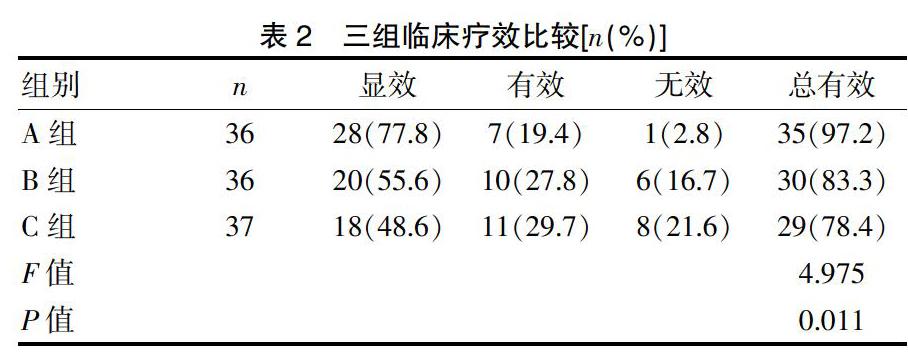
A組患者血腫清除總有效率明顯高于B組與C組,組間對比差異有統計學意義(P<0.05)。見表2。
2.2 三組術后血腫和腦水腫體積比較
與C組患者相比,A組與B組術后血腫與腦水腫體積均明顯較小,差異有統計學意義(P<0.05);A組與B組術后血腫體積與腦水腫體積比較,差異無統計學意義(P>0.05),見表3。
2.3 三組預后效果比較
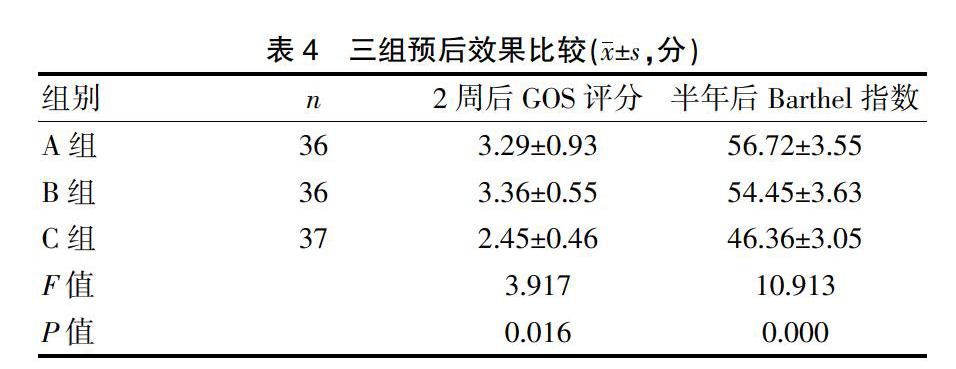
A組與B組患者2周后GOS評分與半年后Barthel指數均明顯高于C組,差異有統計學意義(P<0.05)。見表4。
3 討論
高血壓腦出血作為我國臨床上一種較為常見的腦血管疾病,其主要是由患者腦血管出現自發性破裂而引起的一種腦實質內血腫。多年臨床研究資料顯示,高血壓腦出血發病較急,且病程發展較快,一旦得不到及時有效治療,就會嚴重威脅患者的生命安全。該病作為一種較為常見的急危重癥,主要發病于高血壓人群與動脈硬化群體[10]。因此,如何有效防治高血壓腦出血已經成為我國健康事業發展過程中面臨的主要問題之一。
目前,手術是治療高血壓腦出血疾病的一種有效手段,其中開顱血腫清除術不僅可徹底清除患者腦內出血形成的血腫,降低顱內壓,同時也能有效減少對患者神經造成的損傷,大大減少患者術后并發癥發生。患者發病時間<7 h為超早期,發病時間7~24 h為早期,發病時間>24 h為晚期,因此,在不同的時機進行手術治療會對患者術后的再出血情況及近期效果產生不同的影響。在我國現階段,對于高血壓腦出血患者來說,對其進行手術治療的最佳時機應該選擇在超早期進行手術治療,但由于該時機進行手術治療極易出現再出血情況[2],因此就會大大降低治療效果。為此,選擇恰當的時機實施手術治療是十分重要的[11]。一部分人認為,出血數日后,血塊會自行分解,并會與周圍組織產生輕微粘連[12],可減少術后再出血概率,因此主張手術要在2周后進行。另外一部分人認為,多數患者在發病后24 h內均處于休克狀態,此時實施手術的危險系數較高。而在患者發病48 h后,由于其腦部嚴重缺氧,顱內壓過度增高[13],這極其不利于醫生進行手術操作,因此,高血壓腦出血患者在發病后的24~48 h內為最佳手術時機。據相關研究資料顯示,在高血壓腦出血患者發病后6 h內實施顱內血腫清除術可以有效恢復患者神經功能,而在患者發病≤6 h內實施手術會大大增加患者出血風險。由本研究數據可知,A組血腫清除有效率為97.2%,明顯高于B組83.3%與C組78.4%;C組術后血腫和腦水腫體積(6.79±1.01)mL、(9.71±2.15)mL均大于A組(5.32±1.05)mL、(6.52±1.05)mL與B組(5.33±1.18)mL、(6.18±2.02)mL,差異有統計學意義(P<0.05),這就充分證明了高血壓患者在出血后<7 h,或≥7 h且≤24 h的時間段內實施開顱血腫清除術,其血腫清除效果明顯優于出血后>24 h實施手術的患者,且血腫與腦水腫體積較小,術后2周GOS評分與半年后Barthel指數也相對較高。因此,盡早對高血壓腦出血患者實施手術,不僅可有效恢復患者神經功能,同時也能改善預后。總之,高血壓腦出血患者發病后7~24 h是實施顱內血腫清除術最佳時間。這一研究結果與黃嘯元等[14]在高血壓腦出血不同手術方式及手術時機比較研究中的結果相似,可以進一步證明對高血壓腦出血患者實施早期手術能在最大程度上幫助促進其神經功能恢復,大大降低死亡率及致殘率[15]。
綜上所述,治療高血壓腦出血的關鍵是要掌握好手術時機,并盡可能在患者出血7~24 h內實施早期手術,在該時間段內進行手術不僅可以有效避開術后再出血的高峰期,同時也能在最大程度上恢復患者的神經功能,降低患者死亡率與術后致殘率。但針對于病情較為危急的患者,在其腦出血6 h后實施顱內血腫清除術更為穩妥。
[參考文獻]
[1] 張誠,普順鋒,張世云,等. 不同手術時機治療高血壓腦出血的療效及對預后的影響[J]. 臨床合理用藥雜志,2019,12(17):116.
[2] 曾冉,王飛紅,袁邦清,等. 高血壓腦出血不同手術方式及手術時機的比較[J]. 廣東醫學,2016,37(3):393-396.
[3] 張鷹,甘永慶,邱榮佳,等. 手術方式及時機對高血壓腦出血合并肺部感染患者預后的影響[J]. 中國處方藥,2019,17(5):146-147.
[4] 董小清. 不同手術方式、不同手術時機治療高血壓腦出血的臨床比較分析[J]. 吉林醫學,2019,40(3):537-538.
[5] 段吉強,姚勝,王陽,等. 不同手術時機治療高血壓腦出血的臨床效果對比[J]. 中國醫藥導報,2018,15(2):71-74.
[6] 陳向榮,周金良,黃志研,等. 不同時機手術對高血壓腦出血患者康復效果的影響[J]. 深圳中西醫結合雜志,2018,28(24):161-162.
[7] 劉慶彬. 不同手術時機治療高血壓腦出血的近期效果[J].中國當代醫藥,2018,25(10):65-67.
[8] 周丹,劉茹,劉俊. 持續性顱內壓監護對高血壓腦出血治療手術時機及甘露醇用量調控的指導價值研究[J]. 中國醫學創新,2018,15(5):112-115.
[9] 張旭東,張博,高龍瀾,等. 重癥高血壓腦出血手術干預時機探討[J]. 中國實驗診斷學,2015,19(8):1266-1267.
[10] 曾欽霖,林慶喜,謝琛璠. 手術時機的選擇對高血壓腦出血患者臨床療效和預后的影響分析[J]. 吉林醫學,2018,39(10):1845-1847.
[11] 邵鴻飛,楊維明,曹英肖,等. 手術時機的選擇對高血壓腦出血療效的影響[J]. 中國老年學雜志,2015,35(3):695-696.
[12] 王清,夏欽平. 手術時機和手術方式選擇對重癥高血壓腦出血患者治療效果的影響分析[J]. 心血管病防治知識(學術版),2018,7(5):11-13.
[13] 黃嘯元,吳永剛,楊小朋. 不同手術時機治療高血壓腦出血效果及預后的分析[J]. 新疆醫學,2018,48(1):54-55.
[14] 馬培彬. 高血壓腦出血不同手術方式及手術時機比較[J].臨床醫學研究與實踐,2018,3(23):66-67.
[15] 黃獻靖,吳科學,仁增. 高血壓腦出血手術時機及手術方式分析探討[J]. 中西醫結合心血管病電子雜志,2018, 6(29):8-10.
(收稿日期:2019-09-10)

