消化內鏡技術用于消化道早癌診斷及治療價值分析
王霞 劉三紅
[摘要]目的:分析消化內鏡技術用于消化道早癌診斷及治療的價值。方法:納入研究病例數60例,納入患者經病理檢查均確診消化道早癌。隨機分組診斷治療n=30。對照組常規影像檢查+開放手術治療,觀察組消化內鏡檢查+消化內鏡輔助手術治療,比較兩組診斷結果和治療情況。結果:觀察組影像各項評分優于對照組,P<0.05;觀察組手術時間、住院時間短于對照組,生活質量評分高于對照組,P<0.05;觀察組不良反應發生率低于對照組,P<0.05。結論:消化內鏡用于消化道早癌診斷具有較高的價值,能提高診斷準確率,有效控制術后并發癥,改善患者生活質量,可以推廣應用。
[關鍵詞]消化內鏡技術;消化道早癌;診斷
[中圖分類號]R735
[文獻標識碼]A
[文章編號]2096-5249(2021)23-0058-02
隨著人們生活水平提高,工作和生活壓力增大,精神長期在緊張狀態,再加上飲食不規律,多種因素影響,導致消化道早癌發病率呈上升趨勢。消化道包括口腔、咽喉、食道、腸胃等,將消化道癌初期歸于消化道早癌的范疇,不及時實施治療,隨著病變進展,癌癥擴展到黏膜下層,就會使治療難度加大,影響患者的生存時間[1]。消化內鏡技術在臨床已得到了廣泛的應用,隨著診斷技術的日益完善,在臨床疾病診斷準確率上也明顯提高。消化道早癌發生在消化道早期惡性腫瘤疾病,影響口腔、食管、胃腸道等組織,在發病早期,由于缺乏特異性表現,容易發生誤診或漏診[2]。通過消化內鏡技術確診消化道早癌,掌握患者病情進展,以此為患者制定科學治療計劃,以此有效改善患者的預后。本文對納入篩查的經病理確診消化道早癌的60例患者分組診斷治療,通過對比結果分析消化內鏡技術用于消化道早癌診治的價值,分析如下。
1資料與方法
1.1一般資料納入研究病例數60例,病例搜集時間段在2016年6月~2019年6月,納入患者經病理檢查均確診消化道早癌。隨機數字表法將60例病例分作2組。對照組男女比19:11;年齡均(60.2±1.8)歲;觀察組男女比18:12;年齡均(59.4±1.9)歲;兩組資料比較,無明顯組間差異(P>0.05),可研究。
納入標準:1患者知情本研究。2符合醫學倫理學分組標準。3病理確診消化道早癌且≤2cm。4臨床表現出不同程度泛酸、脹氣、疼痛、噯氣[3]。排除標準:1精神疾病。2聽力或語言功能障礙。3惡性腫瘤。4凝血功能異常。5傳染性疾病。
1.2方法(1)診斷方法:1對照組CT診斷,指導患者排空胃部,檢查前多飲水,保持膀胱的充盈狀態。指導患者平臥,以16排CT診斷儀掃描,設置探頭頻率3.5MHz,掃描厚度4mm,設置矩陣256mm×256mm。不能確診的患者要實施CT造影增強掃描。使用碘伏造影劑注入靜脈通道30s后,實施造影掃描。得出的影像圖像進行病情分析,根據影像圖像評價疾病類型。
2觀察組以消化內鏡輔助診斷,先將消化內鏡實施消毒處理,經由口腔將其置入到患者的消化道內,檢查可疑病灶,可疑病灶取活檢3~4塊,完成患者的病理檢驗,按檢驗結果確診疾病。(2)治療方法。1對照組確診后實施傳統開放手術治療,按影像資料確定病灶區,切除病灶,最后逐層縫合切口。在手術前后準備好消毒品、抗生素,防止發生感染。2觀察組確診后,經內鏡下輔助實施黏膜下剝離術,局麻,消化內鏡置入病灶處,對病變區域染色處理,在確定病灶區域的邊界以后,通過RMR技術完成黏膜的開口、剝離等操作,電凝止血,將病變組織剝離,對標本進行固定后,最后完成消毒,較大切口予鈦夾夾閉處理[4]。
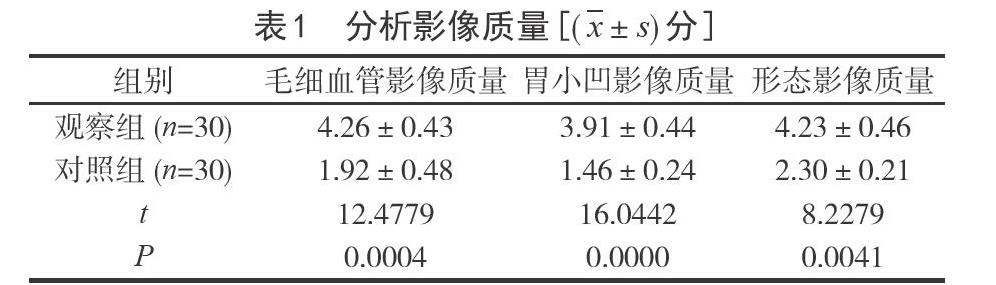
1.3觀察指標根據不同影像學診斷對影像質量進行評價,評價項目包括毛細血管、形態、胃小凹等影像質量,其中1分表示圖像模糊,2分表示圖像暗淡,3分表示圖像比較清晰,4分表示圖像清晰,以得分高表示圖像清晰[5];記錄兩組手術時間、住院時間和不良反應(出血、感染、疼痛等)。
1.4統計學方法應用SPSS19.0統計學,計數資料用χ2比較,計量資料用t檢驗,P<0.05表差異顯著,有統計學意義。
2結果
2.1分析影像質量觀察組影像各項評分優于對照組,差異顯著(P<0.05),見表1。
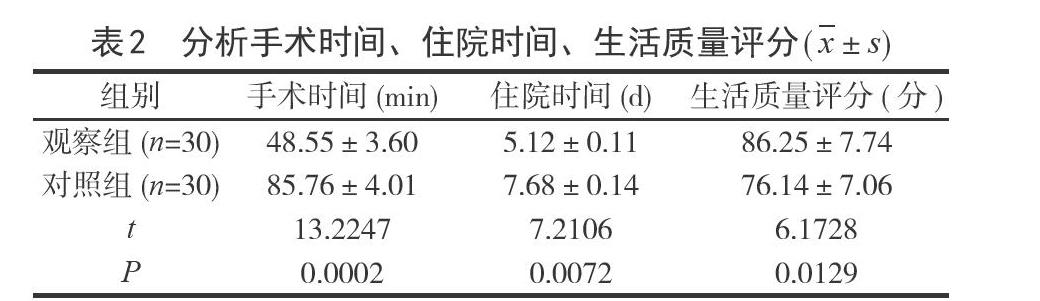
2.2分析手術時間、住院時間、生活質量評分觀察組手術時間、住院時間短于對照組,生活質量評分高于對照組,差異顯著(P<0.05),見表2。
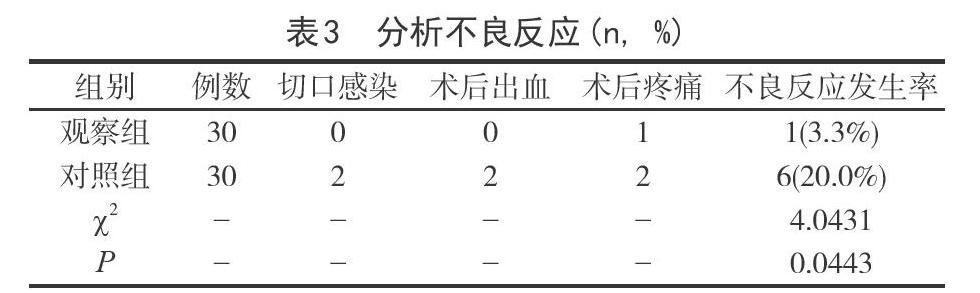
2.3分析不良反應觀察組不良反應發生率3.3%低于對照組20.0%,差異顯著(P<0.05),見表3。
3討論
消化道早癌發病后,觀察患者的消化道病變區受到明顯的浸潤影響,但是,浸潤區未觸及到患者的黏膜下層。隨著人們物質水平提高,飲食結構發生極大的變化,消化道疾病發病率也逐年上升,在發病初期尚無明顯的癥狀表現,所以,容易被人們忽視。當病情逐步加重后,對機體會造成更嚴重的損傷,浸潤到黏膜下層,甚至擴散到其他器官和組織,使治療難度加大,影響治療效果,影響患者的生活質量,甚至影響患者的生存率。可見,及早確診后實施針對性治療,可以有效改善患者的預后[6]。隨著醫療技術的發展,消化內鏡在臨床診斷治療的應用也不斷提升,將消化內鏡合理用于消化道早癌診斷,可以為臨床治療方案制定提供重要參考,從而確保療效,改善患者的生活質量。本文針對消化內鏡技術用于消化道早癌診斷及治療的價值進行討論,分析如下。3.1消化內鏡技術用于消化道早癌診斷的優越性常規檢查易發生誤診或漏診,檢查信息不確定性會影響檢查結果的準確性,加大治療難度,錯失治療時機。研究發現,消化道
早癌黏膜上層為癌細胞病灶,常規白內光鏡不能準確判斷,由于手術切口大,手術時間長,會加大術后的不良反應,使預后和患者的生活質量受到影響。消化內鏡用于消化道檢查,經內鏡下可以對病灶區、胃部毛細血管、胃部形態進行觀察,得出清晰的圖像,實時反應出疾病的狀態,以此提高消化道早癌檢出率,為后續治療提供參考[7]。消化道早癌的篩查要對腫瘤細胞的浸潤情況進行觀察,是否生成血管,實施黏膜剝離術以消化內鏡輔助完成,徹底切除病灶,減少不良反應,利于患者的預后康復。消化內鏡輔助手術操作,可以減少手術切口,對于術后恢復具有重要的作用。
3.2研究結果討論本次研究顯示,經消化內鏡輔助下可以徹底切除病灶,而常規內鏡檢查存在問題,要減少其使用次數,才能縮短手術時間和住院時間。而術后不良反應比較,觀察組低于對照組,表明應用消化內鏡輔助下治療,可以減少術后出血、疼痛和感染發生,以此促進患者及早康復,保持積極狀態配合臨床治療。而消化內鏡技術用于臨床也成為消化道早癌首選診治方案[8],尤其適用于消化道息肉樣型和平坦型早期腫瘤的臨床篩查,如果腫瘤較大可以分片切除。消化內鏡下剝離術屬于微創手術類型,完整切除腫瘤或將腫瘤切成大塊,能避免病變殘留或復發,也能減少術后出血率。胃腸道由于生理結構影響,會受腸道內容物、腸氣等干擾,影響診斷準確率。消化內鏡下黏膜剝離術能減輕對機體的損傷,減輕疼痛,已成為臨床手術技術應用的發展趨勢。為提高內鏡操作水平,要定期培訓醫師,引進先進設備,使醫師可以保持水平與時俱進,才能保證順利完成診斷和治療。為保證順利操作,診斷治療前要告知患者相關情況,使患者提高對疾病的認知能力,配合完成消化內鏡診斷治療,放松心理,順利接受臨床診治,保持和諧醫患關系,從而實現消化內鏡技術的順利應用。消化內鏡診治的直觀性也利于處理腫瘤和合并癥,減少對機體干擾,提升患者的生活質量,具有重要的應用價值。
綜上所述,消化內鏡用于消化道早癌診斷具有較高的價值,能提高診斷準確率,對手術方案也具有較好的優化作用,以此有效控制術后并發癥,能有效減輕患者的不適感,改善患者生活質量,確保預后治療效果理想,可以推廣應用。
參考文獻
[1]鄭菊芹,盧勁瑜,林丹.消化內鏡技術在消化道早癌診斷與治療中的價值分析[J].中外醫學研究,2020,18(30):131-133.
[2]林陳毅.消化內鏡用于消化道早癌患者診斷治療的效果及其對生活質量的影響[J].臨床合理用藥雜志,2020,13(29):127-128.
[3]薄雪靜.消化內鏡用于消化道早癌診斷治療的價值分析[J].中國繼續醫學教育,2020,12(25):89-92.
[4]成斌.消化內鏡技術用于消化道早癌診斷治療的臨床價值分析[J].臨床合理用藥雜志,2020,13(17):149-150.
[5]徐秀芬,畢洪鐘.消化內鏡黏膜下剝離術治療消化道早癌的效果[J].中國衛生標準管理,2019,10(24):58-60.
[6]戴磊.消化內鏡技術在消化道早癌診斷治療中的應用效果觀察[J].中國實用醫藥,2019,14(13):49-50.
[7]李真,李延青.消化道早癌篩查的質量控制:開啟互聯網時代消化內鏡質量控制新模式[J].中華內科雜志,2020,68(02):95-98.
[8]崔寧寧.消化內鏡技術用于消化道早癌診斷及治療價值分析[J].中國實用醫藥,2019,14(15):36-38.

