Quadrant 微創通道對比傳統開放性手術治療腰椎間盤突出癥的系統評價與Meta 分析
馬貴福,錢耀文,駱文遠,張 超
(甘肅省人民醫院,甘肅 蘭州 730000)
腰椎間盤突出癥(Lumbar Intervertebral Disc Herniation,LIDH)是因椎間盤破壞變性、纖維環破裂、髓核向外突出刺激或壓迫神經根所表現出來的一系列神經癥狀,是臨床常見、多發的骨科疾病,也是腰腿疼痛的常見原因之一[1]。80%~90%的患者經保守治療后癥狀得到緩解甚至痊愈,但仍有10%~20%的患者保守治療無效,需進行手術治療[2]。腰椎間盤突出癥手術可分為傳統開放性手術和微創手術兩種。傳統開放性手術創傷較大,肌肉損傷較重,術后康復相對較慢,易引發術后腰背痛,給患者帶來較大痛苦[3]。隨著外科微創技術的發展,Quadrant 微創通道手術在脊柱外科得到廣泛運用,具有可在直視下手術、組織創傷小、恢復快、療效確切等特點[4]。有研究表明[3,5-7],Quadrant微創通道手術與傳統手術效果比較無顯著性差異,但具有創傷小、出血少、恢復快、臥床休息時間短、住院時間短等優點,是當今脊柱外科微創技術的發展趨勢。但也有研究[8-9]提出,Quadrant微創通道手術必須在有限空間進行減壓及椎間融合,可能出現手術不徹底、操作難、對創口周圍組織過度擠壓等情況,并且術中一旦出現硬膜破裂、腦脊液漏等并發癥,手術將難以繼續。目前可獲得的Quadrant 微創通道手術和傳統開放性手術的臨床對照研究結果存在較大差異,且樣本量較小,尚不能明確Quadrant 微創通道手術的臨床療效是否優于傳統開放性手術。
本研究旨在納入當前已發表的Quadrant 微創通道手術與傳統開放性手術治療腰椎間盤突出癥的臨床對照試驗,系統評價兩種術式的有效性、并發癥及可行性。
1 資料與方法
1.1 納入、排除標準
1.1.1 納入標準 研究類型:臨床對照研究,無論是否提及隨機分組、實施盲法及分配隱藏方案。語種和時間不限。
研究對象:(1)確診腰椎間盤突出癥且經非手術治療無效;(2)年齡≥18 歲,性別不限;(3)無腰椎間盤手術史;(4)臨床癥狀與體征一致。
干預措施:微創組在Quadrant 微創通道行椎間盤切除、椎板減壓開窗等手術,對照組包括標準開放性椎板切除術、半椎板切除術、椎板開窗術、髓核切除術等。
測量指標:主要測量指標:MacNab 評分(為優、良、可、差4級),手術前后疼痛程度的目測類比評分(VAS)及Oswestry 功能障礙指數評分(ODI 評分)。次要測量指標:手術切口長度、手術時間、術中出血量、術后下地時間、術后2 d 首次直腿抬高度數、術后傷口引流量及術后住院時間等。
1.1.2 排除標準(1)非臨床對照研究及一、二期臨床研究;(2)伴發退行性椎管狹窄、二次椎間盤突出手術、馬尾綜合征、骨折、感染、椎管內腫瘤、骨腫瘤、腰椎滑脫、骨質疏松或類風濕性關節炎等疾病的研究;(3)采用其他干預措施的研究,如顯微鏡下或經皮內窺鏡下椎間盤突出微創手術等;(4)合并嚴重心血管疾病或肝腎功能衰竭等疾病;(5)摘要或信件,重復發表的文獻。
1.2 文獻檢索
計算機檢索PubMed、Embase、The Cochrane Library、ISI Web of Knowledge、中國知網(CNKI)、中國生物醫學文獻數據庫(CBM)、中文科技期刊數據庫(VIP)和萬方數據庫(WF)等,同時追蹤納入文獻及相關綜述的參考文獻。檢索時限為建庫至2014 年6 月30 日。語種不限。檢索采用主題詞與自由檢索相結合的方式,所有檢索策略均經多次預檢索后確定。
中文數據庫檢索策略為:“腰椎間盤突出”OR“腰椎間盤脫出”OR“腰椎間盤移位”AND“quadrant”OR“可擴張通道系統”OR“微創外科手術技術擴張”OR“美國樞法模”。英文數據庫檢索策略為:Quadrant* OR expanding piping system(Title/Abstract)AND“intervertebral disk displacement”OR“prolapsed of lumbar intervertebral disease”OR“Intervertebral disk degeneration”OR“lumbar intervertebral disc herniation”OR LDH OR“lumbar intervertebral disc protrusion”。
1.3 文獻篩選
將檢索數據庫后獲得的文獻導入EndNote X6 文獻管理軟件,使用軟件的“Find Duplication”功能去除重復發表的文獻后,由兩名研究員根據納入、排除標準,逐一篩選文獻標題和摘要,排除明顯不符合納入標準的文獻,隨后對初步納入文獻和無法確定是否符合納入標準的文獻調閱全文,如遇分歧則討論后解決,以確定最終納入文獻。
1.4 數據提取和質量評價
兩名研究員獨立提取數據,交叉核對一致后錄入統計學軟件進行統計分析。數據提取內容包括3 部分:第一部分為基本信息:第一作者、發表年份、發表雜志、病例數、年齡、干預措施及病變部位等;第二部分為手術治療后的測量指標:術后療效評價、疼痛程度、手術切口長度、手術時間、術中出血量、術后下地時間、術后2 d 首次直腿抬高度數、術后傷口引流量及術后住院時間等;第3 部分為質量評價:采用Cochrane Handbook 5.1推薦的偏倚風險評估工具[10]對納入研究進行方法學質量評價。包括以下6 個方面:(1)隨機分配方法是否正確;(2)是否有分配隱藏方案;(3)是否采用盲法;(4)是否完整報告結果數據;(5)是否存在選擇性報告研究結果;(6)其他偏倚來源。針對每個納入研究,對上述6 條做出“是”(低度偏倚)、“否”(高度偏倚)和“不清楚”(缺乏相關信息或偏倚情況不確定)的評價。
1.5 統計學分析
采用RevMan 5.2 軟件進行Meta 分析,二分類變量計算合并比值比(OR)及95%可信區間(95%CI),連續變量計算合并均數差(Mean Difference,MD)及95%CI。各納入研究間的異質性采用χ2檢驗,若P<0.1 且I2>50%,分析異質性來源(可能引起異質性的因素有手術方式、研究設計類型等),并采用隨機效應模型合并數據;反之采用固定效應模型進行數據分析。顯著性水平設定為0.05,即P<0.05 表示兩組間差異有統計學意義,假設檢驗結果用森林圖呈現。
2 結果
2.1 文獻篩選過程
根據預先確定的檢索策略檢索數據庫獲得相關研究119篇,利用EndNote X6 軟件自動去重剔除文獻15 篇,對剩余的104 篇文獻通過閱讀題目和摘要排除非腰椎間盤突出癥25 篇,非臨床對照研究18 篇,非目標干預措施19 篇,重復發表27篇。將初步納入的15 篇文獻調閱全文,進一步排除非臨床對照研究1 篇,不能獲得研究數據1 篇,重復發表1 篇,最終納入12篇研究[3,5-9,11-16],其中6 篇隨機對照試驗,6 篇臨床對照研究,患者941 例。
2.2 納入研究一般特征
納入的12 篇研究發表于2010—2014 年,1 篇為碩士畢業論文,8 篇研究報告了腰椎間盤病變部位,涉及的手術方式主要有椎弓根內固定術、髓核摘除術和椎間融合術,具體見表1。
2.3 納入研究風險偏倚評估
12 項研究中僅1 項研究提及隨機分配的方法,6 項研究為非隨機對照研究;所有研究均未報告隱蔽分組、盲法和其他偏倚;納入研究均報告了研究結果,無選擇性報告偏倚,質量評價結果見圖1。
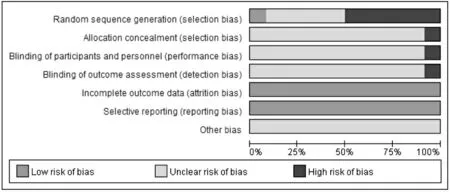
圖1 納入研究方法學質量評價結果
2.4 Meta 分析結果
2.4.1 優良率 6 項研究[3,6,8,11,13,15]報告了Quadrant 微創通道手術與傳統開放性手術療效的優良率,各研究間不存在統計學異質性(I2=0%,P=0.75),采用固定效應模型合并分析,Meta 分析結果顯示,Quadrant 微創組與傳統開放性手術組在優良率方面比較差異無統計學意義(OR=1.43,95%CI:[0.83,2.47],P=0.20),見圖2。
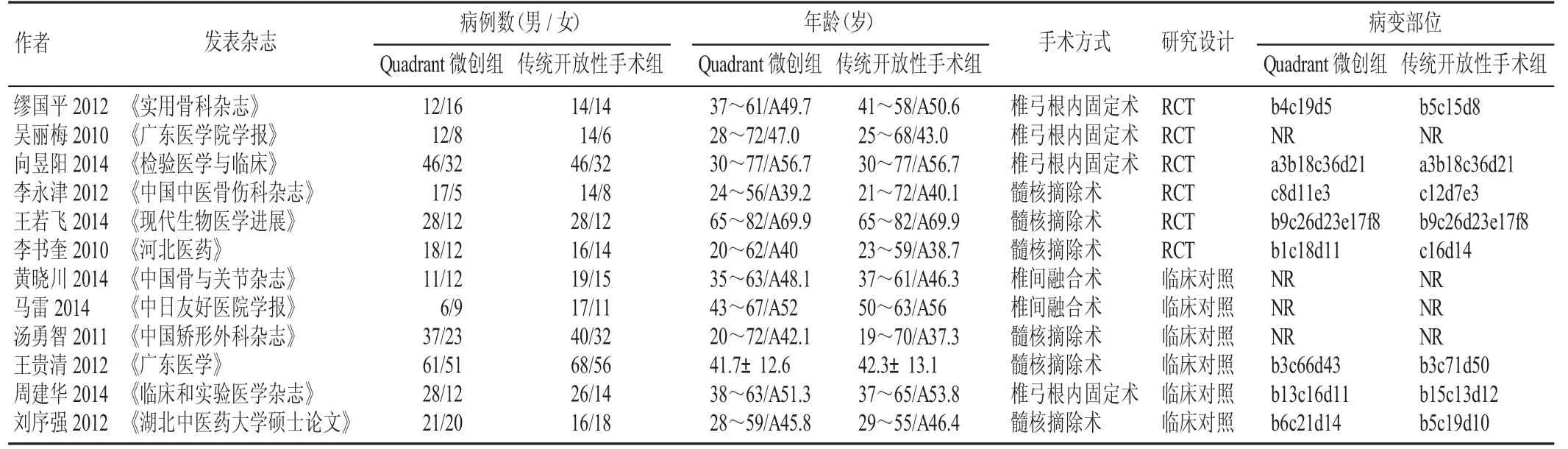
表1 納入文獻一般特征
2.4.2 VAS 評分 3 項研究[9,14,15]報告了Quadrant 微創通道手術與傳統開放性手術后的VAS 評分,各研究間存在統計學異質性(I2=86%,P=0.0006),根據手術方式不同進行亞組分析,結果見圖3。Quadrant 微創組與傳統開放性手術組在VAS 評分方面比較差異無統計學意義(MD=-0.35,95%CI:[-1.04,0.34],P=0.32)。
2.4.3 ODI 評分 4 項研究[3,9,14,16]報告了兩組手術前后ODI 功能障礙指數評分,各研究間存在統計學異質性(I2=52%,P=0.10),根據手術方式不同進行亞組分析,結果見圖4。Quadrant 微創組與傳統開放性手術組在降低ODI 評分方面比較差異無統計學意義(MD=-0.12,95%CI:[-1.26,1.02],P=0.83)。
2.4.4 手術切口長度 5 項研究[3,5,6,14,16]報告了手術切口長度,各研究間存在嚴重的異質性(I2=99%,P<0.01),對其進行描述性分析,圖5 顯示了各研究MD 值。由圖5 可知,納入的5 項研究中,Quadrant 微創組切口長度小于傳統開放性手術組,兩組比較差異有統計學意義。
2.4.5 手術時間 9 項研究[5,6,8,9,11,13-16]報告了手術時間,各研究間存在統計學異質性(I2=95%,P<0.000 1),按照手術方式不同進行亞組分析,并采用隨機效應模型合并數據,結果見圖6。Quadrant 微創組與傳統開放性手術組在手術時間方面比較差異無統計學意義,MD=-6.96,95%CI:[-17.19,3.26],P=0.18。
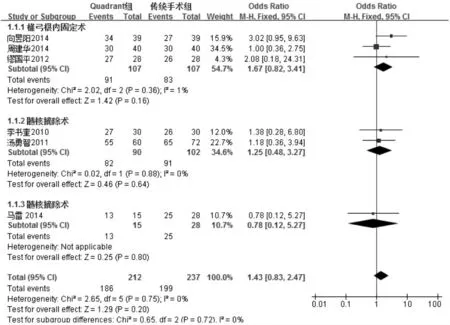
圖2 兩組優良率比較結果
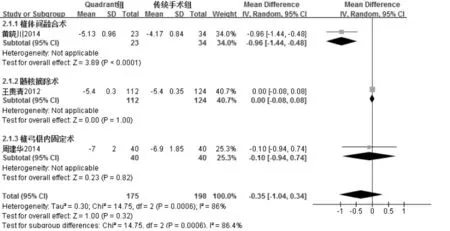
圖3 兩組VAS 評分比較結果
2.4.6 術中出血量 9 項研究[3,5,6,9,11,14,13,15-16]報告了手術時間,各研究間存在統計學異質性(I2=99%,P<0.000 01),按照手術方式不同進行亞組分析,并采用隨機效應模型合并數據,結果見圖7。Quadrant 微創組術中出血量少于傳統開放性手術組,差異有統計學意義(MD=-75.09,95%CI:[-98.83,-51.35],P<0.000 01)。
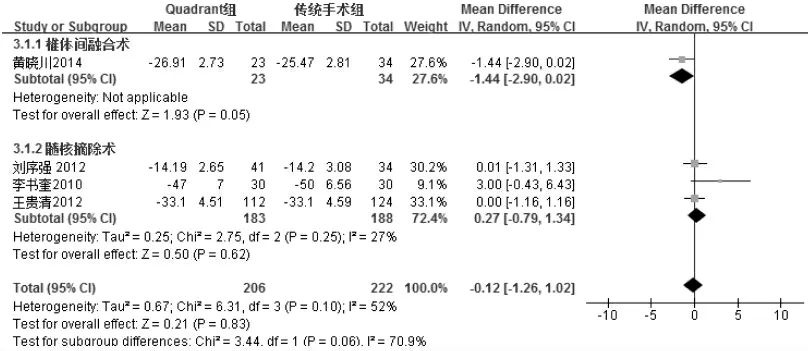
圖4 兩組ODI 評分比較結果
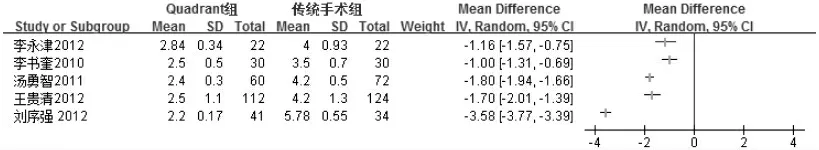
圖5 兩組手術切口長度比較
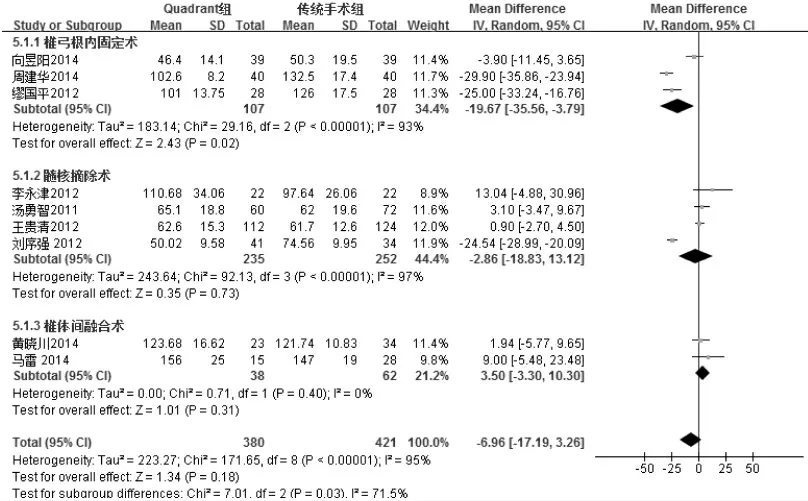
圖6 兩組手術時間比較
2.4.7 術后臥床時間 4 項研究[12,8,3,13]報告了術后臥床時間,各研究間存在統計學異質性(I2=87%,P<0.010 0),按照手術方式不同進行亞組分析,并采用隨機效應模型合并數據,結果見圖8。Quadrant 微創組術后臥床時間短于傳統開放性手術組,差異有統計學意義(MD=-3.09,95%CI:[-4.24,-1.94],P<0.000 01)。
2.4.8 住院時間 6 項研究[3,5,8,12,15,16]報告了兩種術式的住院時間,各研究間存在異質性(I2=94%,P<0.000 01),按照手術方式不同進行亞組分析,并采用隨機效應模型合并數據,結果見圖9。Quadrant 微創組術后住院時間短于傳統開放性手術組,差異有統計學意義(MD=-3.52,95%CI:[-5.68,-1.36],P=0.001)。
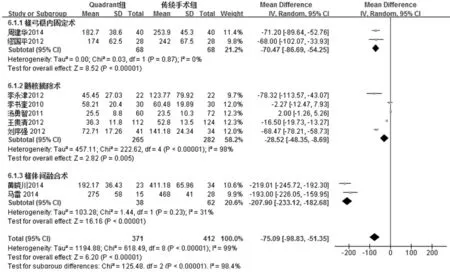
圖7 兩組術中出血量比較
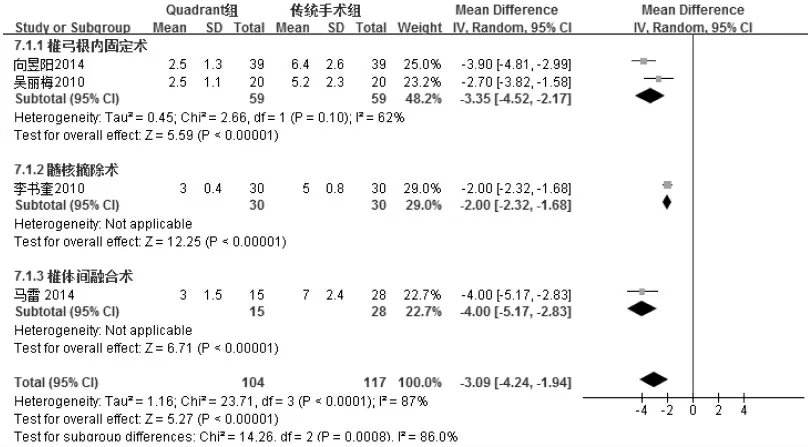
圖8 兩組術后臥床時間比較
3 討論
3.1 Quadrant 微創系統概述
可擴張管道系統即Quadrant 系統,采用直視下手術操作,在建立工作通道以后,其手術操作仍是傳統標準術式,只是采用微創入路。由于其僅需一個2.2~5.5 cm 的皮膚切口,就能獲得8~10 cm 的視野,因此拓寬了手術適應證范圍,現已被廣泛應用于脊柱后路內固定融合術要求的所有復雜操作[17]。魏勁松等[18]的研究證明,Quadrant 微創通道入路腰椎管減壓、椎間盤摘除、椎間融合和椎弓根螺釘固定治療腰椎間盤突出癥合并腰椎不穩,是一種安全有效的微創治療方法。滕海軍等[19]比較了Quadrant 微創通道與后路椎間盤鏡(MED)下治療單節段腰椎間盤突出癥的臨床效果,結果顯示Quadrant 微創通道較MED手術時間短,適應證范圍更廣。此外,Quadrant 微創通道入路也被以往研究證實為治療復發性腰椎間盤突出癥的一種有效安全的微創方法[20-22]。
3.2 Quadrant 微創通道手術治療腰椎間盤突出癥的優勢
本研究納入所有已發表的Quadrant 微創通道手術與傳統開放性手術治療腰椎間盤突出癥的臨床對照研究,客觀、定量評估Quadrant 微創通道手術對于腰椎間盤突出癥的應用價值。12 項研究涉及的手術方式有椎弓根內固定術、髓核摘除術和椎間融合術。Meta 分析結果顯示,Quadrant 微創組與傳統開放性手術組在優良率、VAS 評分、ODI 評分和手術時間方面比較差異無統計學意義,在縮小手術切口長度、減少術中出血量、縮短術后臥床時間和住院時間方面優于傳統開放性手術組。
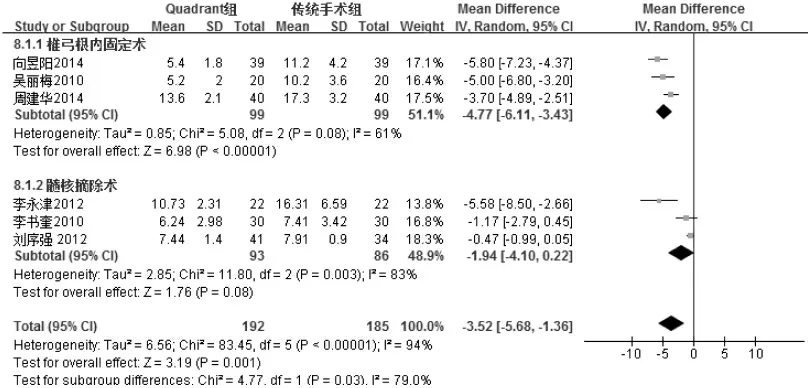
圖9 兩組住院時間比較
3.3 本研究的局限性
本次Meta 分析納入的研究質量均不高,其中6 項為非隨機對照試驗,一項研究提及隨機分組方法。只有對研究對象進行隨機化,才能有效控制選擇性偏倚,保證結果真實可信。所有研究均不清楚隱藏分組和盲法實施情況,提示存在選擇性偏倚、實施偏倚和測量偏倚的可能性較大,甚至有夸大治療效果的可能性。卡方檢驗結果顯示,納入各研究間異質性較大,可能與納入研究術式不同、腰椎間盤突出節段不同、手術操作者技能水平差異等因素有關。此外,本研究還存在以下局限性:(1)盡管對主要的中英文數據庫進行了檢索,且追蹤納入文獻的參考文獻,但并未發現符合納入標準的外文文獻,提示可能存在一定的發表偏倚。(2)由于大部分納入研究術后并發癥數據缺失,因此本研究未能對Quadrant 微創組的安全性進行客觀評價。(3)納入研究均未報告術后生存率、死亡率等,故不能進行遠期療效評估。鑒于此,Quadrant 微創通道手術治療腰椎間盤突出癥的效果尚需高質量、研究設計嚴謹、大樣本量的隨機對照試驗加以證實,且今后研究應嚴格按照CONSORT-2010 規范報告相關信息。

