宮腔鏡手術治療子宮內膜息肉57例臨床分析
王智佳 盧德艷

【摘要】目的:探討子宮內膜息肉采取宮腔鏡手術治療的臨床分析。方法:抽取我院在2020年5月至2021年1月所治療的子宮內膜息肉的患者57例作為本次研究對象為觀察組,另選2020年5月前收治的57例子宮內膜息肉的患者為對照組,對照組研究對象實施宮腔鏡下刮宮治療,觀察組研究對象實施宮腔鏡下子宮內膜息肉電切除手術治療,比較兩組臨床治療的效果分析。結果:觀察組研究對象經子宮內膜息肉電切除手術治療后的臨床手術效果明顯優于對照組,術中出血量以及手術時間均低于對照組,術后月經量以及月經時間恢復效果均優于對照組,組間數據存在差異性(P<0.05)。對比術后復發及不良反應反面觀察組均優于對照組,組間數據存在差異性(P<0.05)。對比有效率方面觀察組優于對照組,組間數據存在差異性(P<0.05)。結論:子宮內膜息肉經宮腔鏡手術治療后能夠提高康復速度,降低復發率及不良反應癥狀,提高臨床有效率,值得臨床推廣。
【關鍵詞】子宮內膜;宮腔鏡;臨床治療;治療效果
子宮內膜息肉是婦科臨床中最常見的疾病之一,此病好發人群是更年期女性以及育齡婦女較為多見,臨床表現多為子宮異常出血以及子宮發生占位性病變是主要的癥狀,進而患者出現腹痛、月經紊亂、周期不規則、月經增多以及陰道異常的流血等癥狀,長期會出現不孕不育的現象[1]。此病主要早期明確診斷,一般使用超聲檢查配合子宮內膜病理學分析,此病的臨床診斷率較低,在診斷時采取診斷性刮宮會對患者子宮內膜造成一定的損傷。近些年隨著宮腔鏡的發展,子宮內膜診療和治療已經在廣泛的應用,治療的安全性以及價值性均較高,受醫生和患者的好評。本文針對我院收治的子宮內膜息肉的患者進行宮腔鏡下切除手術治療,效果顯著,現與宮腔鏡刮宮治療做比較,匯報如下。
1對象與方法
1.1研究對象抽取我院在2020年5月至2021年1月治療的子宮內膜息肉的患者57例作為觀察組的研究對象,此組研究對象的年齡22~58歲,平均年齡(34.2±1.5)歲。另外選取我院2020年5月前收治的57例接受治療的子宮內膜息肉患者作為本次觀對照組研究對象。此組研究對象的年齡21~60歲,平均年齡(35.1±1.4)歲。對比兩組研究對象的基本治療及疾病狀態進行比較無差異性(P>0.05),可作為臨床研究。
1.2研究方法所有研究對象的均在月經結束后的4~7d內接受宮腔手術治療方法,在手術治療前的6~8h對患者做宮頸管的全面評估,同時在功能管內上藥直到陰道穹隆部位,選擇藥物是米索前列醇0.6mg,采取宮腔插管治療,將宮頸管做充分的擴張,以利于宮頸軟化,患者手術治療均進行膀胱截石位治療,靜脈麻醉后,將宮頸擴張后將宮腔鏡置入陰道。
對照組研究對象的治療方法是宮腔鏡下刮宮手術治療,患者采取刮匙對息肉做充分的刮取,并使用負壓裝置,對息肉刮除和吸出,在宮腔鏡下觀察組息肉清除情況,確診患者無殘留的息肉后可以將宮腔鏡移除,手術完畢后將子宮內的息肉送病理科化驗。
觀察組研究對象在宮腔鏡下做子宮內膜息肉電切術治療。術前3h將3400μg米索前列醇放置陰道,使宮頸能夠充分的軟化,將息肉單發根蒂完整切除后有效的取出;對患者有息肉樣的增生和單發性息肉的患者均要保留生育能力。同時將內膜切除,主要是切除子宮內膜的功能層,鏡下可以觀察內膜腺體的開口。對于無生育要求的患者,可以做淺層內膜的切除手術,同樣將子宮內膜的功能層切除、基底層和肌層同樣達到2~3mm,使子宮內膜無再生的功能。對于絕經的患者息肉切除后進行內膜剝除,使用滾球電極將內膜功能層和基底層內膜剝除。
1.3觀察指標觀察兩組研究對象的手術治療效果以及手術出血量,術后對患者做一年的隨訪,對患者的月經量多少、月經周期長短以及月經減少等做詳細記錄。觀察研究對象的不良反應現象以及子宮內膜復發情況。比較兩組患者的臨床治療效果,做半年后的隨訪,效果評價如下:治愈是指患者經診療治療后的子宮出血癥狀消失,月經恢復正常;有效是指患者經診療和治療后子宮異常出血的癥狀明顯減少,月經恢復正常;無效是指經診療和治療后的子宮異常出血癥狀無改善。
1.4數據分析采用SPSS23.0統計學軟件進行數據分析。計數資料采用(%)表示,進行χ2檢驗,計量資料采用(χ±s)表示,進行t檢驗,P<0.05為差異具有統計學意義。
2結果
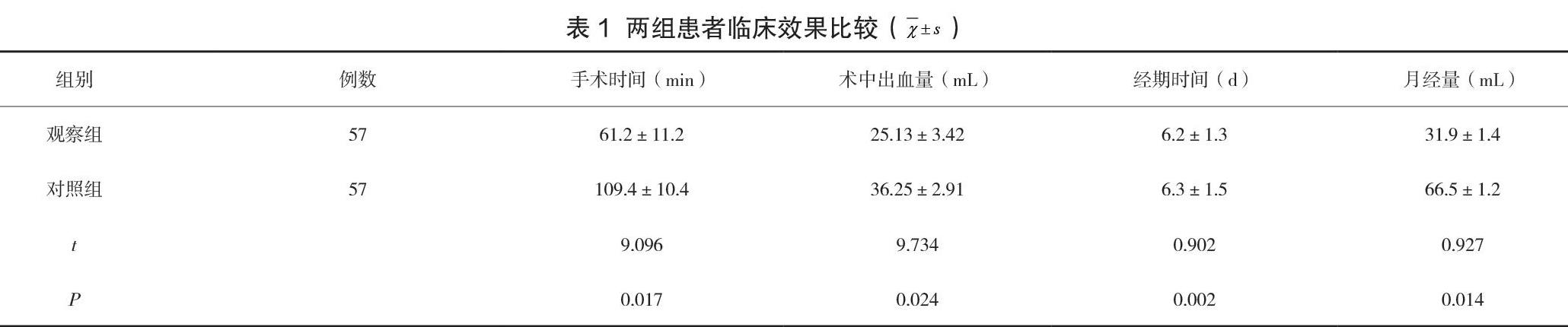
兩組研究對象的手術之間、術中出血量比較觀察組時間均低于對照組,而術后經期恢復情況均高于對照組,組間存在差異性(P<0.05),見表1。
兩組研究對象的術后復發率及不良反應比較,觀察組患者顯著低于對照組(P<0.05),見表2。
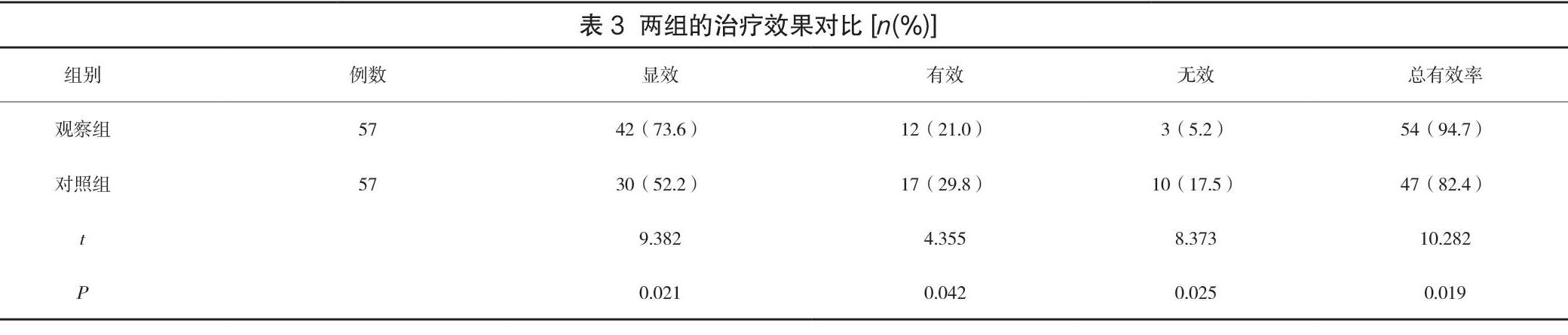
對比兩組研究對象的治療效果:觀察組的研究對象總有效率明顯優于對照組,組間數據存在統計學差異性(P<0.05),見表3。
3討論
子宮內膜息肉的產生原因是子宮內膜出現的局部增生所致,因基底層出現增生而使子宮內膜產生息肉,使子宮內膜表面出現異常的生長。子宮內膜息肉是婦科最為常見的良性疾病,發病因素尚未清楚,有關資料報道懷疑與女性激素調節水平異常有一定的關系。尤其是育齡的婦女,性激素作用下形成子宮息肉,而且隨著激素的變化不斷地增長,甚至形成巨大型子宮肌瘤,臨床表現為盆腔壓迫、疼痛、月經紊亂以及陰道出血等癥狀,嚴重會影響女性的受孕,研究表明內分泌雌激素的紊亂、身體嚴重以及節育環的佩戴會導致子宮內膜息肉的產生,研究表示子宮內膜息肉患者在35歲以下的達到3.0%,>35歲以上的患者為23.0%,絕經后所發生此病達到31.0%[2-4]。
子宮內膜息肉的常規治療時在明確診斷后實施子宮刮宮手術,針對保守治療無效的患者進行子宮切除治療。子宮內膜息肉均有細小的蒂部,有較多的纖維結締組織,如果使用盲視方法是無法將息肉取出的。刮宮手術切除后的子宮內膜基底層的根部息肉切除,但是使用刮匙不能將子宮角及子宮底的息肉徹底的清除,治療效果欠佳。宮腔鏡手術電切除治療,在宮腔鏡直視下將子宮內膜的息肉全部切除干凈[5,6]。將基底層的肉蒂全部切除,預防復發。
研究可見,觀察組研究對象經子宮內膜息肉電切除手術治療后的臨床手術效果明顯優于對照組,術中出血量以及手術時間均低于對照組,術后月經量以及月經時間恢復效果均優于對照組,組間數據存在差異性(P<0.05)[7]。對比術后復發及不良反應反面觀察組均優于對照組,組間數據存在差異性(P<0.05)。對比有效率方面觀察組優于對照組,組間數據存在差異性(P<0.05)。
綜上所述,子宮內膜息肉經宮腔鏡手術治療后能夠提高康復速度,降低復發率及不良反應癥狀,提高臨床有效率,值得臨床推廣[8]。
參考文獻
[1]李輝.宮腔鏡手術治療子宮內膜息肉的臨床分析[J].家庭醫藥,2019,3(11):219-220.
[2]廖燦.宮腔鏡手術治療子宮內膜息肉及術后復發預防對策分析[J].中國現代醫生,2019,32(13):922-923.
[3]尚春萍.宮腔鏡手術治療子宮內膜息肉的療效觀察[J].實用婦科內分泌電子雜志,2020,12(11):414-415.
[4]葉旭霞.宮腔鏡手術治療子宮內膜息肉的效果分析[J].臨床醫學研究與實踐,2020,27(14):21-22.
[5] Liu Ping,Guo Hairong,Chen Yiqun.Hysteroscopic electrotomy for endometrial polyp conduction Clinical observation on the treatment of abnormal uterine bleeding.Journal of Practical Gynecological Endocrinology(electronic version),2018,5(1):25, 28.
[6]卓麗萍,葉麗華.對異常子宮出血采用宮腔鏡檢查的診斷價值研究[J].健康之友,2019,19(14):32-33.
[7]厲霞玲,劉德佩,張月存,等.宮腔鏡在異常子宮出血診治中的臨床應用[J].中國醫藥導報,2019,30(15):44-45.
[8] ZhangYanling.the clinical effect of high-quality nursing service on patients with endometrial polyps undergoing hysteroscopic surgeryRole of living mass[J].guide of china medicine,2019,17(24):37-38.

